SAĞLIK HİZMETİ SÜREÇLERİNİN ENFEKSİYON VE DİĞER RİSKLER AÇISINDAN DEĞERLENDİRİLMESİ SAĞLIK TARAMA PLANI
| RİSK SKOR(DERECELENDİRME) MATRİSİ (L TİPİ) | SONUCUN KABUL EDİLEBİLİRLİK DEĞERLERİ | ||||||
| SONUÇ | EYLEM | ||||||
| İHTİMAL | ŞİDDET | ||||||
| 1 (Çok Hafif) |
2 (Hafif) |
3 (Orta Derece) |
4 (Ciddi) |
5 (Çok Ciddi) |
Katlanılmaz Riskler (25) | Belirlenen risk kabul edilebilir bir seviyeye düşürülünceye kadar iş başlatılmamalı veya durdurulmalı. Gerçekleştirilen faaliyetlere rağmen riski düşürmek mümkün olmuyorsa, faaliyet engellenmelidir. | |
| 1 (Çok Küçük) |
1 Anlamsız |
2 Düşük |
3 Düşük |
4 Düşük |
5 Düşük |
Önemli Riskler (15,16,20) |
Belirlenen risk azaltıncaya kadariş başlatılmamalı veya durdurulmalı. Risk işin devam etmesi ile ilgiliyse acil önlem alınmalı. |
| 2 (Küçük) |
2 Düşük |
4 Düşük |
6 Düşük |
8 Orta |
10 Orta |
Orta Riskler (8,9,10,12) |
Belirlenen riskleri düşürmek için faaliyetler başlatılmalıdır. Risk azaltma önlemleri zaman alabilir. |
| 3 (Orta Derece) |
3 Düşük |
6 Düşük |
9 Orta |
12 Orta |
15 Yüksek |
Katlanılabilir Risk(2,3,4,5,6) |
Belirlenen riskleri ortadan kaldırmak için ilave kontrol proseslerine ihtiyaç olmayabilir. Kontroller sürmeli ve denetlenmelidir. |
| 4 (Yüksek) |
4 Düşük |
8 Orta |
12 Orta |
16 Yüksek |
20 Yüksek |
Önemsiz Risk | Belirlenen riskleri ortadan kaldırmak için kontrol prosesleri planlamaya ve gerçekleştirilecek faaliyetlerin kayıtlarını saklamaya gerek yoktur. |
| 5 (Çok Yüksek) |
5 Düşük |
10 Orta |
15 Yüksek |
20 Yüksek |
25 Tolere edilemez |
Risk Puanı = İhtimal x Şiddet | |
| BİR OLAYIN GERÇEKLEŞME İHTİMALİ | SONUÇ | ||||||
| İHTİMAL | Ortaya Çıkma Olasılığı İçin Derecelendirme Basamakları | ||||||
| Çok Küçük | Hemen hemen hiç. | Çok Küçük | İş saati kaybı yok, ilkyardım gerektiren | ||||
| Küçük | Çok az ( yılda 1 kez), sadece anormal durumlarda | Küçük | İş saati kaybı yok, kalıcı etkisi olmayan ayakta tedavi ilk yardım gerektiren | ||||
| Orta | Az ( yılda birkaç kez) | Orta | Hafif yaralanma, yatarak tedavi gerektirir | ||||
| Yüksek | Sıklıkla ( ayda bir) | Yüksek | Ciddi yaralanma, uzun süreli tedavi, meslek hastalığı | ||||
| Çok Yüksek | Çok sıklıkla (haftada 1, her gün), normal çalışma | Çok Yüksek | Ölüm, sürekli iş görmemezlik | ||||
| RİSK GRUBU | RİSK DEĞERLENDİRMESİ | TAKİP İŞLEMLERİ | PERİYOT | ||||||||||||||||||||||||
| Radyasyon | Gürültü | Tehlikeli Madde | Tıbbi Atık | Enfeksiyon | Alerjen Madde | Ergonomi | Şiddet İletişim | ||||||||||||||||||||
| İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | ||||
| TÜM ÇALIŞANLAR | 1 | 3 | 3 | 2 | 2 | 4 | 2 | 4 | 8 | 3 | 3 | 9 | 3 | 3 | 9 | 2 | 3 | 6 | 2 | 3 | 6 | 3 | 3 | 9 | Kan Tahlili | HBs-Ag, Anti-HBs, Anti HIV, HCV,Anti HAV IgG ,Rubella IgG , PA Akciğer Grafisi |
İlk işe girişte ve yılda 1 kez |
| Aşı | Hepatit-B | Anti-HBs negatif olduğunda |
|||||||||||||||||||||||||
| Mevsimsel grip aşısı | Yılda 1 kez | ||||||||||||||||||||||||||
| Tetanoz aşısı | Yaralanmalarda | ||||||||||||||||||||||||||
| Kesici delici alet yaralanması/kan ve vücut sıvıları maruziyeti takibi (HBsAg, Anti-HBs, Anti HIV, HCV) | Olay gerçekleştiğinde |
||||||||||||||||||||||||||
| RADYOLOJİ | 4 | 4 | 16 | 2 | 2 | 4 | 3 | 4 | 12 | 2 | 3 | 6 | 2 | 3 | 6 | 2 | 3 | 6 | 2 | 3 | 6 | 2 | 2 | 4 | Xray | Dozimetre Takipleri | 2 Ayda 1 |
| Hemogram, periferik yayma | 6 Ayda 1 | ||||||||||||||||||||||||||
| Dermatoloji ve göz muayenesi | Yılda 1 kez | ||||||||||||||||||||||||||
| LABORATUVAR | 1 | 3 | 3 | 2 | 2 | 4 | 3 | 4 | 12 | 3 | 3 | 9 | 2 | 3 | 6 | 2 | 3 | 6 | 2 | 3 | 6 | 2 | 2 | 4 | KanTahlili | HBs-Ag, Anti-HBs, Anti HIV, HCV,Anti HAV IgG ,Rubella IgG, PA Akciğer Grafisi |
İlk işe girişte ve yılda 1 kez |
| Kesici delici alet yaralanması/kan ve vücut sıvıları maruziyeti takibi(HBsAg, Anti-HBs, Anti HIV, HCV) | Olay gerçekleştiğinde |
||||||||||||||||||||||||||
| RİSK GRUBU | RİSK DEĞERLENDİRMESİ | TAKİP İŞLEMLERİ | PERİYOT | ||||||||||||||||||||||||
| Radyasyon | Gürültü | Tehlikeli Madde | Tıbbi Atık | Enfeksiyon | Alerjen Madde | Ergonomi | Şiddet İletişim | ||||||||||||||||||||
| İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | ||||
| STERİLİZASYON | 1 | 3 | 3 | 2 | 2 | 4 | 3 | 4 | 12 | 3 | 3 | 9 | 3 | 3 | 9 | 2 | 3 | 6 | 2 | 3 | 6 | 1 | 1 | 1 | Kan Tahlili | HBs-Ag, Anti-HBs, Anti HIV, HCV,Anti HAV IgG ,Rubella IgG , PA Akciğer Grafisi |
İlk işe girişte ve yılda 1 kez |
| Kesici delici alet yaralanması/kan ve vücut sıvıları maruziyeti takibi (HBsAg, Anti-HBs, Anti HIV, HCV) | Olay gerçekleştiğinde |
||||||||||||||||||||||||||
| AMELİYATHANE | 2 | 3 | 6 | 2 | 2 | 4 | 3 | 4 | 12 | 3 | 3 | 9 | 3 | 3 | 9 | 2 | 3 | 6 | 2 | 3 | 6 | 2 | 3 | 6 | Kan Tahlili | HBs-Ag, Anti-HBs, Anti HIV, HCV, Anti HAV IgG, Rubella IgG,Hemogram,Sedim,SGOT, SGPT, TSH, T3, T4, Akciğer Grafisi | İlk işe girişte ve yılda 1 kez |
| Kesici delici alet yaralanması/kan ve vücut sıvıları maruziyeti takibi(HBsAg, Anti-HBs, Anti HIV, HCV) | Olay gerçekleştiğinde |
||||||||||||||||||||||||||
| RİSK GRUBU | RİSK DEĞERLENDİRMESİ | TAKİP İŞLEMLERİ | PERİYOT | ||||||||||||||||||||||||
| Radyasyon | Gürültü | Tehlikeli Madde | Tıbbi Atık | Enfeksiyon | Alerjen Madde | Ergonomi | Şiddet İletişim | ||||||||||||||||||||
| İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | ||||
| YOĞUN BAKIM | 1 | 3 | 3 | 2 | 2 | 4 | 2 | 4 | 8 | 3 | 3 | 9 | 4 | 3 | 12 | 2 | 3 | 6 | 2 | 3 | 6 | 3 | 3 | 9 | Kan Tahlili | HBs-Ag, Anti-HBs, Anti HIV, HCV,Anti HAV IgG, Rubella IgG, PA Akciğer Grafisi | İlk işe girişte ve yılda 1 kez |
| Kesici delici alet yaralanması/kan ve vücut sıvıları maruziyeti takibi (HBsAg, Anti-HBs, Anti HIV, HCV) | Olay gerçekleştiğinde |
||||||||||||||||||||||||||
| ACİL SERVİS | 1 | 3 | 3 | 2 | 2 | 4 | 2 | 4 | 8 | 3 | 3 | 9 | 4 | 3 | 12 | 2 | 3 | 6 | 3 | 3 | 9 | 4 | 3 | 12 | Kan Tahlili | HBs-Ag, Anti-HBs, Anti HIV, HCV, Anti HAV IgG, Rubella IgG,Hemogram,Sedim,SGOT, SGPT, TSH, T3, T4, Akciğer Grafisi | İlk işe girişte ve yılda 1 kez |
| Kesici delici alet yaralanması/kan ve vücut sıvıları maruziyeti takibi (HBsAg, Anti-HBs, Anti HIV, HCV) | Olay gerçekleştiğinde |
||||||||||||||||||||||||||
| KADIN DOĞUM | 1 | 3 | 3 | 2 | 2 | 4 | 2 | 4 | 8 | 3 | 3 | 9 | 3 | 3 | 9 | 2 | 3 | 6 | 3 | 3 | 9 | 3 | 3 | 9 | Kan Tahlili | HBs-Ag, Anti-HBs, Anti HIV, HCV, Anti HAV IgG, Rubella IgG,Hemogram,Sedim,SGOT, SGPT, TSH, T3, T4, Akciğer Grafisi | İlk işe girişte ve yılda 1 kez |
| Kesici delici alet yaralanması/kan ve vücut sıvıları maruziyeti takibi (HBsAg, Anti-HBs, Anti HIV, HCV) | Olay gerçekleştiğinde |
||||||||||||||||||||||||||
| RİSK GRUBU | RİSK DEĞERLENDİRMESİ | TAKİP İŞLEMLERİ | PERİYOT | ||||||||||||||||||||||||
| Radyasyon | Gürültü | Tehlikeli Madde | Tıbbi Atık | Enfeksiyon | Alerjen Madde | Ergonomi | Şiddet İletişim | ||||||||||||||||||||
| İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | ||||
| POLİKLİNİK | 1 | 3 | 3 | 2 | 2 | 4 | 2 | 4 | 8 | 3 | 3 | 9 | 3 | 3 | 9 | 2 | 3 | 6 | 2 | 3 | 6 | 4 | 3 | 12 | Kan Tahlili | HBs-Ag, Anti-HBs, Anti HIV, HCV,Anti HAV IgG, Rubella IgG, PA Akciğer Grafisi | İlk işe girişte ve yılda 1 kez |
| Kesici delici alet yaralanması/kan ve vücut sıvıları maruziyeti takibi (HBsAg, Anti-HBs, Anti HIV, HCV) | Olay gerçekleştiğinde |
||||||||||||||||||||||||||
| ÇAMAŞIRHANE | 1 | 1 | 1 | 2 | 2 | 4 | 2 | 3 | 6 | 2 | 3 | 6 | 3 | 2 | 6 | 2 | 3 | 6 | 2 | 3 | 6 | 2 | 2 | 4 | Kan Tahlili | HBs-Ag, Anti-HBs, Anti HIV, HCV, Anti HAV IgG, Rubella IgG,Hemogram,Sedim,SGOT, SGPT, TSH, T3, T4, Akciğer Grafisi | İlk işe girişte ve yılda 1 kez |
| Kesici delici alet yaralanması/kan ve vücut sıvıları maruziyeti takibi (HBsAg, Anti-HBs, Anti HIV, HCV) | Olay gerçekleştiğinde |
||||||||||||||||||||||||||
| MORG | 1 | 1 | 1 | 1 | 1 | 1 | 2 | 2 | 4 | 2 | 3 | 6 | 3 | 2 | 6 | 2 | 3 | 6 | 2 | 3 | 6 | 3 | 3 | 9 | Kan Tahlili | HBs-Ag, Anti-HBs, Anti HIV, HCV, Anti HAV IgG, Rubella IgG,Hemogram,Sedim,SGOT, SGPT, TSH, T3, T4, Akciğer Grafisi | İlk işe girişte ve yılda 1 kez |
| Kesici delici alet yaralanması/kan ve vücut sıvıları maruziyeti takibi (HBsAg, Anti-HBs, Anti HIV, HCV) | Olay gerçekleştiğinde |
||||||||||||||||||||||||||
| RİSK GRUBU | RİSK DEĞERLENDİRMESİ | TAKİP İŞLEMLERİ | PERİYOT | ||||||||||||||||||||||||
| Radyasyon | Gürültü | Tehlikeli Madde | Tıbbi Atık | Enfeksiyon | Alerjen Madde | Ergonomi | Şiddet İletişim | ||||||||||||||||||||
| İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | İhtimal | Şiddet | Risk | ||||
| TEKNİK SERVİS | 1 | 2 | 2 | 2 | 2 | 4 | 3 | 4 | 12 | 2 | 2 | 4 | 2 | 2 | 4 | 2 | 3 | 6 | 3 | 3 | 9 | 2 | 3 | 6 | Kan Tahlili | HBs-Ag, Anti-HBs, Anti HIV, HCV,Anti HAV IgG, Rubella IgG, PA Akciğer Grafisi | İlk işe girişte ve yılda 1 kez |
| Kesici delici alet yaralanması/kan ve vücut sıvıları maruziyeti takibi (HBsAg, Anti-HBs, Anti HIV, HCV) | Olay gerçekleştiğinde |
||||||||||||||||||||||||||
| TIBBİ ATK | 1 | 2 | 2 | 1 | 2 | 2 | 3 | 4 | 12 | 4 | 3 | 12 | 4 | 3 | 12 | 2 | 3 | 6 | 2 | 3 | 6 | 2 | 2 | 4 | Kan Tahlili | HBs-Ag, Anti-HBs, Anti HIV, HCV, Anti HAV IgG, Rubella IgG,Hemogram,Sedim,SGOT, SGPT, TSH, T3, T4, Akciğer Grafisi | İlk işe girişte ve yılda 1 kez |
| Kesici delici alet yaralanması/kan ve vücut sıvıları maruziyeti takibi (HBsAg, Anti-HBs, Anti HIV, HCV) | Olay gerçekleştiğinde |
||||||||||||||||||||||||||
OLASI RİSKLERE KARŞI ALINAN ÖNLEMLER
- Enfeksiyon riski için tüm personelin, ilk işe başlarken ve her yıl olmak üzere tetkikleri (HBs-Ag, Anti-HBs, Anti HIV, HCV,Anti HAV IgG ,Rubella IgG , PA Akciğer Grafisi) yapılır. Enfeksiyon Kontrol Hekimi tarafından değerlendirilir. Tüm çalışanların yaralanmalarda tetanoz aşısı, Anti-HBs negatif olduğunda Hepatit-B aşısı, yılda birkez mevsimsel grip aşısı yapılır.
- Kesici delici alet yaralanmalarını önlemek veya yaralanma riskini en aza indirmek için kesici delici aletler kullanıldıktan sonra delinmeye dayanıklı kaplarda biriktirilir, kap 3/4 oranında dolduğunda ağzı kapatılır, bantlanır ve tıbbi atık deposunda geçici olarak depolanır. Kesici delici alet yaralanması / Kan ve vücut sıvılarının sıçraması sonrası belirli periyotlarda takipleri yapılır.
- Kan ve vücut sıvılarının sıçramasını önlemek için Kişisel Koruyucu Ekipman ( eldiven, gözlük, önlük) kullanılır.
- Tehlikeli maddelerin ( Alkol, Kimyasal Sıvı Atıklar, Florasan Lambalar, Dezenfektan vs. ) Kişisel Koruyucu Ekipman ( eldiven, gözlük, önlük) kullanarak düzenli toplanmasını ve geçici depolanmasını sağlamak.
- Radyoloji çalışanlarının yılda 6 kez dozimetre, yılda 2 kez hemogram ve periferik yayma, işe ilk girişte ve yılda 1 kez göz ve cilt muayenesi yapılarak sonuçlar değerlendirilir. X-Ray maruz kalma durumunda koruyucu ekipman (kurşun önlük, gözlük, eldiven, tiroid koruyucu) kullanılır.
- Gürültünün fazla olduğu birimlerde ses ölçümleri bölümlerde normal değerler arasındadır.Yılda 1 kez ölçümler tekrarlanmaktadır.
- Tıbbi atıkların riskini en aza indirmek için, eğitimli personel tarafından kişisel koruyucu ekipman ( turuncu tulum, turuncu kauçuk eldiven, gözlük, bone, turuncu çizme ) kullanarak tıbbi atıkların düzenli toplama ve geçici depolanmasını sağlamak.
- Alerjen maddelere karşı ( Lateks.vb.) Personel Sağlık Taraması Formuna bilgi notu düşülür, Hipo Alerjenik Eldiven kullanımı sağlanır.
- Ergonomik riskler için gerekli tedbirlerin alınmasının sağlanması ve tüm personele yılda 1 kez ergonomi eğitimleri düzenlenmesi.
- Yılda 1 kez tüm personele İletişim ve Şiddet konulu eğitimler verilir.
- Düşme riskini azaltmak için Kaygan Zemin uyarı levhası kullanılır.
SÜRVEYANS VE KAYIT
AMAÇ: Hastanemizin bazal hastane enfeksiyonu hızlarının ve zaman içinde meydana gelen değişikliklerin saptanması, enfeksiyon hızlarındaki anlamlı artışların fark edilmesi, kontrol önlemlerinin alınması ve bu önlemlerin etkinliğinin araştırılması için yürütülmesi gereken sürveyans programının yöntemini belirlemektir.
SORUMLULAR: Enfeksiyon kontrol komitesi üyeleri.
TANIMLAR
SÜRVEYANS: Belirli bir amaca yönelik olarak verilerin toplanması, toplanan verilerin bir araya getirilerek yorumlanması ve sonuçların ilgililere bildirilmesinden oluşan dinamik bir süreçtir.
HASTANE ENFEKSİYONU: Hastanın hastaneye başvurduğu anda inkübasyon döneminde olmayan, yatışından en az 48-72 saat sonra veya taburcu olduktan sonra 10 gün içinde gelişen enfeksiyonlardır.
UYGULAMA: Hastanemizde aktif hasta ve laboratuara dayalı sürveyans yapılmaktadır. Hastayı temel alan sürveyansta EKH servisleri ziyaret ederek hastaya ilişkin risk faktörlerini değerlendirir, hastaya uygulanan işlemleri ve bunların enfeksiyon kontrol ilkelerine uygunluğunu kontrol eder. Hastanemizde tanım ve tanı kriterleri kullanılmaktadır. Sürveyans verileri; düzenli olarak Enfeksiyon Kontrol Hemşiresi tarafından sürveyans programına girilerek takip edilmekte, veriler günlük, haftalık, aylık olarak ulusal sürveyans sistemine (Türkiye Halk Sağlığı Kurumu Hastane Enfeksiyonları Sürveyans Sistemi) kayıt edilmektedir. İstenildiği zaman aylık analiz raporları ve istatiki bilgiler alınabilmektedir.
Sürveyansta aşağıdaki veri kaynaklarından yararlanılmaktadır:
- Hasta dosyası
- Hemşire Değerlendirme, Hemşire Gözlem, Vital Bulgu Takip Formları
- Mikrobiyoloji sonuçları
- Radyolojik inceleme sonuçları
- Ameliyathane kayıtları
- Hastayı izleyen hekim ve hemşire
Sürveyansta ve oluşan enfeksiyonlarda kullanılan formlar:
- Yatan Hasta Enfeksiyon Risk Belirleme Ve Takip Formu
- Yoğu Bakım Ünitesinde Hastane Enfeksiyon Hızları Veri Toplama Formu
- Palyatif Servisinde Hastane Enfeksiyon Hızları Veri Toplama Formu
- Servis-Birim Günlük Hasta Takip Formu ( Yeni Yatan Hasta Sayısı-Dolu Yatak Sayısı )
- Erişkin Hasta Tanılama Formu
- Yoğun Bakım Üniteleri / İnvaziv Araç Sürveyansı Yapılan Servisler Payda Giriş Formu / Palyatif Servisi İnvaziv Araç Sürveyansı yapılan servisler payda giriş formu.
- Ameliyat Payda Giriş Formu
- İndikatörler
VAKA BULMA YÖNTEMLERİ: Enfeksiyon Kontrol Hemşiresi yukarıdaki formları kullanarak ve veri kaynaklarından yararlanarak; yoğun bakım, dahili ve cerrahi servislere günlük vizitler yapar ve hastane enfeksiyonu tanımına uyan hastaları veya enfeksiyon risklerini saptamaya çalışır. Gerek duyduğunda hastayı izleyen hekim ve Enfeksiyon Kontrol Hekiminin görüşlerini alır.
- Ameliyat tipine özgü cerrahi alan enfeksiyonu sürveyansı için Sezeyan, Tur-P, Diz Protez, Kalça Protez gibi ameliyat tipleri belirlenmiştir, yapılan ameliyatlar Ameliyat Payda Giriş Formu’ na kaydedilir.
- Hemşire gözlemlerinin incelenerek 38 derece üzeri ateş, CDC tanı kriterleri olan ve antibiyotik alan hastaların dosyalarının taranması
- Hemşire ve hekim notlarının taranması
- Servis tarafından enfekte olduğu bildirilen hastaların dosyalarının taranması
- Hastane enfeksiyonu (HE) saptanan hastalar yatan hasta infeksiyon risk belirleme ve takip formu ile ‘Erişkin Hasta Formu’na kaydedilir. Enfeksiyon Kontrol Hemşiresi tarafından Türkiye Halk Sağlığı Kurumu Hastane Enfeksiyonları Sürveyans Sistemine kayıtları yapılr.
- Yoğun Bakım Servisine günlük vizitler yapılarak hastalara uygulanan invaziv girişimler ve invaziv girişim günleri kaydedilir.
- İnvaziv girişim yapılan hastaların dosyalarından hemşire gözlemleri ve tetkikleri incelenir. Hastane enfeksiyon tanımına uyan hastalar saptanır ve hastayı izleyen hekim ile Enfeksiyon Kontrol Hekiminin görüşleri alınır.
- Hastane enfeksiyonu saptanan hastalar Yoğun Bakım Enfeksiyon Hızı Veri Toplama Form’larına ve Erişkin Hasta Formu’na kaydedilir. Enfeksiyon Kontrol Hemşiresi tarafından Halk Sağlığı Yönetim Sistemi/İnfline Sürveyans Sistemine kayıtları yapılır.
- EKH en az haftada bir kez çalışmaları değerlendirmek amacıyla Enfeksiyon Kontrol Hekimi ile bir araya gelir. Değerlendirme sonucunda saptanan sorunlar ilgili bölümlere iletilerek gerekli tedbirlerin alınması sağlanır.
- HE saptanan hastaların kültür antibiyogram sonuçları sisteme kaydedilir.
- Hastanemizde üç aylık aralıklarla HE hızları, 6 aylık aralıklarla HE etkenlerinin dağılımı ve antibiyotik direnç oranları hesaplanır.
- HE hızı:(HE sayısı/hasta yatış günü)x1000 formülüyle hesaplanır.
- Elde edilen veriler tüm birimleri bilgilendirmek üzere başhekimliğe sunulur.
Sürveyans verileri 3 ayda bir kez EKH ve Enfeksiyon Kontrol Hekimi tarafından analiz edilerek şu veriler çıkarılır:
- Genel hastane enfeksiyon oranları
- Hastane enfeksiyonları etkenlerinin genel dağılımı
- Servislere göre hastane enfeksiyon oranları
- Servislere göre hastane enfeksiyon etkenleri
- Cerrahi ekiplerin, NNIS, risk indeks kategorisine göre değerlendirilmiş CAE oranları
- Enfeksiyon etkeni olan mikroorganizmaların antibiyotik duyarlılık paternleri
- Üriner kataterle ilişkili ÜSE hızları
- Analiz edilmiş veriler, 3’er aylık dönemlerde yapılacak EKK toplantısında değerlendirilip gerekli önlemler belirlenir. İlgili bölümlere EKK tarafından duyurulur. Risk faktörleri değerlendirilerek alınabilecek önlemler kararlaştırılır. Antibiyotik duyarlılık paternlerine göre, antibiyotik kullanım politikaları gözden geçirilir. Alınan kararlar, ilgili bölümlere EKK tarafından iletilir.
- Radyoloji çalışanları dozimetre ölçüm sonuçları
EL HİJYENİ
AMAÇ: Eller aracılığıyla yayılan enfeksiyonların önlenmesi için uygun el temizliği yöntemlerini belirlemektir.
KAPSAM: Hastanedeki tüm çalışanlar, hastalar, hasta refakatçıları ve ziyaretçilerine yönelik el hijyeni uygulama faaliyetlerini kapsar.
SORUMLULAR: Bu talimatın uygulanmasından tüm hastane çalışanları, hastalar, hasta refakatçıları ve ziyaretçileri sorumludur. Bu talimatın uygulanması ile ilgili denetimlerden Enfeksiyon ve Antibiyotik Direnç Kontrol Komitesi ve Hastane Yönetimi sorumludur.
TANIMLAR:
El Hijyeni: El yıkama, antiseptik el yıkama, alkollü el antiseptiği ile el ovalama veya cerrahi el antisepsisini ifade etmek için kullanılan genel bir terimdir.
Sosyal (normal) el yıkama: Ellerin sabun ve su ile yıkanmasıdır. Bu tip yıkama ile kirler ve geçici mikrop florası uzaklaştırılır, kalıcı flora etkilenmez.
Antiseptik El Yıkama: Ellerin suyla ve antiseptik ajan içeren bir sabunla yıkanmasıdır.
El antisepsisi (El Dekontaminasyonu): Hijyenik (antiseptik kullanarak) el yıkama veya el ovalamayı kapsar.
Hijyenik (antiseptik kullanarak) el yıkama: Ellerin hijyenik olarak antiseptik solüsyonlar ile yıkanmasıyla yapılan el temizliğidir. Kalıcı florayı etkilemekle birlikte esas amaç geçici floranın daha etkin ve kısa sürede ortadan kaldırmaktır. Riskli durumlarda ve enfekte hastalarla temastan önce ve sonra kullanılır Hijyenik el ovalama: Antiseptik solüsyonla veya çabuk etkili alkol bazlı solüsyonlar ile ellerin kuvvetlice ovuşturulması ile yapılan eltemizliğidir.
Cerrahi el yıkama veya el ovalama (Cerrahi el antisepsisi): Cerrahi personel tarafından operasyon öncesinde geçici florayı elimine etmek ve kalıcı florayı azaltmak amacıyla yapılan antiseptik el yıkama veya alkollü el antiseptiği ile el ovalamayı tanımlar.
UYGULAMA:
TEMEL İLKELER:
- Sağlık personelinin elleri çalışma ortamında her zaman temiz olmalıdır.
- El yıkamada amaç sadece ellerin temizlenmesi değil aynı zamanda temiz kalmasıdır.
- El hijyeni eldiven kullanılsa da kullanılmasa da uygulanmalıdır.
- Hasta bakımında doğrudan görev alan tüm personelin tırnakları, tırnak etini geçmeyecek uzunlukta olmalıdır.
- Yapay tırnak, oje veya tırnak cilası kullanılmamalıdır.
- Çalışma alanında yeterli sayıda ve uygun yerleşimli lavabo bulunmalı, musluklar kolla veya dizle kumanda edilebilmeli, sıvı sabun, losyon ve tek kullanımlık el havluları kolay ulaşılabilir şekilde yerleştirilmelidir.
- Musluk suları ne çok soğuk, ne de çok sıcak olmalıdır.
- Rutin el yıkamada medikal olmayan sabunlar kullanılmalıdır.
- Enfeksiyon riski olmayan veya düşük olan girişimlerde eller medikal olmayan sabunlar ve suyla yıkanmalıdır.
- Hijyenik el yıkamada antibakteriyel etkinliği olan ajanlar (iyodofor, klorheksidin glukonat, triklosan, kloroksilenol) kullanılmalıdır.
- Sporlu bakteri enfeksiyonlarına ( Basillus anthracis, Clostridium difficile vb.) şüpheli veya kanıtlanmış maruziyet durumunda eller sıvı sabun ve su ile yıkanmalıdır. Alkol, klorheksidin, iyodoforlar ve diğer antiseptik ajanlar sporlar üzerinde zayıf etkinliğe sahiptir.
- Kullanım kolaylığı nedeniyle tüm hasta bakım alanlarında (hasta odaları, poliklinik muayene odaları, tedavi ve müdahale odaları, ilaç hazırlama alanları, YBÜ’ler, hemodiyaliz ünitesi vb.) alkollü el antiseptiği bulundurulmalıdır.
- Özellikle iş yükünün veya hasta sayısının yoğun olduğu ünitelerde alkollü el antiseptikleri odaların girişine veya hasta başlarına kolay ulaşılabilecek şekilde yerleştirilmelidir.
- Eldivenli eller üzerine alkollü el antiseptiği kullanılmamalıdır.
- Alkollü el antiseptikleri kuru ellere uygulanmalıdır.
- Antimikrobiyal içeren ıslak mendiller, antimikrobiyal olmayan sabun ve suyla yıkama yerine kullanılabilir.
- Sıvı sabunların bulunduğu kaplar tamaman boşaldıktan sonra temizlenmeli, dezenfekte edilmeli ve kurutulduktan sonra tekrar doldurulmalıdır.
- Azalan sıvı sabunların ve antimikrobiyal sabunların üzerine ekleme yapılmamalıdır.
- Yıkama bittikten sonra eller iyice durulanmalı, tek kullanımlık havluyla kurulandıktan sonra tek kullanımlık havlu ile tutularak musluk kapatılmalıdır.
- Kurulama işleminden sonra ellerin korunması için losyon kullanılmalıdır.
- Sağlık kurumlarında fotoselli el kurutma makinesi, kumaş havlu ve katı sabun kullanılmamalıdır.
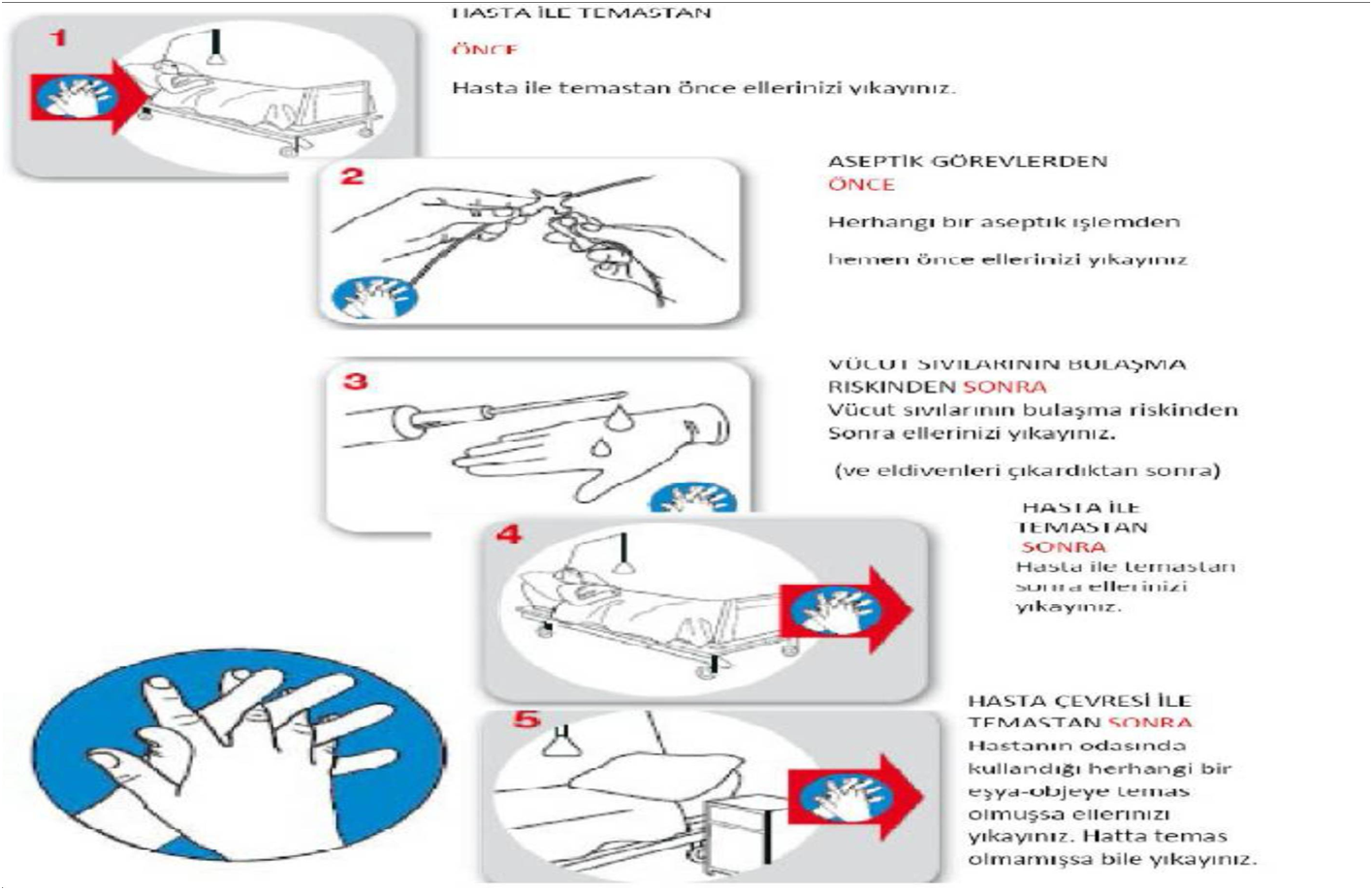
EL HİJYENİ SAĞLANMASI GEREKEN DURUMLAR:
- Hasta ile her temas öncesinde ve sonrasında,
- Hastanın sağlam derisi ile temas sonrasında bile (nabız, tansiyon ölçümü, fizik muayene veya hastayı kaldırma),
- Eldiven giyilmeden önce ve eldiven çıkarıldıktan sonra,
- Hasta çevresinde bulunan yüzeylerle ( tıbbi cihazlar dahil ) temas ettikten sonra,
- Her tür invaziv girişim (periferik veya santral kateter, damar içi kateter, üretral kateter, endotrakeal tüp, mekanik ventilatör devreleri, drenaj tüp ve kateterleri vb) öncesinde ve sonrasında,
- İnvaziv aletlerle temas öncesinde ve sonrasında,
- İlaçların hazırlanmasına (parenteral sıvıların hazırlanması dahil) başlamadan önce
- İşe başlamadan önce, tuvalet kullanımı sonrasında, yemek yemeden önce ve işten ayrılmadan önce,
- Kan, vücut sıvıları, sekresyonlar, kontamine materyalle direk temassonrasında,
- Ellerde vücut sıvı veya salgılarıyla gözle görülebilen kirlenme olan durumlarda,
- İki ayrı hastaya temas etme arasında,
- Aynı hasta üzerinde kirli vücut bölgesine temastan sonra, temiz bölgeye geçilmeden önce,
- Yoğun bakım ve yenidoğan ünitelerinde, yemeklerin ve mamaların hazırlandığı kritik alanlarda,
- Dirençli bakterilerle (metisiline dirençli Staphylococcus aureus, vankomisine dirençli enterokok) enfeksiyonların olduğu durumlarda.
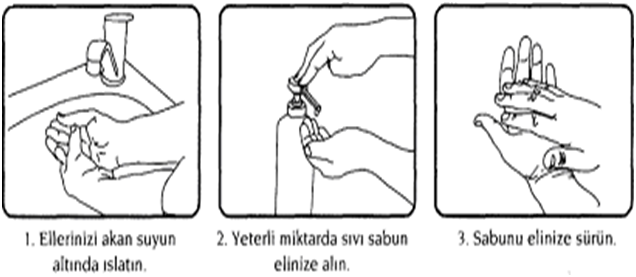
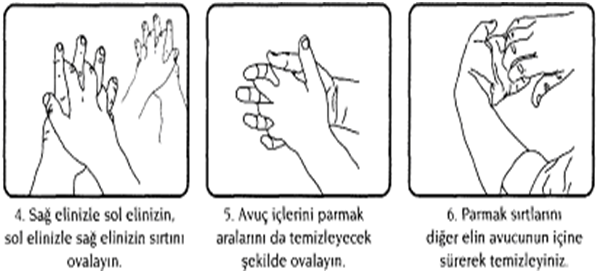
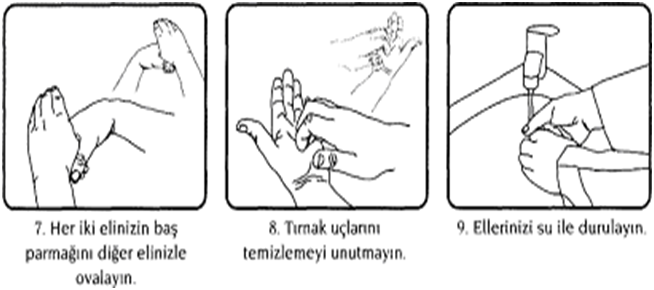
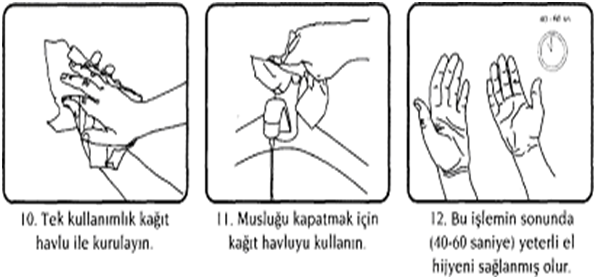
SOSYAL EL YIKAMA TEKNİĞİ:
- Eller su ile ıslatılarak sıvı sabun avuca alınmalıdır.
- Enaz 30saniyesüreileavuçiçleriveparmakaralarıbaştaolmak üzereeller,tümyüzeyveparmaklarıkapsayacakşekilde kuvvetlice ovuşturulmalıdır.
- Eller su ile iyice durulanmalı, parmaklar yukarı doğru gelecek şekilde tutulmalıdır.
- Musluk kağıt havlu kullanılarak kapatılmalıdır.
- Kağıt havlu evsel atığa atılmalıdır.
- Hasta temasları arasındaki tekrar yıkamalarda 15sn süre yeterlidir.
HİJYENİK EL YIKAMA TEKNİĞİ:
- Eller su ile ıslatılarak 3-5 ml antiseptik solüsyon avuca alınmalıdır.
- Klorheksidin kullanılıyorsa 1 dk, povidon iyot kullanılıyorsa 2 dk. süre ile avuç içleri ve parmak araları başta olmak üzere eller tüm yüzey ve parmakları kapsayacak şekilde kuvvetlice ovuşturulmalıdır.
- Eller su ile iyice durulanmalı, parmaklar yukarı doğru gelecek şekilde tutulmalıdır.
- Eller kağıthavlu ile kurulanmalıdır.
- Musluk kağıt havlu kullanılarak kapatılmalıdır.
- Kağıthavlu evsel atığa atılmalıdır.
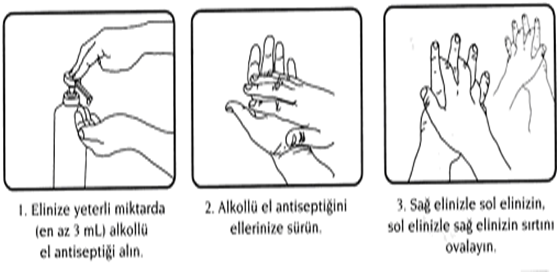
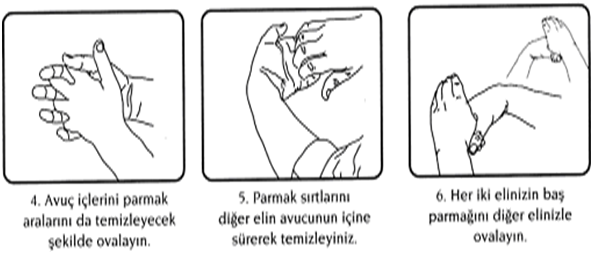
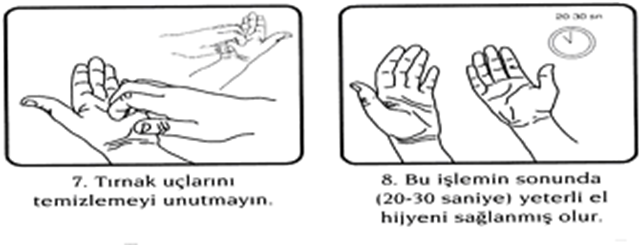
HİJYENİK EL OVALAMA TEKNİĞİ:
- Ellerde gözle görünür kirlenme varsa eller önce su ve sabunla yıkanarak kurutulmalıdır.
- Alkol bazlı solüsyon üretici firmanın önerdiği miktarda (3-5 ml) avuca alınmalı, tüm el yüzeyi ve parmak araları ile temas edecek şekilde 1dk. süre ile iyice ovuşturulmalıdır.
- Kendi halinde kuruması beklenmelidir.
- Hijyenik el ovalama, tam olarak el yıkamanın yerini almamalıdır.
CERRAHİ EL YIKAMA TEKNİĞİ:
- Tüm takılar çıkarılmalıdır.
- Yeteri kadar (5ml ) antiseptikli (povidon iyod / klorheksidin içeren) solüsyon avuç içine alınmalı, tırnak uçlarından başlanarak parmak, parmak araları, el, ön kol,dirsekten dört parmak yukarıya kadar 2- 6dk. süre ile ovalanarak yıkanmalıdır.
- Günün ilk uygulamasında ayrıca tırnak dipleri 30sn. süreyle fırçalanmalıdır.
- Ara yıkamalarda el yıkama için 2dk. süreyeterlidir.
- Su dirseklerden aşağıya akıtılarak durulanmalıdır.
- Steril havlu ile kurutulmalıdır.
CERRAHİ EL OVALAMA TEKNİĞİ:
- Tüm takılar çıkarılmalıdır.
- llerde görünür kir varsa eller önce su ve sabunla yıkanarak kurutulmalıdır
- Alkol bazlı solüsyon üretici firmanın önerdiği miktarda (3-5 ml) eller ve kollara ovularak uygulanmalıdır.
- Uygulama süresi günün ilk ameliyatı için 2–6dk. olmalıdır. Bu süre boyunca ilave antiseptik alınarak tüm yüzeylerin ıslak kalması sağlanmalıdır.
- Sonraki ameliyatlar için bir dakikalık süre yeterlidir.
- Parmak uçları yukarı tutularak ellerin kendi halinde kuruması sağlanmalıdır.
Tablo 1. Sosyal El Yıkama, Hijyenik El Yıkama, Cerrahi El yıkama ve Eldiven Kullanımının Gerekli Olduğu Durumlar
| Uygulamaların yapılması gereken zamanlar | Sosyal El Yıkama |
Hijyenik El Yıkama |
Cerrahi El Yıkama |
Eldiven Kullanımı |
| Klinik çalışmalara başlarken ve bitiminde | * | * | ||
| Eller gözle görülür şekilde kirlendiğinde | * | |||
| Bir hastadan diğerine geçerken | * | * | ||
| Eller kan dışkı ve diğer sıvılarla kontamine olduktan sonra | * | * | ||
| Eller kan, dışkı ve diğer sıvıları ile kontaminasyon olasılığı öncesinde | ** | |||
| İmmün sistem yetmezliği olan hastalarla temastan önce | * | |||
| Eller temiz görülse bile hastalarla fiziksel temas sonrasında | * | * | ||
| Küçük girişimler, pansuman, kan, BOS kültür örneği alma, invaziv girişimler vs den önce ve sonra | * | * | ** | |
| Acil aseptik girişimlerden önce | * | ** | ||
| Acil aseptik girişimlerden sonra | * | |||
| Cerrahi operasyon öncesi | * | ** | ||
| Yemekten ve yemek servisinden önce ve sonra | * | |||
| Tuvalete girmeden önce ve çıktıktan sonra | * |
*Her seçenek birbirini alternatifidir, birisinin uygulanması yeterlidir
**Her hastanın klinik örneği bulaşıcı kabul edilmeli ve mutlaka eldiven giyilmelidir.
ŞEKİL 1. EL YIKAMA TEKNİĞİ
ŞEKİL 2. ALKOLLÜ EL ANTİSEPTİĞİ İLE EL HİJYENİ
EL HİJYENİ İÇİN 5ENDİKASYON
Tablo 2. El HijyeniPlanı
| SIRA NO | AMAÇ | UYGULAMA | SORUMLUSU | İLGİLİ KAYIT/DOKÜMAN |
| 1 | El hijyeninin önemini anlatmak ve olumlu davranış değişikliği oluşturmak | *Hastane genelinde tüm personele el hijyeninin önemini anlatan eğitimler vermek. En az yılda 1 kez ve meslek gruplarına düzenlenmelidir. *Hasta çalışan güvenliği denetlemelerinde ve enfeksiyon kontrol hemşireleri tarafından yapılan servis ziyaretlerinde konunun önemini vurgulamak. |
*Hasta bakım ve tedavisini sağlayan tüm personel *Hasta-Çalışan Güvenliği Komitesi *EKK |
*El hijyeni için 5 durum kuralı gözlem formu *Afişler *Sağlık Bakanlığı El Hijyeni ve El Dezenfeksiyonu Rehberi *Eğitim Katılım formları |
| 2 | Personelin el hijyenine uyumunu gözlemlemek |
*Personelin el hijyeni uyumunun gözlenmesi ve kayıt altına alınması. Her yılın 3.-6.-9.-12. aylarında olmak üzere yılda 4 kez el hijyenine uyum oranı ölçülür. *Sonuç birimlere duyurulur, uyumun yetersiz olduğu alanlarda önlemler alınır, eğitim verilir |
*Enf.Kont.Ekibi | El Hijyeni Gözlem Formu |
| 3 | Alkol bazlı el antiseptiklerinin (ABEA) her alanda bulunmasını sağlamak | *Sağlık hizmeti verilen tüm birimlerde ABEA solüsyonlarının bulunması *ABEA kolay ulaşımı sağlamak için masaüstü ambalajlarda ve klinik koridorlarında duvara monte dispanserlerde bulunması sağlanır. Böylece kullanım arttırılabilir. *Ambalaların üzerine dolum tarihi yazılarak kullanım takibi yapılır. |
*Hasta bakım ve tedavisini sağlayan tüm personel *Hasta-Çalışan Güvenliği Komitesi *Enfeksiyon Kontrol Hemşiresi |
|
| 4 | ABEA kullanımını takip etmek | *ABEA, servis bazında kullanımını değerlendirmek (Ambar birimi ile görüşülerek servislere verilen el antiseptiklerinin miktarını öğrenmek) *Kullanımı düşük olan birimlerde bunun sebebini araştırmak ve kullanımını hızlandırmak |
Ambar Birimi *Enfeksiyon Kontrol Hemşiresi |
|
| 5 | ABEA devamlılığını sağlamak | *ABEA,hastanede süreklibulunmasını sağlamak *Bu konuda,eczane sarf depo ve ambar birimi ile işbirliği yapmak |
*Ambar sorumlu memuru *Eczane sarf depo sorumlusu *Enf.Kont.Ekibi |
|
| 6 | Cerrahi el yıkamada uygun ürün kullanmak | *Cerrahi el yıkamada Enfeksiyon Kontrol Uzmanının uygun gördüğü ürünün kullanılmasını sağlanmak | *EHU Ameliyathane sorumlu hekimi ve hemşiresi | |
| 7 | El hijyeninin önemini hatırlatan afiş, resim, çıkartmalar kullanmak ve olumlu davranış değişikliği oluşturmak | *Personellerin rahatlıkla görebilecekleri alanlarda el hijyeninin önemini vurgulayan uyarı yazıları, resimler, el antiseptiği kullanımına ilişkin resimli yazı, Sağlık Bakanlığı afişleri ve el yıkamada 5 endikasyon uyarı yazısı bulunur | *Hastanede çalışan tüm personel |
İlgili yazı ve afişler |
| 8 | Sabun ve kağıt havlu kullanım devamlılığının sağlanması | *Hastane genelinde sıvı sabun kullanımının desteklenmesi ve her birimde kağıt havlu kullanımının sağlanması *Sıvı sabun ve kağıt havlunun devamlılığını sağlamak. |
ELDİVEN KULLANIMI TALİMATI
AMAÇ: Sağlık hizmetleri ile ilişkili enfeksiyonların personelden hastaya, hastadan personele veya bir hastadan diğer bir hastaya bulaşma riskini azaltmak için eldiven kullanma yöntemlerinibelirlemektir.
KAPSAM: Hastanedeki tüm sağlık çalışanlarının uygun şekilde eldiven kullanımı faaliyetlerini kapsar.
SORUMLULAR: Bu talimatın uygulanmasından tanı, tedavi ve bakım uygulamalarında görev alan tüm hastane çalışanları sorumludur. Bu talimatın uygulanması ile ilgili denetimlerden Başhekimlik adına Enfeksiyon Kontrol Komitesi sorumludur.
UYGULAMA:
Temel İlkeler:
- Eldiven el yıkama yerinekullanılmamalıdır.
- Eldiven giymeden önce ve eldiven çıkardıktan sonra eller mutlakayıkanmalıdır.
- Eldiven giyilmesinin ellerin kontaminasyonuna karşı tam bir koruma sağlamadığı konusunda personelbilgilendirilmelidir.
- Eldiven giyme endikasyonu ortadan kalkar kalkmaz eldivençıkarılmalıdır.
- Eldivenli eller yıkanmamalı veya üzerine alkol bazlı el dezenfektanıuygulanmamalıdır.
- Enfeksiyon bulaşma riskinin fazla olduğu durumlarda çift kat eldiven (iki eldiven üst üste)giyilmelidir.
- Bir hastaya bakım verdikten sonra eldivençıkarılmalıdır.
- Aynı eldiven birden fazla hastanın bakımı içinkullanılmamalıdır.
- Aynı eldivenle asla iki farklı girişimdebulunulmamalıdır.
- Eldivenler yıkanmamalı ve yenidenkullanılmamalıdır.
- Hasta bakımı sırasında kontamine vücut bölgesinden temiz vücut bölgesine geçileceği zaman eldivendeğiştirilmelidir.
- Hastaların farklı vücut bölgelerine uygulanan işlemlerde, her işlemden sonra eller yıkanmalı ve eldivendeğiştirilmelidir.
- Hastadan hastaya geçerken eldivendeğiştirilmelidir.
- İzole hasta odasından çıkmadan önce eldivenler dikkatli bir şekilde çıkartılmalı, eller yıkanmalı ve odada bulunan kontamine araç-gereç ve çevre yüzeylerine dokunulmamalıdır.
Eldiven Giyilmesi Gereken Durumlar:
- Kan, vücut sıvıları, sekresyonlar ya da mukoza veya bütünlüğü bozulmuş deri ile temas olasılığıvarsa,
- Solunum sekresyonları veya solunum sekresyonları ile kontamine olmuş aletlerle temasöncesinde,
- Kontamine olmuş eşya ve çevre yüzeylerinetemasta,
- İzolasyon uygulanmış olan hastaların odalarına girmeden önce ve çıktıktansonra,
- Sağlık personelinin elinde kesik, çizik ve çatlaklarolduğunda,
- Serum setlerini değiştirirken ve kan setini kan torbasınatakarken,
- Kanalırken,
- Kan ve vücut sıvısı dökülmüş yerleritemizlerken,
- Aspire edilen hastayı asisteederken,
- İdrar torbası ve sürgüsü/ördeğiboşaltırken,
- Hastaya verilen her bakımda (ağız, perine,vb.),
- Kolostomi torbası bakımı yapılırken vedeğiştirilirken,
- İzolasyondaki hastaya bakım verirken eldivengiyilmelidir.
Steril Eldiven Giyilmesi Gereken Durumlar: Steril eldiven, sadece vücudun steril bölgelerine yapılacak müdahalelerde, açık yaralarda ve kullanılan malzemenin sterilliğini koruması gerekliliğinde kullanılmalıdır.
İZOLASYON ÖNLEMLERİ
AMAÇ: Tanımlanmış veya şüphe edilen bulaşıcı hastalığı olan veya epidemiyolojik olarak önemli bir patojenle enfekte veya kolonize hastalardan sağlık kurumundaki diğer hastalara, sağlık personeline ve ziyaretçilere bulaşma yolunu önlemeye yönelik sağlık çalışanlarının eğitimi için standart bir yöntem belirlemektir.
KAPSAM: Her hasta ile temas sırasında uyulması gereken önlemleri ve bulaşıcı hastalıkların yayılmasını önlemeye yönelik tüm faaliyetleri kapsar.
SORUMLULAR: Bu talimatın uygulanmasından tanı, tedavi ve bakım uygulamalarında görev alan tüm hastane çalışanları ve öğrenciler sorumludur. Bu talimatın uygulanması ile ilgili denetimlerden servis sorumlu hemşireleri ve doktorları, Enfeksiyon ve Antibiyotik Direnç Kontrol Komitesi ve Başhekimlik sorumludur.
UYGULAMA:
STANDART İZOLASYON ÖNLEMLERİ
-Hastaneyebaşvuranbütünhastalarpotansiyelenfeksiyözkabuledilerekmikroorganizmabulaşınınönlenmesineyönelikilksıradauygulanacakönlemlerdir.
- Kan, tüm vücut sıvıları (ter hariç), sekresyonlar, eksresyonlar, mukoz membranlar, bütünlüğü bozulmuş deri ile bulaşabilecek etkenlere yönelikönlemlerdir.
Standart İzolasyon Uygulanması Gereken Durumlar: Hastaneye başvuran bütün hastalara uygulanmalıdır.
Standart İzolasyonu Uygulama Prosedürü:
- El hijyeni‘‘El Hijyeni Talimatı’’ önerilerine uyularak gerçekleştirilmelidir.
- Eldiven ‘‘Eldiven Kullanımı Talimatı’’ önerilerine uyularak kullanılmalıdır.
- Hastalar çevreyi kontamine etme potansiyeline göre yerleştirilmelidir.
- Bulaştırıcılığı yüksek olan hastalar tek kişilik odalara alınmalıdır.
- Yapılacak uygulamalarda kan veya diğer vücut sıvılarının sıçrama olasılığı varsa maske, gözlük kullanılmalı ve önlük giyilmelidir.
- Giyilen önlük su geçirmez özellikte olmalıdır.
- İşlem bittikten sonra tüm kişisel korunma malzemeleri çevrede kontaminasyona neden olmayacak şekilde ‘‘Atık Yönetim Prodedürü ‘’ ne uygun olarak ortamdan uzaklaştırılmalıdır.
- Kullanım sonrasında iğne uçları enjektörden ayrılmamalı, hiçbir zaman yeniden kılıfına geçirilmemeli, kıvrılıp bükülmemelidir.
- Enjektörler uygulama sonrası iğne uçları ile birlikte, delinmeye dirençli kesici-delici alet kutularına atılmalıdır.
- Delinmeye dirençli kesici-delici alet kutularının 3/4'ü dolduktan sonra ağzı kapatılarak uzaklaştırılmalıdır.
- Kesici-delici aletlerin kesici-delici uçları vücudun herhangi bir bölümüne dönük olarak elden ele transfer edilmemelidir.
- Hasta odalarının ve odadaki malzemelerin temizliği günlük olarak yapılmalıdır.
- Özel durumlar dışında temizlik için su ve deterjan yeterlidir.
- Kan ve sekresyon varlığında dezenfektan kullanılmalıdır.
- Hastanın vücut sıvı veya sekresyonları ile kirlenmiş tüm malzemeler, kirlenmeye neden olmayacak şekilde toplanmalıdır.
- Hastanın vücut sıvı veya sekresyonları ile kirlenmiş tek kullanımlık malzemeler ‘‘Atık Yönetim Prosedürü ‘’ ne uygun olarak ortamdan uzaklaştırılmalıdır.
- Hastanın vücut sıvı veya sekresyonları ile kirlenmiş tek kullanımlık olmayan tüm malzemeler kullanılmadan önce mutlaka ‘’ Alet ve Tıbbi ve Malzemelerin , Araç ve Gereçlerin Sterilizasyon , Dezenfeksiyon ve Temizlik İşlemleri Talimatı ‘’ doğrultusunda temizlenmelidir.
- Hastanede çevresel yüzeylerin, yatakların, etajerlerin ve sık dokunulan yüzeylerin rutin bakımı, temizliği ve gerektiğidurumlarda dezenfeksiyonu ‘‘Hastane Genel Temizlik Talimatı’’na uygun olarak yapılmalıdır.
- Eksudatif deri lezyonu olan sağlık personeli iyileşene kadar doğrudan hasta bakımı veya araç-gereç bakımı ile ilgilenmemelidir.
- Kan, vücut sıvıları, salgılar ve çıkartılar ile kirlenen yatak takımları, deri ve mukozalara değdirilmeden, giysiler kontamine edilmeden ve mikroorganizmalar başka hastalara ya da çevreye bulaştırılmadan kırmızı renkte çöp poşetinde toplanarak çamaşırhaneye nakli sağlanmalıdır.
- Hastanenin rutin bakımı, temizliği, dezenfeksiyonunun uygun biçimde yapıldığı izlenmelidir.
BULAŞMA YOLUNA YÖNELİK İZOLASYON ÖNLEMLERİ:
Kanıtlanmış veya şüphe edilen bulaşıcı hastalığı olan veya epidemiyolojik olarak önemli bir patojenle enfekte ya da kolonize hastaları kapsayan önlemlerdir. Her zaman standart önlemlerle birlikte uygulanmalıdır. Aynı hastalık için birden fazla bulaşma yolu olduğunda önlemler kombine edilerek uygulanmalıdır.
- TEMAS İZOLASYONU ÖNLEMLERİ: Epidemiyolojik olarak önemli ve temas yoluyla bulaşabilen mikroorganizmalarla enfekte ya da kolonize hastalarda temas izolasyonu uygulanmalıdır. Standart önlemlerle birlikteuygulanmalıdır.
Temas İzolasyonu Uygulanması Gereken Durumlar:
- Çoklu antibiyotik direnci taşıyan bakteriler ( metisiline dirençli Staphylococcus aureus (MRSA), vankomisine dirençli enterokoklar (VRE), Acinetobacter spp.,Pseudomonas aeruginosa, ESBL+ gram negatif bakteriler ) ile enfeksiyonvarlığı,
- Az sayıda mikroorganizma ile enfeksiyon oluşturabilen ve cansız yüzeylerde uzun süre kalabilen mikroorganizmalar ( Clostridium difficile, enterohemorajik Escherichiacoli,Shigella spp., hepatit A virüsü, rotavirüs ) ile oluşan enterik enfeksiyon varlığı,
- Bulaştırıcılığı yüksek deri enfeksiyonlarınınvarlığı:
- Deri difterisi,
- Herpes simpleks virus enfeksiyonu (neonatal veya mukokütanöz),
- İmpetigo,
- Drenajı olan apseler, dekübit yaraları, selülitler
- Bitlenme ( pediculosis),
- Uyuz ( scabies),
- Streptokoksik ve stafilokoksik deri enfeksiyonları,
- Suçiçeği ve Zoster (dissemine veya bağışıklığı baskılanmış kişilerde)
- Bebek ve küçük çocuklarda respiratuvar sinsityal virüs (RSV), parainfluenza virus enfeksiyonları veya enteroviral enfeksiyonlarınvarlığı,
- Viral/hemorajik konjunktivitvarlığı,
- Viral/hemorajik enfeksiyonların ( Ebola, Lassa, Kırım-Kongo vb.)varlığı.
Temas İzolasyonu Uygulama Prosedürü:
- Hastalar tek kişilik odalarayerleştirilmelidir.
- Tek kişilik oda yoksa, aynı mikroorganizmayla kolonize ve/veya enfekte olan hastalar aynı odaya alınmalıdır.
- Tekkişilikodaveyahastalarıngruplandırılmalarımümkünolmadığıdurumlardaenfeksiyon kontrol konsültanhekimininönerileridoğrultusundayerleşim planı yapılmalıdır.
- Hasta odasına girmek isteyenleri uyarmak için oda kapısına izolasyon kategorisini belirten ‘‘ İzolasyon Kartı’’

 asılmalıdır.
asılmalıdır. - Eller odaya giriş ve çıkışlarda ‘‘El Hijyeni Talimatı’’na uygun olarakyıkanmalıdır.
- Odaya girerken temiz, steril olmayan eldivenler giyilmeli, çıplak elle hasta temasından veya odadaki yüzeyler ile temastan kaçınılmalıdır.
- Hasta bakımı sırasında yoğun kontaminasyona neden olabilecek işlemler sonrasında (dışkı ya da enfekte yaraların drenajı ile direkt temas) eldiven değiştirilmelidir.
- Odadan çıkmadan önce eldiven çıkarılmalı, eller antimikrobiyal içeren solüsyonla yıkanmalı ya da su içermeyen alkollü el antiseptikleri ile el hijyeni sağlanmalıdır.
- Eldiven çıkarıldıktan ve el hijyeni sağlandıktan sonra odada hiçbir yere dokunulmamalıdır.
- Gaita ve idrar inkontinansı, ileostomi ya da kolostomisi olan veya yara drenajı olan hastaların odasına girmeden önce temiz, steril olmayan önlük giyilmelidir.
- Önlük odadan çıkmadan hemen önce çıkarılmalıdır.
- Hastaya kullanılan tıbbi araç ve gereçler (tansiyon aleti, derece vb.), mümkünse hastaya özel olmalıdır.
- Ortak kullanılması gereken tıbbi cihazlar diğer hastalar için kullanılmadan önce ‘‘Alet ve Tıbbi ve Malzemelerin , Araç ve Gereçlerin Sterilizasyon , Dezenfeksiyon ve Temizlik İşlemleri Talimatı’’na uygun olarak temizlenmeli, dezenfekte ya da steril edilmelidir.
- VRE ile kolonize veya enfekte hastalar taburcu edildikten sonra hasta odalarındaki tüm yüzeyler dezenfekte edilmeli ve enfeksiyon kontrol ekibi tarafından bu odalardan ortam kültürleri alınmalıdır. Ortam kültürlerinin sonuçları belli oluncaya kadar bu odalara yeni hasta yatırılmamalı odadaki malzemelerin başka hastalar için kullanılmaması tercih edilmelidir.
- Hasta nakli en az düzeyde tutulmalıdır.
- Mutlaka hasta nakli gerekiyorsa, çevrenin kontamine olmamasına dikkat edilmelidir.
- Nakil sırasında hasta yürüyemiyor ise üzerine temiz çarşaf serilmiş tekerlekli sandalye veya sedye kullanılmalıdır.
- Transfer sırasında hastanın eldiven ve/veya önlük giymesine gerek yoktur.
- Hastayı transfer eden kişinin transfer sırasında hasta ile teması olmayacaksa eldiven ve/veya önlük giymesine gerek yoktur. Hasta ile temas ihtimali varsa hastayı transfer eden kişi yanında giymek üzere eldiven bulundurmalıdır. Transferde izolasyon tanımlayıcı figür de olmalıdır.
- SOLUNUM İZOLASYONU ÖNLEMLERİ: Solunum yoluyla bulaşan, 5 µm ya da daha küçük, havada asılı kalma ve uzun mesafelere ulaşabilme özelliğine sahip partiküllerle oluşacak enfeksiyonları önlemek için solunum izolasyonu uygulanmalıdır. Standart önlemlerle birlikte uygulanmalıdır.
Solunum İzolasyonu Uygulanması Gereken Durumlar:
- Kızamık,
- Suçiçeği,
- Yaygın zoster enfeksiyonu,
- SARS,
- Viral hemorajik ateşler: Ebola, Lassa, Kırım-Kongo, Marburg
- Akciğer ve larenks tüberkülozu.
Solunum İzolasyonu Uygulama Prosedürü:
- Hastalar tek kişilik odalara yerleştirilmelidir.
- Odalarda sürekli olarak negatif basınç ve saatte 6-12 kez hava değişimi sağlanmalıdır.
- Odanın havası hastanenin diğer bölümlerine çıkmadan önce yüksek düzeyde filtrasyondan ( HEPA filtresi) geçirilmeli ya da direkt dışarı atılmalıdır.
- Tek kişilik negatif basınçlı oda imkanı yoksa, aynı mikroorganizmayla enfekte olan hastalar aynı odayaalınmalıdır.
- Tek kişilik oda veya hastaların gruplandırılmaları mümkün olmadığı durumlarda enfeksiyon kontrol konsültan hekiminin önerileri doğrultusunda yerleşim planı yapılmalıdır.
- Hasta odasının kapısı ve pencereleri kapalı tutulmalıdır.
- Hasta zorunlu haller dışında odadan çıkmamalıdır.
- Eller odaya giriş ve çıkışlarda ‘‘ El Hijyeni Talimatı’’ na uygun olarak yıkanmalıdır.
- Pulmoner tüberkülozlu olduğu bilinen ya da şüphe edilen hastanın odasına girerken koruyucu maske (N95 solunum maskesi) takılmalıdır.
- Kızamık ya da suçiçeği tanısı almış hastaların odasına duyarlı kişiler ya da immün düşkün kişiler girmemelidir. Mutlaka girmek durumunda olduklarında N95 solunum maskesitakılmalıdır.
- Hastanın transportu gerektiğinde hastaya cerrahi maske takılmalı ve odasına dönene kadar çıkarmaması sağlanmalıdır.
- Tanımlanmış veya şüpheli tüberkülozu olan hasta öksürürken ve burnunu silerken kağıt mendil kullanmalıdır. Tüberküloz ekarte edilene kadar hasta izolasyonu sürdürülmelidir.
- Antibiyotik tedavisi alan ve klinik olarak düzelen, üç farklı balgam yaymasında aside dirençli basil (ARB) görülmeyen hastalarda izolasyon sonlandırılmalıdır.
- Çoklu ilaç direnci olan hastalar, hastanede kaldıkları sürece izolasyonda olmalıdırlar.
- Hasta odasına girmek isteyenleri uyarmak için oda kapısına izolasyon kategorisini belirten ‘‘ İzolasyon Kartı’’

 asılmalıdır.
asılmalıdır.
- DAMLACIK İZOLASYONU ÖNLEMLERİ: 5 µm’den büyük, havada asılı kalamayan, uzun mesafelere ulaşabilme özelliği olmayan enfekte partiküllerle bulaşabilen enfeksiyonların riskini önlemeye yönelik damlacık izolasyonu uygulanmalıdır. Standart önlemlerle birlikte uygulanmalıdır.
Damlacık İzolasyonu Uygulanması Gereken Durumlar:
- H. influenzae tip b enfeksiyonları (menenjit, pnömoni, epiglottit,sepsis),
- N. meningitidis enfeksiyonları (menenjit, pnömoni,sepsis),
- Difterianjini,
- M. pneumoniae ile solunum yoluenfeksiyonları,
- Boğmaca,
- Veba,
- Kabakulak,
- Kızamıkçık,
- Adenovirüs, parvovirüs B19, influenzaenfeksiyonları,
- 10.A grubu beta-hemolitik streptokok infeksiyonları
Damlacık İzolasyonu Uygulaması:
- Hastalar tek kişilik odalarayerleştirilmelidir.
- Tek kişilik oda imkanı yoksa, aynı mikroorganizmayla enfekte olan hastalar aynı odaya alınmalıdır.
- Tek kişilik oda veya hastaların gruplandırılmaları mümkün olmadığı durumlarda enfekte hasta ile diğer hastalar ve ziyaretçiler arasında en az 1m mesafe kalacak şekilde yerleştirme yapılmalıdır.
- Odanın özel bir havalandırma sisteminin olmasına ve kapının kapalı tutulmasına gerek yoktur.
- Eller odaya giriş ve çıkışlarda ‘‘El Hijyeni Talimatı’’na uygun olarak yıkanmalıdır.
- Hasta zorunlu haller dışında odadan çıkarılmamalıdır.
- Hastanın transportu gerektiğinde hastaya normal cerrahi maske takılmalı ve odasına dönene kadar çıkarmaması sağlanmalıdır.
- Hastaya 1m veya daha yakın yaklaşması gereken herkes normal cerrahi maske takmalıdır.
- Hasta odasına girmek isteyenleri uyarmak için oda kapısına izolasyon kategorisini belirten ‘‘ İzolasyon Kartı’’

 asılmalıdır.
asılmalıdır.
- SIKI TEMAS İZOLASYONU : Epidemiyolojik önem taşıyan hasta veya çevresiyle direkt veya indirekt temas yoluyla bulaşabilen mikroorganizmalarla kolonize veya infekte olan hastalar için standart önlemlere ek olarak alınması gereken önlemlerdir
Endikasyonları : VRE
- VRE’nin hastaneden eradikasyonu, VRE enfeksiyonu ya da kolonizasyonu birkaç hasta ya da bir servisle sınırlı kaldığında daha kolaydır.
- VRE bir serviste endemik olduğunda ya da birden çok servise yayıldığında ise eradikasyon daha pahalı ve zor olur.
- VRE’nin yayılmasını sınırlandırmak için agresif enfeksiyon kontrol önlemleri ve hastane personelinin uyumu gerekir.
- VRE’nin kontrolü, kurum boyutunda yaygın işbirliği gerektiren multidisipliner bir çaba gerektirir.
- Bu nedenle, spesifik sorunların saptanması durumunda, gerekli değişikliklerin tasarlanması ve uygulanmaya konulmasında hastane kalite kontrol geliştirme bölümlerinin de işin içine girmesi gerekir.
- VRE bir hastanede çok nadir izole edilmiş veya hiç izole edilememiş olsa bile, VRE yayılımını kontrol etmek ve önlemek için tüm hastanelerde aşağıda belirtilen önlemler uygulamaya konulmalıdır:
- En ufak bir gecikme VRE’nin daha da yayılması ve kontrol çabalarını zorlaştırmasına neden olacağından, VRE saptanır saptanmaz hemen önlem alınmalı ve uygulamaya geçilmelidir.
- Klinik örnekten VRE izole edildiğinde, ilgili klinik ve personeli acilen bilgilendirilmelidir.
- VRE ile enfekte ya da kolonize hastalar hakkında hastane politikalarını belirleyen EKK bilgilendirilmelidir.
- VRE izole edilen birimde çalışan personel izolasyon önlemleri konusunda yeniden eğitilmelidir.
- VRE’nin hastadan hastaya geçişini önlemek için VRE ile enfekte ya da kolonize hastalar ayrı (özel) odalara, bu mümkün değilse bir odaya toplanmalıdır.
- VRE ile enfekte ya da kolonize bir hastanın odasına girerken temiz, nonsteril eldiven giyilmelidir.
- Hasta bakımında, yüksek konsantrasyonda VRE içerdiği düşünülen materyal (örneğin dışkı) ile temas sonrası eldiven değiştirilmelidir.
- VRE enfekte ya da kolonize bir hastanın odasına girerken eğer hasta ya da çevre ile temas söz konusu ise, temiz, nonsteril koruyucu önlük giyilmelidir.
- Hasta odasından çıkmadan eldivenler ve koruyucu önlük çıkarılmalı, antiseptik sabunla ya da alkol bazlı antiseptik ajanla eller yıkanmalıdır. Sabun her zaman VRE’yi uzaklaştıramayacağından eller, eldivenleri çıkarırken ya da eldivenerağmen kontamine edilmemeye gayret edilmelidir.
- Eldiven ve koruyucu önlük çıkarıldıktan sonra, eller ve elbiseler hasta odasında muhtemel kontamine olabilecek yerler ile (kapı tokmağı, perdeler vb) temas etmemelidir.
- Steteskop, tansiyon aleti ve termometre gibi tıbbi ekipmanlarınher hasta için ayrılması ya da kontamine olan hasta grubuna ayrılması sağlanmalıdır. Eğer bu aletler diğer hastalara da kullanılacaksa kullanmadan önce öncelikle uygun şekilde dezenfekte edilmelidir.
- VRE ile enfekte yada kolonize olduğu saptanan yeni hastaların, oda arkadaşlarından kültür için mümkünse dışkı, bu mümkün olmazsa rektal sürüntü alınmalı, gerekirse bu hastalara da izolasyon önlemleri uygulanmalıdır. Enfeksiyon kontrol önlemleri açısından, serviste yatan diğer hastalar da VRE kolonizasyonu açısından taranmalıdır.
- Odalar uygun dezenfektan (% 10’luk çamaşır suyu) ile dezenfekte edilmelidir.
- VRE ile enfekte yada kolonize hastaların izolasyon önlemlerinin sonlandırılması için, birer hafta ara ile alınan en az 3 kültür negatifliği olması gerekir.
- Kolonize iken hastaneden taburcu edilip evine gönderilen hastalar yeniden hastaneye başvurma ihtimaline karşı ellerine verilecek uygun bir yazı ile başvuracağı sağlık kurumu uyarılmalıdır.
- VRE ile enfekte yada kolonize hasta taburcu edilerek bakımevine, başka bir hastaneye gönderilmesi planlandığında, hastanın gideceği birim VRE izolasyon önlemleri açısından uyarılmalıdır.
- Önlemleri ve uygun işlemleri monitorize etmek için sistem(ler) kurulmalıdır (örneğin; VRE kolonizasyonu kümülatif insidansı veya insidans yoğunluğu, VRE izolasyon önlemleri ve el yıkamaya uyum oranı, laboratuvarda VRE identifikasyonu ile servislerde izolasyon önlemlerinin uygulanması arasındaki zaman farkı, servise kabul edilen ve izolasyon önlemleri uygulanan hastalardan daha önce kolonize olanların yüzdesi vb). Bu verilerin, klinik, yönetsel, laboratuvar birimlere dağıtılması ve eğitim ile kontrol çabalarının güçlendirilmesi sağlanmalıdır.
MRSA Da İzolasyon Önlemleri:
- MRSA ile enfekte hasta klinik durumu uygunsa taburcu edilmeli, taburcu edilemeyen hastalar izole edilmelidir.
- Hastaya antiseptikli duş aldırılmalıdır.
- Bir klinikte 2-3 hasta MRSA ile enfekte ise, diğer hastalar ve personelden burun ve el kültürleri alınarak taşıyıcılarbelirlenmelidir.
- Mümkünse bu birimlere yeni hasta girişi durdurulmalıdır.
- Hasta için kullanılan tüm malzemeler mümkünse hastaya özel olmalı, ortak kullanılmamalı, mümkün değilse steril veya dezenfekte edildikten sonra diğer hastalarda kullanılmalıdır.
- Hasta odasına Temas İzolasyon Figürü asılmalıdır.
- El yıkama ve el dezenfeksiyonuna dikkat edilmelidir.
- Odalar uygun dezenfektan (% 10’luk çamaşır suyu) ile dezenfekte edilmelidir.
- MRSA ile enfekte hastanın transferi söz konusu olursa, hastanın lezyonları varsa kapatılmalı, hasta taşıyan kişiler önlük giymelidir. Transfer edilen araç transferden sonra dezenfekte edilmelidir.
- Çamaşırların ayrılması ve toplanması, oda içerisinde yapılmalıdır.
- Çöplerin ağzı hasta odasında bağlanmalıdır.
- Hastaya izole edilme nedenleri mutlaka açıklanmalıdır.
- EK ÖNLEMLER: Ek önlemler standart önlemlerin tek başına uygulandığında bilinen yada şüphelenilen enfeksiyon etkeninden korunmanın yeterli olmayacağı durumlarda yada geçiş yolu aşağıdakilerden birisi ile olan etkenlerin varlığından şüphelenildiğinde uygulanmalıdır.
- Hava yolu ile taşınan respiratuar sekresyonlar (pulmoner tbc, suçiçeği, kızamık)
- Respiratuar sekresyonların damlacık yolu ile taşınması (influenza, kızamıkçık, boğmaca)
- Bazı özel infeksiyöz ajanların taşıyıcılarına temas durumunda (VRE taşıyıcıları)
-Standart sterilizasyon metodlarına dirençli etkelerin varlığı (Creutzfeldt–Jakob disease)
| Gerekli önlem | Ek önlem tipi | ||
| Hava yolu ile geçiş | Damlacık ile geçiş | Temas ile geçiş | |
| Eldiven | Hayır | Hayır | Hasta, ilişkili malzemeler ve çok yakınındaki çevre ile temas durumunda |
| Su geçirmez önlük | Hayır | Hayır | Hasta ve çok yakın çevresi ile çok yakın temas durumunda sağlık çalışanı kullanmalıdır |
| Respiratör yada maske | N95 maskesi yalnızca Tbc için, diğer tüm durumlar için cerrahi maske | Cerrahi maske | Sıçrama ihtimali varsa yüz maskesi |
| Gözlük/yüz maskesi | Sıçrama ihtimali varsa yüz maskesi | Sıçrama ihtimali varsa yüz maskesi | Sıçrama ihtimali varsa yüz maskesi |
| Özel eldiven ve benzeri koruyucu ekipman | Hayır | Hayır | Tek kullanımlaık veya Bir sonraki hastaya uygulamadan önce tekrar kullanılan malzemelerin hazırlanması sırsaında (hasta ile temas eden tüm malzemeler) |
| Tek kişilik oda | Evet (veya aynı etken ile enfekte kişiler için kohort) Kapı kapalı olmalıdır | Evet (veya aynı etken ile enfekte kişiler için kohort) Kapı kapalı olmalıdır | İmkan varsa, veya aynı etken ile enfekte kişiler için kohort |
| Negatif basınçlı oda | Pulmoner tbc için zorunlu | Hayır | Hayır |
| Hastanın nakli | Hasta için cerrahi maske, hastayı kabul edecek birimi haberdar et | Hasta için cerrahi maske, hastayı kabul edecek birimi haberdar et | Hastayı kabul edecek birimi haberdar et |
| Diğer | Hastaya hapşırıken ve öksürürken ağzını burnununu kapatmasını önermek, daha sonra ellerini yıkamasını tavsiye etmek. Hasta karyolaları arasında 1 mt mesafe bırakmak | Hasta karyolaları arasında 1 mt mesafe bırakmak. | Hasta odasını terk etmeden önce eldivenleri çıkarmak ve elleri yıkamak. |
AKILCI ANTİBİYOTİK KULLANIMI VE ANTİBİYOTİK PROFİLAKSİ REHBERİ
Enfeksiyon hastalıkları günümüzde halk sağlığı açısından önemini devam ettiren,erken tanı konulduğunda akılcı bir seçimle uygulanan antimikrobik tedaviyle başarının sağlandığı bir alandır.Bununla birlikte gerek toplumda gerekse hastanede kazanılan enfeksiyon hastalıkları akılcı olmayan antimikrobik tedavilerin kullanılması sonucu tedavi edilememekte,sonuçta hasta kaybedilmektedir.Akılcı bir şekilde uygulanan uygun antimikrobik tedavi;sağ kalım komplikasyon ve kronikleşmenin önlenmesi,hastalık şiddet ve süresinin kısaltılması açısından önemlidir.
Antibiyotikler
- Reçetelerin % 3-25’ini
- İlaç harcamalarının %6-21’ini
- Hastane harcamalarının yaklaşık % 50’ sini oluşturmaktadır.
İdeal antibiyotik kullanımı için
- Doğru antibiyotik seçilmelidir
- En uygun yolda verilmelidir
- Etkin dozda verilmelidir
- Optimum aralıklarla verilmelidir
- Uygun süreyle verilmelidir.
- Doğru tanı sonrası başlanmalıdır
Doğru antibiyotik kullanımı için
- Mikrobiyolojik olarak kanıtlanmış bir enfeksiyon varlığı sorgulanmalıdır
- Kaçınılmaz- gelişmiş veya muhtemel gelişecek bir enfeksiyon olasılığı araştırılmalıdır
- Korunma yapılabilecek bir enfeksiyonun gelişmesi olasılığı değerlendirilmelidir
Uygun antibiyotik kullanımının yararları
- Hem nazokomiyal hem de endojen florada direnç gelişiminin önlenmesi
- Hasta bakımının iyileştirilmesi ( En iyi etkinlik / En az toksisite)
- Birden çok seçenek varsa; ucuz ve farmakodinamik olarak en etkin olanın seçilmesi
Antibiyotikler hangi durumlarda kötü kullanılır?
- Tanı açısından gerekli değerlendirme yapılmadan antibiyotik kullanılması
- Enfeksiyon olmaksızın antibiyotik kullanılması
- Seçilen antibiyotiğin yanlış olması
- Antibiyotik dozunun yetersiz veya aşırı olması
- Doz aralıklarının uygunsuz olması
- Aynı etkinlikte daha ucuz antibiyotik varken, pahalı antibiyotiğin seçilmesi
- Etkinliği bilinen bir antibiyotik yerine, pahalı ve yeni olan bir antibiyotiğin seçilmesi
- Endikasyonu olmadığı halde, aynı anda ikiden fazla antibiyotiğin kullanılması
- Kültür sonucuna uygun olmayan antibiyotik kullanımı
- 24- 48 saatten uzun süren profilaksi
- Gereksiz profilaksi
Hastanelerde yoğun ve aşırı antibiyotik kullanımının önemli sonuçları
- Dirençli mikroorganizmaların seçilerek hastane florasına hakim olması
- Dirençli mikroorganizmalar bağlı enfeksiyonlarda artış
- Mortalite ve morbiditede artış
- Tedavi maliyetinde artış
Akılcı Antibiyotik Kullanım İlkeleri
- Tedavi
- Kanıtlanmış enfeksiyon varlığı
- Ampiriktedavi
- Profilaksi
- Cerrahiprofilaksi
- Medikalprofilaksi
- Antibiyotik tedavisinin gerekçelerinin saptanması
- Bakteriyel bir enfeksiyonun varlığının gösterilmesi
- Ampirik antibiyotik tedavisi
- Profilaktik antibiyotik kullanımı
- Tedavi öncesi uygun örnek alınması ve incelenmesi
- Hangi antibiyotiğin seçileceği ve bu seçimi etkileyen faktörler
- Kombine antibiyotik tedavisinin gerekli olup olmadığının belirlenmesi
- Polimikrobiyal enfeksiyonlar
- Kaynağı bilinmeyen sepsis,vb
- Antimikrobiyal tedaviye yanıtın izlenmesi ve gerektiğinde uygun değişiklik yapılması
Antibiyotik seçimim etkileyen faktörler
- Enfeksiyona ait özellikler
- Etken
- Enfeksiyonun yeri veözellikleri
- Hastaya ait özellikler
- Yaş
- Alerji öyküsü
- Altta yatan hastalık ( karaciğer, böbrek yetmezliği)
- Gebelik
- Daha önce ve halen almaya devam ettiğiantibiyotikler
- Kullandığı diğer ilaçlar ( teofilin, fenitoin, warfarin,vb)
- Genetik veya metabolik anormallikler
- Antibiyotiğe ait özellikler
- Etki spektrumu
- Etki mekanizması
- Farmakolojik özellikleri:
-
- Tedavi dozu ve doz aralığı
- Veriliş yolu ve süresi
- İlaç etkileşimleri
- Yan etkiler
- Maliyet Farmakodinamik Farmakokinetik
| Tablo 1: ANTİBİYOTİKLERİN ATILIM YOLLARI | |
| KARACİĞER | BÖBREK |
| Sefaperazon Kloramfenikol Klindamisin Doksisiklin Eritromisin Metronidazol Rifampisin Sulfametoksazol |
Aminoglikozid Sefalosporin Penisilin Kinolon Aztreonam İmipenem Vankomisin Trimetoprim |
| Tablo 2: ANTİBİYOTİKLERİN YAN ETKİLERİ | |
| Betalaktamlar -Aşırı duyarlılık,GİS İntoleransı,İshal |
Kloramfenikol -Aplastik anemi |
| Makrolid GİS İntoleransı,İshal |
Aminoglikozid -Nefrotosisiste,ototoksisite |
| Tetrasiklin -Diş ve kemikte renk değişikliği, fototoksisite |
Klindamisin -İshal,psödomembranöz enterokolit |
| Kinolon -17 yaş altı kullanımı yok GİS İntoleransı |
Kotrimoksazol -Aşırı duyarlılık |
| Tablo 3: HAMİLELEKTE ANTİBİYOTİK KULLANIMI | |
| ENDİKE | KONTRENDİKE |
| Penisilinler Sefalosporinler Eritromisin Rifampisin INAH Amantadin Primetamin |
Aminoglikozid Kinolon Tetrasiklin İmidazol Griseofulvin Gansiklovir |
| Tablo 4: ANTİBİYOTİKLERİN ETKİSİ | |
| BAKTERİSİT | BAKTERİOSTATİK |
| Penisilin Aminopenisiln Sefalosporin Aminoglikozid Glikopeptid Kinolon Amfoterisin |
Sülfonamid Kloramfenikol Tetrasiklin Makrolid Klindamisin Metronidazol |
| Tablo 5: ANTİBİYOTİK DOZUNUN AYARLANMASI | |
| ZAMANA BAĞLI | KONSANTRASYONA BAĞLI |
| Penisilinler Sefalosporinler Karbapenem Monobaktam Makrolidler Klindamisin Oksazolidinler T>MIC |
Aminoglikozidler Florokinolonlar Azitromisin Tetrasiklinler Vankomisin Ketolidler Streptograminler T maks>MIC,AUC / MIC |
| Tablo 6: ANTİBİYOTİKLERİN DİĞER İLAÇLARLA ETKİLEŞİMİ | |
| Tetrasiklin -Mg, Ca, Fe |
|
| Kinolon -Antiasid, antihistaminik |
|
| Makrolid -Benzodiazepim, digoksin |
|
| Rifampisin -Oral kontraseptif, antikoagülan, barbiturat |
|
Tablo 7: BÖBREK YETMEZLİĞİ VE KARACİĞER HASTALIKLARINDA ANTİBİYOTİK KULLANIMI
| Güvenle kullanılabilir |
Ciddi bozukluklarda doz azaltılabilir | Mutlaka dozu azaltılır |
Kontrendike | Dikkatli kullanılır |
Doz ölçümü ile kullanılır |
| Eritromisin | Penisilin-G | Karbenisilin | Tetrasiklin | Eritromisin | Ampisilin |
| Klindamisin | Amoksisilin | Tikarsilin | Nitrofurantoin | Kloromfenikol | Nafsilin |
| Kloramfenikol | Ampisilin | Sefazolin | Sefazolin | Ketokonazol | |
| Sefaperazon | Motisilin | Maksolaktam | Uzun etkili sulfonamidler |
Mikonazol | |
| Oksasilin | Sefalotin | Streptomisin | PAS | Pirazimid | |
| Dikloksasin | Sefoksitin | Kanamisin | Fusidik asit | ||
| Nafsilin | Sefolatin | Gentamisin | Tetrasiklinler | ||
| Rifampisin | Seftizoksim | Amikasin | Rifampisin | ||
| Sefaklor | Piperasilin | Netilmisin | Sefaperazon | ||
| Seftriakson | İzoniazid | Vankomisin | Sefamandol | ||
| Metranidazol | Etambutol | İmipenem | Sefotetan | ||
| Kotrimoksazol | Moksalaktam | ||||
| Sefotetan | İzoniazid | ||||
| Seftazidim | Pirazinid | ||||
| Sefuroksim | |||||
| Mezlosilin | |||||
| Siprofloksasin | |||||
| Norfloksasin |
Operasyon öncesi proflaktik antibiyotik uygulaması çok yaygın olarak kullanılmaktadır.Cerrahi öncesinde yapılan antibiyotik profilaksisinin gerekliliği ve faydası konusunda bir tereddüt yoktur.Günümüzde cerrahi antibiyotik profilaksisinin (CAP) endike olduğu alanlar büyük oranda belirlenmiş durumdadır.Ancak CAP uygulamaları halen çok tartışılan ve gelecekte de tartışılmaya devam edilecek konular olarak görülmektedir.Bunun nedeni çok farklı CAP uygulamasının çok farklı alanlarda yapılabilmesi ve bugüne kadar olan bilgi birikiminin farklı otoriteler tarafından değişik şekillerde yorumlanabilmesidir.
Cerrahi profilaksi uygulamaları ülkemizde de standardize edilmiş değildir. Genel olarak operasyonu yapan cerrahın profilaksi yapmayetkisi/sorumluluğu olduğu kabul edilmiş gibidir.Bu nedenle CAP uygulaması cerrahi girişimin bir parçası olarak algılanmaktadır.Ancak son yıllarda bu yaklaşım yerini multidisipliner bir uygulamaya bırakmaktadır.Özellikle antibiyotik kullanımına getirilen kısıtlamalar ve modern tıptaki gelişmeler sonucu ortaya çıkan çok yoğun veri birikimi konuyu daha bilimsel bir platforma taşımıştır.Cerrahi girişimlerin sorumluluğunun tek başına cerraha yüklenmesi doğru bir yaklaşım değildir.Özellikle cerrahi sonrası gelişen enfeksiyonlarda cerrah tarafından kontrol edilemeyen faktörlerin önemi inkar edilemez.Hastane şartları ve çalışanların eğitimi,hastanın taşıdığı risk kontaminasyondaki mikrobiyal yükü azaltmak için uygun zamanda,uygun bir antibiyotiğin,yeterli dozlarda kullanımı ile alınan bir önlemdir.
CERRAHİ GİRİŞİMLERİN İNFEKSİYON RİSKİ AÇISINDAN SINIFLANDIRILMASI
| Yara Sınıflaması | Yara Tanımı | Enfeksiyon riski (%) |
| Temiz | Elektif yapılan travmatik olmayan ameliyatlardır. İnflamasyon bulunmaz. Solunum, sindirim ve genitoüriner sisteme ait bir girişim içermez. Ameliyat tekniğinde hata yoktur | <2> |
| Temiz/ kontamine | Acil girişim ya da solunum, sindirim ve genitoüriner sisteme girişim yapılmıştır. Önemli bir kontaminasyon yoktur. Ameliyat tekniğinde minör hatalar olabilir |
< 10> |
| Kontamine | Gastrointestinal kanaldan, ya da infekte genitoüriner kanaldan önemli kontaminasyon vardır. Akut, pürülan olmayan inflamasyon bulunur. Cerrahi teknikte önemli hatalar vardır. 4 saatten eski olmayan penetran travma ya da kronik açık yara vardır | ~ % 20 |
| Kirli / Enfekte | Solunum, gastrointestinal ve genitoüriner perforasyon ya da 4 saatten eski travmatik yara vardır. Pürülan akıntı saptanır | ~ % 40 |
Cerrahi profilaksi temiz-kontamine ve bazı özel durumlarda (protez ve/veya immunsüpresyon) temiz cerrahi girişimlerde önerilir.Kontamine ve kirli cerrahi girişimlerde antibiyotik kullanımı tedavi amaçlıdır.
Antibiyotik profilaksisinin hedefleri
- Cerrahi alan enfeksiyonu (CAE) insidansını azaltmak
- Delile dayalı kanıtlanmış etkinliği olan antibiyotik kullanımı
- Hastanın ve hastanenin bakteriyel florası üzerine etki
- En az yan etki
- Hastanın savunma sisteminde en az değişiklik
Antibiyotik profilaksisinden beklenen faydalar
- Faydalar ortaya çıkacak enfeksiyonun şiddetiyle ilgilidir.
- Hemen her zaman olduğu gibi birinci fayda erken veya geç mortalitenin azaltılması
- Hastanede kalış süresinin ve dolayısıyla masrafların azaltılmalsı
- Antibiyotik kullanımının(tüketiminin) azaltılması
Profilaksinin riskleri
- Hatalı antibiyotik kullanımı
- Antibiyotik direnci
- Kolit gelişimi
- Hastanede kalış süresi ve masraflarda artma
- Artmış morbidite ve mortalite
Profilaktik Antibiyotik Uygulaması Esasları
- Profilaksi,operasyondan önceki 30 dk içinde;Anestezi indüksiyonu ile birlikte uygulanmalıdır.Bu kuralın istisnaları sezeryan ameliyatlarında paranteral antibiyotiğin göbek kordonu bağlandıktan sonra uygulanması ve elektif kolorektal ameliyatlarda oral antibiyotiğin 15-20 saat önce verilmesidir.
- Ameliyat sonunda ek dozların uygulanmasına gerek yoktur.(Ameliyat 3-4 saatten uzun sürerse ek doz gerekebilir).
- Ameliyat anında >1500 mL kan kaybı olmadıkça erişkinlerde ek doza gerek yoktur.
- Penisilin alerjisi hikayesi veya bulguları(anaflaksi,ürtiker,döküntü)varsa profilakside betalaktam antibiyotikler kullanılmamalıdır.
- Profilaksi için seçilen antibiyotik olası enfeksiyonda en sık etkili patojenleri kapsamalıdır.
- Profilaktik antibiyotikler intravenöz uygulanmalıdır ancak kirlenme riski ve doz ayarlama hataları nedeniyle serumların içine katılarak verilmemelidir.
- Profilaktik antibiyotik dozu tedavi edici doz ile aynı olmalıdır.
- Antibiyotik profilaksisi 24 saati geçmemelidir.
- Bilimsel kanıt düzeyi olan çalışmalarla desteklenmiş profilaksi yöntemleri seçilmelidir.
Antibiyotik Seçimi
- Profilaktik antibiyotik seçim politikaları,antibiyotiklere dirençli bakterilerin bölgesel epidemiyolojik bilgilerine dayanmalıdır.
- Maliyeti düşük,yarı ömrü kısa,emniyeti kanıtlanmış,antimikrobiyal direnci düşük,nisbeten dar spektrumlu antibiyotikler seçilmelidir.
- Gelişebilecekantibiyotikdirenciniönlemekiçinyeni,tedavideilkseçenekolabilecekgenişspektrumluantibiyotiklerincerrahiprofilakside kullanımından sakınmak gerekir.
Bilimsel Kanıt Düzeyleri
- Ia Randomize kontrollü çalışmaların meta analizi
- Ib En az bir randomize kontrollü çalışma
- IIa En az bir iyi planlanmış randomize olmayan, kontrollü çalışma
- IIb En az bir başka yapıda iyi planlanmış deneysel çalışma
- III İyi planlanmış,deneysel olmayan tanımlayıcı çalışma( karşılaştırmalı çalışmalar,korelasyon çalışmaları,olgu)
- IV Uzman komite raporları ve otörlerin klinik deneyimleri
Antibiyotik Profilaksisi Önerilen Cerrahi Girişimler İçin Önerilen Kanıt Düzeyleri
| Yapılan Cerrahi İşlem | Kanıt Düzeyi | Yapılan Cerrahi İşlem | Kanıt Düzeyi |
| Genel Cerrahi | Kalp Damar ve Göğüs Cerrahisinde Profilaksi | ||
| Özafagus | IV | Kalp pili takılması | la |
| Gastroduedonal | Ib | Açık kalp cerrahisi Koroner arter bypass Protez kapak cerrahisi |
IIb |
| Endoskopik gastrostomi | Ib | Pulmoner rezeksiyon | Ib |
| İnce Barsak | IV | Ortopedik Cerrahi | |
| Safra Yolları (Açık) | la | Total kalça replasmanı | Ib |
| Apendektomi | Ib | Protez diz eklemi replasmanı | IIa |
| Kolorektal | la | Kalça kırık fiksasyonu | la |
| Laparaskopik ve nonlaparaskopik herni (yama mesh konulan) | IV | Kalça kırığı tamiri | Ib |
| Meme | IV | Spinal cerrahi | Ib |
| Genel Cerrahi | Protez uygulanmayan tüm elektif işlemlerde profilaksi önerilmez | IV | |
| Laparoskopik kolosistektomi | IIb | Kulak Burun Boğaz Cerrahisi | IV |
| Laparoskopik ve nonlaparoskopik herni | Ib | Baş Boyun Cerrahisi | Ib |
| Ortopedik Cerrahi | Kulak Cerrahisi | IV | |
| Ürolojik Cerrahi | Burun ve Sinüs Cerrahisi | IV | |
| Transüretral mesanetümörü rezeksiyonu | I | Tonsillektomi | IV |
| CERRAHİ TİPİ | ÖNERİLEN PROFİLAKSİ | ETKENLER | AÇIKLAMALAR |
| BAŞ-BOYUN CERRAHİSİ Oral, faringeal mukozaları kapsayan ameliyatlarda profilaksi önerilir. Kontamine olmayan baş ve boyun cerahisinde gerekmez. Tonsillektomi, adenoidektomi, rinoplasti için profilaksi önerilmez. Kulak cerrahisinde profilaksi önerilmemekle birlikte, hekim tarafından gerekli görüldüğünde uygulanabilir. Temiz –enstrüman konulan |
Sefazolin (1-2 g İV) tek doz +Metronidazol 500 mg (veya Ornidazol 500 mg IV) veya Klindamisin (600-900 mg, İ.V), tek doz +/- Gentamisin (1.5 mg/kg, İV), tek doz Sefazolin (1-2 gr iv) veya Sefuroksim (1.5 gr iv) veya Klindamisin (600 mg iv) Sefazolin 20-30 mg/kg | * S. aureus, * Viridans streptokoklar * Orofarengial anaeroblar (peptostreptokok ve fusobakteriler) |
Tek doz profilaksi yeterlidir Profilaksi süresi 24 saati aşmamalıdır Profilaksiye rağmen kontamine cerrahide infeksiyon oranları yüksektir |
| OFTALMİK CERRAHİ Katarakt Ekstrasyonu Penetran Oküler Yaralanmalar |
Gentamisin (% 0.3 sol.), veya tobramisin (% 0.3 sol.) işlem öncesinde 1-2 damla topikal olarak uygulanır ve neomisin-gramisidin-polimiksin B ± sefazolin veya tobramisin100 mg (20 mg) subkonjonktival Ampisilin /sulbaktam veya Siprofloksasin 200 mg+ Klindamisin 600 mg | *Staphylococcus spp. *Pseudomonas türleri dahil gram negatif mikroorganizmalar |
|
| BEYİN CERRAHİ Temiz ve implant içermeyen Kraniotomi Temiz, kontamine (sinüslerden geçiliyorsa, transsfenoidal, transorofarengial) BOS Şantı |
Sefazolin (1-2 g IV) tek doz veya Vankomisin (1 g IV) tek doz Klindamisin (900 mg IV) tek doz veya Amok/Klav 1.2 g, IV veya Sefuroksim 1.5 g + Metronidazol İ.V. Sefazolin (1-2 g IV) tek doz veya Vankomisin 1 g tek doz veya Vankomisin (10 mg) + gentamisin (3 mg) fizyolojik su ile sulandırılarak intraventriküler veya TMP/SMZ 160/800 mg iv | * S. aureus *Koagülaz negatif stafilokoklar |
Operasyon 3 saatten uzun sürecekse, 8 saat içinde aynı doz tekrarlanır Spinal cerrahide genel olarak profilaksi önerilmez. Ancak füzyon, yabancı madde yerleştirilmesi ya da uzun süren girişimlerde yararı kanıtlanmamış olmakla birlikte profilaksi (sefazolin veya klindamisin ile) kullananlar da vardır. |
| CERRAHİ TİPİ | ÖNERİLEN PROFİLAKSİ | ETKENLER | AÇIKLAMALAR |
| KARDİYOVASKÜLER CERRAHİ Aşağıdaki durumlarda kullanılır : - Kardiyak cerrahi - Abdominal aorta rekonstrüksiyonu - Kasık insizyonu içeren bacak operasyonları - Prostetik yabancı cisim konulan vasküler girişimler - İskemi nedeniyle alt ekstremite amputasyonu - Kalıcı pacemaker takılması |
Sefazolin (1-2 g, İV), tek doz (veya 3x1 g 1-2 gün) veya Sefalotin (2.0 g ) tek doz (veya 4-6 saatte bir 2.0 g, 1-2 gün) veya Sefuroksim (1.5 g, IV)., tek doz (veya 2x1 1.5 gm, 1-2 gün) veya Vankomisin (1.0 g, İV), tek doz veya 12 saatte bir 1g 1-2 gün. Nazal S.aureus taşıyıcılığı olan hastalara operasyondan önceki geceden başlanarak nazal mupirosin 5 gün kullanılır |
*S. aureus, *Koagülaz negatifstafilokoklar *Gram negatif basiller |
Kardiyak kateterizasyon için profilaksi önerilmez.Kardiotorasik Cerrahide profilaksi 72 saate kadar uzatılabilir (Uzman önerisi). Drenlerin çekilmesine kadar sürdürülmemelidir. Bypass biterken 2. doz antibiyotik uygulanır. MRSA sıklığı ise Vankomisin önerilir. Kasık insizyonlarında, Sefuroksim eklenir. |
| TORASİK CERRAHİ Torasik cerrahi Lobektomi, pnömektomi |
Sefazolin (1.0 g, İV), tek doz Sefuroksim (1,5 g iv) 12 saatte bir veya |
Toraks cerrahisinde standart profilaksi önerisi mevcut değildir. Ancak lobektomi, pnömonektomi, wedge rezeksiyonu, toraks travması, özefagus cerrahisi, mediastinoskopi, torasik outlet sendromu, göğüs tüpü takılması ve median sternotomi yapılan tüm diğer girişimlerde genel eğilim profilaksi uygulanması yönündedir. | |
| CERRAHİ TİPİ | ÖNERİLEN PROFİLAKSİ | ETKENLER | AÇIKLAMALAR |
| MİDE VE BİLİYER SİSTEM CERRAHİSİ (Gastroduodenal, Perkütan endoskopik gastrostomi ve laporoskopik kolesistektomi dahil) Yalnız yüksek riskte yapılır |
Sefazolin (1-2 g IV) veya Sefoksitin veya Seftizoksim veya sefotetan veya Sefuroksim (1.5 g, ıv). tek doz (Bazı otörler 12 saatte bir 2-3 ilave doz önermektedir). |
Gram negatif basiller, streptokoklar, orofarengiyal anaeroblar |
Gastroduodenal Yüksek Risk: Aklorhidrili, gastrik motilitesi azalmış, morbid obes, kanserli veya mide kanaması geçiren hastalar Biliyer Yüksek Risk: Obesite, ›70 yaş, diabet, non-fonksiyone safra kesesi (akut kolesistit epizodu, kolelitiazis), tıkanma sarılığı, kanal taşları olan hastalar |
| ERCP Obstrüksiyon olmadıkça profilaksi gereksiz. |
Siprofloksasin (500-750 mg PO) işlemden 2 sa önce. Seftizoksim 1.5 g IV işlemden 1 sa önce veya Piperasilin/tazobactam (4.5 g, IV) işlemden 1 sa önce. |
Gram negatif basiller, anaeroblar |
Yeterli drenaj kolanjit ve sepsisi önleyebilir. Randomize çalışmalarda profilaktik antibiyotiğin ek katkı sağlamadığı gösterenler vardır. Antibiyotikler bakteriyemiyi azaltmakta birlikte sepsis ve olanjiyoliti önleyememiştir. |
| KOLOREKTAL CERRAHİ (APPENDEKTOMİ DAHİL) | |||
| Elektif cerrahi | Cerrahiden önceki gün sulu diyet ve oral polietilenglikol ile barsak temizliği ile birlikte: ORAL: Neomisin sülfat 1g PO + eritromisin baz 1 g PO (Cerrahiden 19-18-9 saat önce) veya Metronidazol+Eritromisin PO girişimden 30 dakika – 4 saat önce (Cerrahiden 19-18-9 saat önce) PARENTERAL: Sefazolin 1-2 g İV + Metronidazol 500 mg IV (veya ornidazol 500mg IV) veya Sefoksitin 1-2g IV veya Sefotetan 1-2 g IV veya |
Gram negatif basiller, anaeroblar | Peritonit gelişmişse; Gram (-) aerop ve anaeropları içeren antibakteriyel tedavi başlanır. Örn.: Seftriakson+Metronidazol |
| Acil cerrahi | Sefazolin 1-2 g, IV + Metronidazol 0.5 g, İV tekdoz veya Sefoksitin 1-2 g, İV | ||
| Rüptüre organ | Sefoksitin 3x1, İV 5 gün veya Seftriakson 2x1 g IV + Metronidazol 3x0.5 g İV 5gün | ||
| OBSTETRİK/JİNEKOLOJİ | |||
| Vajinal /abdominal radikal histerektomilerde | Sefazolin 1-2 g, İV, tek doz, Sefoksitin 1-2 g, İV, tek doz, Sefuroksim 1.5 g, İV, tek doz, Sefotetan 1.5 g, İV, tek doz | Gram negatif basiller, Grup B streptokoklar Enterokoklar, Anaeroblar |
Ameliyattan 30 dakika önce uygulanır. Uzayan operasyonlarda dozlar her 3 saatte bir tekrarlanır |
| Erken membran rüptürü veya komplike sezaryende | Sefazolin 1 g, İV, umblikal kord klampe edilir edilmez. 6-12 saat sonra tekrar. | Göbek bağı klemplendikten sonra | |
| Abortus, 1. trimestrde PID öyküsü varsa | 1.trimestirde ise Sefazolin 1 g, İV veya Doksisiklin 300 mg PO; 2. trimestirde ise Sefazolin 1 g, İV | ||
| Sistosel/rektosel onarımı, adnexal cerrahi, konizasyon, manuel plasenta çıkartılması, komplike olmayan dilatasyon ve küretaj işlemlerinde profilaksi önerilmiyor. | |||
| ÜROLOJİK GİRİŞİMLER | |||
| İdrarı steril hastalarda antimikrobiyal profilaksi tavsiye edilmez. Preop. Bakteriüri saptananlar ise önce tedavi edilmelidir | Preoperatif bakteriüri saptananlarda işlemden 2 saat önce Oral: Trimetoprim/ sulfometoksazol veya Siprofloksasin 500 mg PO veya lomefloksasin 400 mg PO, sonra katater çıkarılana kadar veya 10 gün süre ile (oral Nitrofurantoin veya TMP/SMX) verilir. Parenteral: Sefazolin 1.0 g, İ.V. 3x1, 1-3 doz ya da siprofloksasin 400 mg IV verilir |
Gram negatif basiller | |
| Transrektal prostat biyopsisi | Siprofloksasin 500 mg veya Aminoglikozid + Metronidazol yada klindamisin veya 2./3. kuşak sefalosporin Biyopsiden 12 saat önce ve sonra birer doz verilir | Barsak florası (Gram negatif basiller, anaeroblar) |
<24> |
| Transuretral veya transvezikal prostatektomi | Siprofloksasin 400 mg iv veya 1. ve 2. kuşak sefalosporin (sefazolin 1 g ya da sefuroksim 1.5 g) veya trimetoprim sulfometoksazol veya Gentamisin 80 mg iv + Ampisilin 1 gr iv veya amoksisilin /klavulanik asit | Gram negatif basiller | <24> |
| Nefrektomi, nefrolitiyazis | Siprofloksasin 400 mg iv veya 1. ve 2. kuşak sefalosporin (sefazolin 1 g ya da sefuroksim 1.5 g) veya trimetoprim sulfometoksazol veya Gentamisin 80 mg iv + Ampisilin 1 gr iv veya amoksisilin /klavulanik asit | Cilt ve genitoüriner yol florası | |
| ORTOPEDİK CERRAHİ | |||
| Kalça artroplastisi, spinal füzyon | Kardiyak cerrahide olduğu gibidir | Hemovak çıkarılınca profilaksi sonlandırılır. | |
| Total eklem replasmanı (kalça hariç) | Ameliyathaneye alıncasefazolin 1-2 g IV veya vankomisin 1.0 g, İ.V., sonra 2x1.0 g/gün İ.V. (veya 4X500 mg), 2 gün | S.aureus, koagülaz negatif streptokoklar | |
| Kapalı kırıkta açık redüksiyon+ internal fiksas | Seftriakson 2 g, İ.V. Veya İ.M. | Stafilokoklar, treptokoklar, gram negatif basiller | |
| MEME CERRAHİSİ | Parenteral 1., 2. Kuşak Sefalosporinler. Dozlar histerektomide (yukarıda) olduğu gibidir. | ||
| TRAVMATİK YARA (ISIRIK YARALARI HARİÇ) |
Sefazolin 1.0 g, İ.V., 3X1/gün, ≥ 5 gün veya Seftriakson 2.0 g, İ.V., 24 saatte bir ≥ 5 gün. | ||
| PLASTİK VE REKONSTRÜKTİF CERRAHİ |
Mevcut klinik çalışmalar çerçevesinde, bu alandaki çoğu girişim için profilaksi önerilmemektedir. Eğer hekim tarafından kullanılması gerekli görülüyor ise, genel ilkeler dikkate alınmalıdır. |
||
| TRANSPLANTASYON CERRAHİSİ Kalp transplantasyonu Akciğer ve kalp-akciğer transplantasyonu Karaciğer transplantasyonu Pankreas ve böbrek transplantasyonu Böbrek transplantasyonu |
Sefazolin 1g IV insizyondan 30 dakika önce, 8 saatte bir ek doz 48-72 saat süre Sefotaksim 1 g + Ampisilin 1 g anestezi indüksiyonu ile birlikte IV, 6 saatte bir aynı uygulama, 48 saat süre Sefazolin 1 g IV, anestezi ile birlikte verilir, üç saatten uzun operasyonlarda ek doz Sefazolin 1 g IV, anestezi ile birlikte, üç saatten uzun operasyonlarda ek doz | Staphylococcus aureus, koagulaz negatif stafilokok Staphylococcus aureus, koagulaz negatif stafilokok Gram negatifler, Enterokok,stafilokok, nadiren P.aeruginosa Gram negatif basiller (E.coli, Klebsiella vb), stafilokoklar Enterik gram negatif basil |
SEÇİLMİŞ BAKTERİYEL İNFEKSİYONLARA YÖNELİK ANTİMİKROBİYAL PROFİLAKSİ
| Etyolojik Ajan /Hastalık | Profilaksi:Ajan/Doz/Yol/Süre | Öneriler |
| Grup B streptokokal hastalık (GBS) | ||
| 1. Tüm Hamile kadınlar hamileliğin 35–37. Haftalarında taranmalı. Kültür pazitif ise doğum sırasında tedavi verilir. 2. Önceden invazif GBS infeksiyonlu bir infant doğurulmuşsa veya gebelik sırasında GBS bakteriürisi gelişmişse, doğum sırasında tedavi verilir. 3. GBS durumu bilinmiyor ama aşağıda belirtilenlerden herhangi birisi varsa tedavi verilir. a)<37> b)≥18 saattir var olan membran rüptürü c)İntrapartum sıcaklık ≥38.00C |
Doğum sırasında profilaktik rejim: Pen G 5 milyon ünite İV (yükleme) sonra 2,5 milyon ünite İV q4h Alternatif tedavi:Ampisilin 2gm İV (yükleme), sonra 1 gm İV q4h Pen alerjisi:Anafilaksi açısından yüksek risk taşımayanlar; Sefazolin 2 gm IV başlangıç dozu, sonra 1gm İV q8h. Anafilaksi açısından yüksek risk taşıyanlar; Klindamisin ve eritromisin duyarlı GBS: Klindamisin 900mg IV 8qh. Veya eritromisin 500mg IV q6h. Klindamisin veya eritromisine alternatif gerektiğinde vankomisin önerilebilir. Doğuma kadar tedaviye devam edilir. |
|
| Profilaksi alan anneden doğan yenidoğan | Bulgu ve semptomların yakın takibi, infantların %95 ilk 24 saatte, anne intrapartun antibiyotik alsın yada almasın, infeksiyonun klinik bulgularını gösterir. Gestasyonel Yaşı <35> | |
| GBS negatif kadında erken membran rüptürü, preterm | (IV ampisilin 2gm q6h. + IV eritromisin 250 mg q6h.) 48 saat sonra, 5 gün po amoksisilin 250mg q8h. + po eritromisin baz 333 mg q8h. İnfant morbiditesini azaltır. | Antibiyotik tedavisi plaseboya kıyasla infant respiratuvar distres sendromunu ve nekrotizan enterokoliti azaltmış ve hamilelik süresini uzatmıştır.Büyük bir çalışmada, po eritromisin plaseboya kıyasla neonatallerdeki sonucu iyileştirmiş fakat bu etki Amoksisilin-klavunat ve her iki ilacın kombinasyonunda gözlenmemiştir |
| Postsplenektomi bakteriyemi: Olası ajanlar Pnömokok (%90), meningokok, H. İnfluenza tip b | 5 yaşına kadar antimikrobiyal profilaksi:Amoksisilin 20mg/kg/gün veya Pen V 125mg bid 5 yaş sonrası:Splenektomi sonrası çocuklara en az 1 yıl Pen V 250mg bid verin. Bazıları profilaksinin 18 yaşına kadar verilmesini öneriyor.Aşılamaya devam edin artı febril hastalık varlığında hekim desteği alana değin hasta Amoksisilin-klv. Kullansın Pen alerjisi:TMP-SMZ veya klaritromisin seçeneklerdir. |
Aşılama: Önerilen zamanlarda pnömokok , H.influenza B ve kuadrivalan meningekokkal aşının yapıldığına emin olun Ayrıca sicle cell anemi, talasemi hastalığı olan asplenik çocuklara 5 yaşına değin günlük antimikrobiyal profilaksi önerilir. |
| H.influenza tip B ve N.meningitidis profilaksisi | ||
| Hemofilus influenza tip B | Çocuklar:Rifampisin 20mg/kg po (600mg geçmemek kaydıyla) q24h x 4 gün Erişkinler:Rifampisin 600mg q24h x 4 gün | Ev içi: Evde ≤ 4 yaşında bir aşılanmamış çocuk ile temas olmuşsa, gebe kadın hariç tüm ev bireylerine rifampisin verilir. Çocuk bakım merkezleri: ≤ 2 yaşında aşılanmamış 1 çocukla temasta, duyarlı kişilere profilaksi + aşı uygulanır. >2 yaş profilaksi uygulanmaz. 60 gün içinde ≥ 2 olgu olmuşsa ve aşılanmamış |
Endokardit Profilaksisi için Hasta Seçimi
| Aşağıda Belirtilen, Endokarditle ilişkili Yüksek Riskli Kardiak Sorunlardan Herhangi Birine Sahip Hastalar |
Aşağıda Belirtilen Dental İşlemlerin Uygulanacağı Hastalar | Aşağıda Belirtilen İnvazif Respiratuvar İşlemlerin Uygulanacağı Hastalar |
Gİ veya GÜ Sisteme, Aşağıda Belirtilen İnvazif işlemlerinin Uygulanacağı Hastalar |
İnfekte Deri ve Yumuşak Dokuya, Aşağıda Belirtilen İşlemlerinin Uygulanacağı Hastalar |
| Protez kalp kapağı İnfektif Endokardit öyküsü Konjenital kalp hastalığı artı Aşağıdakilerden birisi; • Protez materyalle tamamen onarılmış Kardiak defekt (sadece ilk 6 ay) • Kısmen onarılmış fakat protez Materyal yakınında rezidü defekt var • Düzeltilmemiş siyanotik konjenital Kalp hastalığı • Cerrahi olarak onarılmış şant ve oluk Kalp transplantı sonrası valvulopati |
Dişeti dokusunaş dental periapikal Bölgeye herhangi bir işlem veya Oral mukozayı perfore edici bir işlem. Profilaksi Önerilir. (Rutin anestetik enjeksiyonlar (infekte Alan üzerinden olmadığı sürece) Dental direk grafi, ilk dişlerin dökülmesi, Ortodontik cihazların ayarlanması veya Ortodontik braket ya da çıkarılabilir cihaz yerleştirimi için profilaksi önerilmez. |
Respiratuvar traktus mukozası insizyonu Profilaksi Düşün veya Kanıtlanmış infeksiyon tedavisi için Profilaksi önerilir. |
Enterekokkal ÜSİ olan hastalar için: • Elektif GÜ işlem öncesi tedavi edin • Elektif olmayan işlemleriçin perioperatif rejimin enterokoku kapsaması sağlanır. Varolan GÜ veya Gİ infeksiyonu olan yada cerrahi alan infeksiyonu veya sepsisi önlemeyeyönelik perioperatif antibiyotik alan hastalar için • Perioperatif rejime anti enterokokkal kapsamı sağlayan ilaçların dahil edilmesi mantıklı |
Tedavi rejiminin, stafilokok ve B- hemolitik streptokoku kapsaması sağlanır. |
ANTİBİYOTİK DUYARLILIK TESTLERİNDE ANTİBİYOTİK SEÇİMİ VE KISITLI ANTİBİYOTİK BİLDİRİMİ
Bir laboratuvarın duyarlılık test sonuçlarını rapor etme politikası, duyarlılık testlerinin uygulanması kadar üzerinde önemle durulması gereken bir durumdur. Rapor edilecek antibiyotiklerin seçimi ve raporlama kuralları klinisyenin antibiyotik seçimi ve tedavisinin başarısında göz ardı edilemeyecek kadar önemlidir. Laboratuvar, her şeyden önce hangi etkene hangi duyarlılık test yöntemini uygulayacağına, hangi antibiyotikleri test edeceğine, nasıl yorumlayacağına ve rapor edeceğine karar vermeli, bu konuda bilimsel doğrulara, ülke gerçeklerine ve hastane şartlarına uygun sağlıklı bir politika oluşturmalı ve bu politikasını ödün vermeksizin uygulamalıdır. Bu konuda en iyi karar klinik mikrobiyoloji laboratuvarı, enfeksiyon hastalıkları kliniği, enfeksiyon kontrol komitesi, antibiyotik kullanımını ontrol komitesi, hastane eczanesi gibi bölümlerin koordinasyonu ile oluşturulmalıdır.
Geçmiş yıllarda kısıtlı sayıda antibiyotik kullanımda olduğu için bu konuda bir sıkıntı yaşanmamış ve rutin uygulamada eldeki tüm antibiyotikler test edilebilmiştir. Oysa günümüzde birbirlerine benzer yapı ve etkinlikte çok sayıda antibiyotik kullanıma girmiştir. Bu antibiyotiklerin; Food and Drug Administration (FDA) onayına sahip olup olmaması, test edilebilecek formunun olup olmaması, rutin test ve stoklama koşullarındaki stabilite, maliyeti, kabul edilebilir kalite kontrol değerlerinin varlığı, mikrobiyolojik aktivite spektrumu, uygun olan diğer antibiyotiklerle uyumluluğu, doku ve vücut sıvılarına dağılımı, toksisitesi, bu veya benzer ilaçlarla daha önce edinilmiş deneyimler, test endikasyonları, emilimi, atılım yolu, vücut bölgelerine geçişi ve kullanılan in vitro testlerin prediktif değerleri göz önünde bulundurulmalıdır. Her şeyden önce bu konuda yayınlanmış bilimsel çalışmalar ve derlemeler incelenmeli, çeşitli kuruluşlar tarafından yayınlanmış standartlar referans olarak alınmalıdır. Genellikle ülkemizde antibiyotik seçimi, testlerin standardizasyonu ve kalite kontrolü konusunda Amerika Birleşik Devletlerinin National Committee for Clinical Laboratory Standards (NCCLS) kuruluşunun yayınları takip edilmekte ve uygulanmaktadır. Tüm olası etkenleri göz önünde bulundurarak NCCLS; antibiyotik seçimi, test sonuçlarının değerlendirilmesi ve testte kullanılacak yöntemlerin ve malzemelerin kalite kontrol standartlarını yayınlamıştır. NCCLS antibiyotikleri, izole edilen mikroorganizmalara etkilerine göre dört ayrı grupta toplamıştır.
A-Grubu: Primer olarak test ve rapor edilecek ajanlardır. Bu grupta o etkenlerle oluşabilecek birçok enfeksiyonu tedavi edebilecek temel antibiyotik gruplarını temsil eden ajanlar bulunur.
B-Grubu: Primer olarak test edilecek, selektif olarak rapor edilecek ajanlardır. Bu gruptaki ajanlar A grubundaki ajanlara dirençli ise, klinik örnek bu gruptaki ajanların kullanımını gerektiriyorsa, hasta A grubundaki ajanları tolere edemiyorsa, enfeksiyon birden fazla etkenden oluşuyorsa, birden fazla bölgede enfeksiyon mevcutsa, epidemiyolojik çalışmalar söz konusu ise rapor edilirler.
C-Grubu: Ek olarak test ve selektif rapor edilecek ajanlardır. Bu gruptaki ajanlar B grubundaki durumlar oluştuğunda, çok nadir karşılaşılan bir etken izole edildiğinde, A ve B grubundaki ajanların tümü dirençli ise test ve rapor edilirler.
U-Grubu: Sadece idrar örnekleri için ek olarak test ve rapor edilecek ajanlardır.
ETKENE GÖRE RAPOR ETME
Laboratuvarlar her şeyden önce rutinde ve özel şartlarda duyarlılık testi uygulayacakları mikroorganizmaları saptamalıdırlar. Bu karar, mikroorganizmanın klinik önemine ve duyarlılık profiline bağlıdır. Genelde stafilokoklar, psödomonaslar, Enterobactericeae üyeleri, enterokoklar, Haemophilus türleri rutin olarak test edilir. A grubu beta hemolitik streptokoklar, Neisseria türleri gibi genelde karakteristik duyarlılık dağılımına sahip mikroorganizmalara duyarlılık testi yapılması gereksizdir. ( Tablo 1 ve 2 )
- Enterobactericeae:
- İkinci kuşak sefalosporinler, birinci kuşak sefalosporinlere dirençli ise rapor edilir,
- Üçüncü kuşak sefalosporinler, birinci ve ikinci kuşak sefalosporinlere dirençli ise rapor edilir,
- Tobramisin ve/veya amikasin, gentamisine dirençli ise rapor edilir
- Piperasilin, tikarsiline dirençli ise rapor edilir,
- Bazı geniş spektrumlu beta laktamaz (ESBL) taşıyan Enterobactericeae üyeleri (Klebsiella ve Echerichia coli gibi) aztreonam ve üçüncü kuşak sefalosporinlere ve geniş spektrumlu penisilinlere karşı direnç gösterirken; sefazolin gibi birinci, sefoksitin gibi ikinci kuşak sefalosporinlere, beta laktamaz inhibitörlü beta laktam antibiyotiklerine (BL+BLI) ve karbepenemlere karşı duyarlıdırlar. Bu tip etkenlerde rutin antibiyogramda şüphelenildiğinde çift disk sinerji yöntemi uygulanarak ESBL pozitifliği araştırılmalıdır. ESBL pozitif suşların bazen BL+BLI direnç gösterebilecekleri gözardı edilmemeli ve test edildikten sonra rapor edilmelidirler. Karbepenemlere duyarlıdırlar, test edilmeksizin rapor edilebilirler.
- Salmonella ve Shigella spp. suşları için rutin olarak sadece ampisilin, bir kinolon ve trimetoprim/sulfametoksazol test ve rapor edilmelidir. Salmonella türlerinin barsak dışı kaynaklardan izole edilen suşları için bunlara ek olarak kloramfenikol ve üçüncü kuşaktan bir sefalosporin de test ve rapor edilmelidir.
- Sefalotin, sefapirin, sefradin, sefaleksin, sefaklor ve sefadroksili temsilen “sefalotin” kullanılabilir. Sefazolin, sefuroksim, sefpodoksim, sefprozil ve lorakarbef (sadece idrar izolatları için) tek tek test ve rapor edilmelidir, çünkü sefalotinin dirençli olduğu durumlarda önemli olabilirler.
- E.coli ve Klebsiella’ya sefazolin, diğer birinci kuşaklardan daha etkilidir. Bu nedenle sefazolin sonucuna göre diğer birinci kuşaklar rapor edilmemelidir.
- Bazı nadir izolatlar aminoglikozid-modifiying enzim oluştururlar ve gentamisin, tobramisin ve amikasine direnç gösterirken, netilmisine duyarlıdırlar. Rapor edilirken bu olasılık göz ardı edilmemelidir.
- Pseudomonas aeruginosa:
- Mezlosilin ve tikarsiline dirençli ise piperasilin rapor edilir,
- Gentamisine dirençli ise tobramisin ve/veya amikasin rapor edilir,
- Seftazidim dirençli ise imipenem rapor edilir,
- P.aeruginosa’da seftizoksim duyarlılığı üriner sistem enfeksiyonları dışında rapor edilmemelidir,
- Eğer sistemik bir infeksiyon söz konusu ise bu etken için kloramfenikol, tetrasiklin ve trimetoprim-sulfametoksazol rapor edilmemelidir.
- Stafilokok:
- Vankomisin sadece metisilin /oksasilin dirençli ise raporedilir,
- Oksasilin dirençli ise tüm beta laktamlar in vitro duyarlı çıksalar da dirençli rapor edilir
- Enterokok:
- Vankomisin sadece ampisilin dirençli ise raporedilir,
- Sefalosporinler ve aminoglikozitler (yüksek düzeyde aminoglikozit direncini görüntülemek dışında), klindamisin ve trimetoprim/sülfametoksazol enterokoklar için test ve/veya rapor edilmemelidir; çünkü bu sonuçların rapor edilmesi tehlikeli olabilecek, yanıltıcı sonuçlar verebilir.
- Enterokoklar aminoglikozidlerin klinik olarak erişilebilen konsantrasyonlarına ve penisiline intrensek dirençlidirler. Hayatı tehdit edici enterokok infeksiyonlarında tek başlarına hiçbiri ile öldürücü etki elde edilemezken, penisilin veya vankomisin ile bir aminoglikozid kombinasyonu, enterokoklara karşı in vitro sinerjistik bakterisidal etki gösterir, bu nedenle kombine kullanılmaları önerilir. Yüksek düzeyde aminoglikozid direnci test edildiğinde, sadece streptomisine dirençli ise bunun dışındaki aminoglikozidler rapor edilebilir. Oysa gentamisine dirençli ise bununla beraber, kanamisin, amikasin, tobramisin ve netilmisin ile yapılacak kombine tedavidende öldürücü sinerjistik etki beklenmediğinden bu ajanlar test ve rapor edilmemelidir. Hem streptomisine hem de gentamisine direnç varsa, kombinasyon tedavisi hiç önerilmemektedir. Tüm bu olasılıklar göz önünde bulundurularak streptomisin ve gentamisine yüksek düzey direnci test ve rapor edilmelidir.
VÜCUT BÖLGESİNE GÖRE SELEKTİF RAPOR ETME
- Beyin omurilik sıvısı izolatlarında kan beyin bariyerini geçen tüm antibiyotiklerin sonuçlarını rapor edilmelidir.
- Sadece üriner sistem infeksiyonlarının tedavisinde kullanılabilen ilaçların sonuçları sadece üriner sistem izolatlarında rapor edilir.
HASTANIN ÖZELLİĞİNE GÖRE SELEKTİF RAPOR ETME
- Bazı antibiyotikler bazı yaş grupları için kullanıma uygun değildir. Kinolonlar çocukluk yaş grubunda kıkırdak doku gelişimini bozduğu için kontraendikedir.
- Ayaktan hastalara intravenöz ilaçların rapor edilmesindenkaçınılmalıdır.
- İmmunkompremize hastalarda bakterisidal aktivite önemli olduğundan geniş spektrumlu ve kuvvetli etkili antibiyotiklerin rapor edilmesinden kaçınılmamalıdır.
- Çok ciddi infeksiyonlarda enfeksiyon bölgesine hızla ve yeterli düzeyde ulaşabilecek antibiyotikler öncelikle rapor edilmelidir.
BAZI ANTİBİYOTİKLERİN RUTİN OLARAK TEST VE RAPOR EDİLMEMESİNİN NEDENLERİ
- Klinisyenin antibiyotik seçimi laboratuvar raporundan etkilenir.
- Kısıtlı rapor etmek daha pahalı ve toksik ilaçların kullanımını kısıtlar
- Yeni ajanların uygunsuz ve gereksiz kullanımını engeller.
- Uygunsuz kullanım sonucu oluşacak direnç gelişimi engellenir.
- Bazı enfeksiyonların tedavisinde bazı antibiyotikler in vitro duyarlı çıksa da in vivo etkisizdir. Bu tip ilaçların gereksiz kullanımı engellenir. Örneğin; metisiline dirençli S. aureus’un beta laktamlara dirençli olması.
Tüm bu bilgiler ışığında klinik mikrobiyoloji laboratuvarlarında oluşturulacak raporlama politikalarının; klinisyenlerin daha bilinçli antibiyotik kullanmalarını sağlayacağı, hastane enfeksiyonu etkenlerinde gereksiz direnç gelişimini engelleyeceği ve ilaç maliyetlerini düşüreceği bir gerçektir.
AKILCI ANTİBİYOTİK KULLANIMI
AMAÇ
Antibiyotiklerin gereksiz ve uygunsuz kullanımını önleyerek; antibiyotiklere direnç gelişimini, süperenfeksiyonları, istenmeyen yan etkileri ve gereksiz ekonomik kaybı en aza indirmektir.
KAPSAM
Hastanemizde çalışan tüm hekimleri kapsar.
UYGULAMA
1. Klinik, laboratuvar (lökositoz, CRP, sedimentasyon artışı vs.) ve radyolojik bulgular telkin ediyorsa hasta enfeksiyon açısından değerlendirilmeli, her ateş yüksekliğinde enfeksiyon düşünülerek antibiyotik başlanmamalıdır.
2. Kültürde üretilen bakterinin etken ya da kolonize olduğuna hastanın klinik ve laboratuvar bulguları eşliğinde karar verilmeli, etken olduğu düşünülüyorsa antibiyotik başlanmalıdır.
3. Enfeksiyon Hastalıkları Uzmanı (EHU) imzası gerektiren antibiyotikler için ‘Antibiyotik Onay Formu’ doldurularak enfeksiyon hastalıkları uzmanından konsültasyon istenmelidir.
4. Toplum kökenli ve hastane kökenli pnömonilerde Toraks Derneği Pnömoni Tanı ve Tedavi Uzlaşı Raporları doğrultusunda ve hastanemizin mikrobiyolojik florası ile antibiyotik direnç paternleri göz önüne alınarak ampirik antibiyoterapi başlanmalıdır.
5. Enfeksiyon Kontrol Komitesi tarafından hastane enfeksiyonu etkenleri ve antibiyotik direnç oranları belli aralıklarla ilgili birimlere bildirilmelidir.
6. Antibiyotik Kontrol Komitesi hastanemiz antibiyotik direnç paternine göre bazı antibiyotiklerin kullanımını sınırlayabilir veya tercihen kullanımlarını önerebilir.
7. Operasyon öncesi profilaktik antibiyotik kullanımı konusunda ‘Cerrahi Profilaksi Rehberi’ ne uygun hareket edilmelidir.
Akılcı İlaç ve Antibiyotik Kontrol Ekibi
Uzm. Dr. ................. ....................... - Sorumlu Enfeksiyon Hekimi
Op. Dr. ................. ....................... - Cerrahi Branş Hekimi
Oğuzhan YILDIZ - Sorumlu Ecz
DEZENFEKSİYON, ANTİSEPSİ, STERİLİZASYON SÜREÇLERİ
Hastanemizde Merkezi Sterilizasyon Ünitesi bulunmamakla birlikte Sterilizasyon Birimleri ameliyathane sorumluluğu altında bulunmaktadır.Ayrıca EKK, infeksiyon riskini azaltmaya ve çalışanların sağlığını korumaya yönelik olarak sterilizasyon ünitesi sorumluları ile sıkı işbirliği içerisinde çalışarak, uygulamaların talimatlara uygun olarak yapılmasını sağlar ve denetler. Hastanede kullanılacak olan; dezenfeksiyon, antisepsi, sterilizasyon araç gereçleri ve infeksiyon kontrolü ile ilgili demirbaş ve sarf malzeme alımlarında, bilimsel veriler ısığında ilgili komisyonlara görüş bildirir. Tüm hastanede kullanılan dezenfeksiyon-sterilizasyon- antisepti yöntemlerinin prosedüre uygun olarak yapılıp yapılmadığını denetler.
AMAÇ: Servislerde kulanılan alet ve malzemelerin sterilizasyon ve dezenfeksiyon ilkelerini belirlemektir.
KAPSAM: Servislerde kulanılan alet ve malzemelerin sterilizasyon ve dezenfeksiyon faaliyetlerini kapsar.
SORUMLULAR: Bu talimatın uygulanmasından hastenenin tüm çalışanları sorumludur. Bu talimatın uygulanması ile ilgili denetimlerden Başhekimlik adına Enfeksiyon Kontrol Komitesi sorumludur.
FAALİYET AKIŞI:
Aletlerin sterilizasyon ünitesi transferi:
Poliklinik ve servisteki kontamine aletler hiçbir işlem görmeden kapalı kap içerisinde yıkama alanına getirilir.
Aletlerin dekontaminasyonu:
Görevli personel kişisel koruyucu ekipmanlarını giyer ve aletler akan su altında kaba kirinden arındırılır. Enzim çözücü ya da 1/10’lik (1 litre su + 3klor tablet) solüsyon içerisinde10-15dak.bekletilir, fırçalanır, durulanır ve kurulanır.
Hazırlık ve bakım alanına (Temiz Alan)taşıması:
Dekontamine aletler form doldurularak sterilizasyon sorumlusuna teslim edilir.
- Sayımın bakımı ve kontrolü yapılır.
- Paketlenir.
- Sterilizasyonu sağlanır.
- Steril aletler uygun şartlarda depolanır.
- Steril aletler kullanım alanlarına transfer edilir.
| Sınıf ve tanımı | Cihaz, alet ve malzeme | Yöntem / sterilizasyon/ dezenfeksiyon |
| Kritik malzeme:Steril vücut boşluğu veya kan dolaşım sistemi ile temas eden tıbbi gereçler | Cerrahi aletler, kardiyak ve üriner kateterler, implantlar, direnler vb. | Isıya dayanıklı olanlar için otoklav ile sterilizasyon, (mutlaka steril olmalı) |
| Yarı kritik malzeme:mukoza veya bütünlüğü bozulmuş deri ile temas eden tıbbi gereçlerdir. | Fleksible endoskoplar, laringoskoplar, vaginal-rektal ultrasonografi probları,endotrakeal tüpler, nazal kanüller, nemlendiriciler ve filtreler, nebülizer kapları, aspirasyon sondaları, beslenme sondaları, laringoskop bleytleri, larengeal tüpler, fiberoptik bronkoskop, airway bazı oftalmik araçlar,amalgan kondansörü vb. | Dezenfektanlar ile yüksek düzey dezenfeksiyon:kullanılan ajana göre 5-20 dk. temas,(10000ppm) Orta düzey dezenfeksiyon:10dak. temas(1000-5000ppm) |
| Vaginal-rektal ultrasonografi probları | Koruyucu kılıf veya kondom kullanılması riski azaltır ancak bu uygulama sonrasında da dezenfeksiyon işlemi yapılmalıdır. | |
| Kritik olmayan aletler:Sağlam deri ile teması olan mukoza ile teması olmayan aletlerdir. | Steteskop tansiyon aleti,pulse oksimetre, küvöz, ilaç kadehleri, pansuman arabaları vb. | Düşük düzey dezenfeksiyon:On dakika temas %50 den az etil alkol, serbest klor içeren sodyum hipoklorit (50-500 ppm) 1/100’lik solüsyon |
Bakteri ve Mikrobakteri Etkileme Seviyelerine Göre Dezenfeksiyon Şekilleri;
| Uygulanması Gereken Prosedür | Patojen | |
| Prion İnaktivasyon İşlemi | Prion | |
| Sterilizasyon | Bakteri Sporları | |
| Dezenfeksiyon | Yüksek Düzey | Coccidia |
| M.tuberculosis M.terrae | ||
| Orta Düzey | Lipid zarfsız veya küçük virüsler (polio, coxackie) | |
| Mantarlar (candidaspp. Asepergillus) | ||
| Düşük Düzey | Vejatatif bakteriler (S. Aureus, P.aeruginosa) | |
| Lipit zarflı veya orta büyüklükte virüser (HIV, Hepatit B, Herpes virüsler...) | ||
Ameliyathane, Poliklinik, Acil Servis ve Kliniklerde kullanılan kirli alet ve malzemeler aşağıda belirtilen yöntemlerle temizlenir, dezenfekte edilir ve gerektiğinde steril edilir.
| Alet-malzeme adı | Sınıfı | Yöntem | Uygulama | Uygulama Süresi | Sıklığı | |
| Sterilizasyon | Dezenfeksiyon | |||||
| Cerrahi metal aletler | Kritik | Etilen oksit Otoklav | (-) | Dekontaminasyon İşleminden sonra | Her kullanım sonrası | |
| Cerrahi endoskopik aletler (Laparaskop, Artroskop, Sistoskop) | Kritik | (-) | Yüksek düzey dezenfeksiyon | Dekontaminasyon işleminden sonra%2’lik gluteraldehidte 20dak. beklet steril su ile durula. |
20 dk | Her kullanım sonrası |
| Endotrakeal Tüp | Kritik | Tek kullanımlık veya ETO | (-) | Dekontaminasyon işleminden sonra | 8 Saat Sterilizasyon+13 saat havalandırma | Her kullanım sonrası |
| Laringoskop,Larinks aynası,Ambu ve maske (Laringoskopun bileyt kısmı) |
Yarı kritik | (-) | Kimyasal Dezenfeksiyon (ODD) 5000ppm | Dekontaminasyon işleminden sonra 1/10lik (1litresu+3klor tablet) solüsyonda 20dk bekletilir sterilsu ile durulanır ve kuru olarak saklanır | 20dk. Ambu balonu Ve Laringoskop suya batırılmaz yüzeyi silinir (Dezenfeksiyon) | Her kullanım sonrası |
| Kolonoskop ve Endoskopik aletler | Yarı kritik | (-) | Kimyasal Dezenfeksiyon (YDD) 10000ppm | Dekontaminasyon işleminden sonra%2’lik gluteraldehidte 20dak. beklet steril su ile durula. Kullanım öncesi aynı işlem tekrarlanır. | 20 dk | Her kullanım öncesi ve sonrası |
| Anestezi solunum cihazı | Yarı kritik | (-) | Kimyasal Dezenfeksiyon (ODD) 5000ppm | Dekontaminasyon işleminden sonra hortumlar 1/10lik Solüsyona daldırılır Cihaz yüzeyi silinir | 20 dk | Her kullanım sonrası |
| Aspirator hortumu ve ucu | Yarı kritik | ETO OTOKLAV | (-) | Dekontaminasyon işleminden sonra Tek kullanımlık tercih edilmeli | Eto’da8 Saat Sterilizasyon+13 saat havalandırma Otoklav’da 30 dk |
Her kullanım sonrası |
| Nebulizatör ve seti | Yarı kritik | (-) | Kimyasal Dezenfeksiyon (ODD) 5000ppm | Seti tek kullanımlık tercih edilir Makinası silinir(1/10’luk 1litre su+3klor tablet) |
Görünür kirlenme | |
| Burun spekülümü Buşon küretleri |
Yarı kritik | Otoklav | (-) | Dekontaminasyon işleminden sonra | 30 dk | Her kullanım sonrası |
| Oksijen manometresi ve Maskesi | Yarı kritik | (-) | Kimyasal Dezenfeksiyon (ODD) 5000ppm | Maskeler Tek kullanımlık olmalıdır. Manometre 1/10lik 1litre su+ 3klor tablet ile silinir dezenfekte edilir. | Manometre Suyu her hastada değiştirilir Aynı hastada kirlenme oldu ise değiştirilir. Manometre kullanılmayacaksa kuru olarak saklanır.(Steril su) | Her hastada Aynı hastada kirlenme durumunda Kullanılmıyorsa kuru |
| Kadın Doğum muayene aletleri, (Karmen kanülü ve enjektörü vb.) | Yarı kritik | (-) | Kimyasal Dezenfeksiyon (YDD) 10000ppm | Dekontaminasyon işleminden sonra %2lik Gluteraldehit içinde 20dk beklet steril su ile durula veya (1/10lik 1litre su+3klor tablet) | 20 dk | Her kullanım sonrası |
| Kadın Doğum muayene aletleri (Spekkülüm) | Yarı kritik | Otoklav | (-) | Dekontaminasyon işleminden sonra | 30 dk | Her kullanım sonrası |
| Aspiratör cihazı ve kavanozu | Yarı kritik | (-) | Kimyasal Dezenfeksiyon (ODD) 5000ppm | İçinde enfekte su varsa 3klor tablet atılır10dk bekledikten sonra dökülür. Dekontaminasyondan sonra 1/10lik 1lite su+3klor tabletli solüsyonunda bekletilir ve durulanır. | 10dk Cihaz yüzeyide 1/10lik solüsyonla silinir. |
24 saatte bir |
| Böbrek küvet,Ördek,Sürgü | Kritik olmayan | (-) | Kimyasal Dezenfeksiyon (ODD) 500ppm | Dekontaminasyon işleminden sonra1/100lik 3litre su+1klor tabletli solüsyonda 10dk beklet temizlik deterjanı ile yıka. | Tek kullanımlık olması önerilir. | Her kullanım sonrası |
| Steteskop,TA aleti manşion,EKG Aleti puarları | Kritik olmayan | (-) | Kimyasal Dezenfeksiyon (ODD) 500ppm | Alkolle veya 1/100lik 3litre su+1 klor tabletli su ile silme. | 10dk | 24 saatte bir |
| İlaç kadehleri | Kritik olmayan | (-) | Kimyasal Dezenfeksiyon (ODD) 500ppm | Alkolle veya 1/100lik 3litre su+1 klor tabletli su ile silme. | 10dk | 24 saatte bir |
HASTANE GENEL TEMİZLİĞİ
Amaç: Hastane ortamından kaynaklanabilecek enfeksiyonları önlemek, hasta, hasta yakını ve hastane çalışanları için sağlıklı bir ortam oluşturmak amacıyla uyulması gereken temizlik kurallarını belirlemek ve uygulanmasını sağlamak.
Kapsam: Hastanemizin tüm risk alanlarını kapsar.
Sorumlular: Sağlık Bakım Hizmetleri Müdürü, İdari Mali İşler Müdür Yardımcısı, birim sorumluları, temizlik personeli.
Tanımlar:
Çok yüksek riskli alanlar: Ameliyathane, yoğun bakım ünitesi, enfeksiyon kontrol komitesi tarafından belirlenen izolasyon odaları, yanık odasıdır.Bu alanlarda önce temizlik sonra dezenfeksiyon işlemi yapılır.
Yüksek riskli alanlar: Acil servis, sterilizasyon ünitesi, doğum salonu, küvezler, tıbbi atık deposu, tehlikeli atık deposudur..Bu alanlarda önce temizlik sonra dezenfeksiyon işlemi yapılır.
Orta riskli alanlar: Genel klinikler, mutfak, hasta odaları, laboratuvar, radyoloji, bekleme salonları, çamaşırhane, poliklinikler, eczane, morg vb.Düzenli olarak temizlik yapılmalı ve aralarda kirlenen yerler temizlenmelidir.
Düşük riskli alanlar: İdari ofis alanları, eğitim salonu, hemşire doktor odaları, steril olmayan depolar, arşiv, asansör vb. Düzenli olarak temizlik yapılmalı ve aralarda kirlenen yerler temizlenmeli.
Uygulama:
1.Temel ilkeler:
- Tüy bırakmayan temizlik bezleri tercih edilmelidir, bez ve kova renkleri kullanım alanına göre belirlenmelidir.(tablo-1)
- Kirli bezle temizliğe devam edilmemeli, sık bez değiştirilmelidir.(2 veya 3 hasta odası sonrası)
- Kirlenen bezler sıcak su ve deterjanla yıkanıp kurutulduktan sonra kullanılmalıdır.
- Toz alma dışında her tür temizlik işlemi sırasında uygun eldiven giyilmeli, işlem bitiminde eldiven çıkarılıp el hijyeni sağlanmalıdır. (tablo-2)
- Ellerinde yara, çizik, vb. bulunan temizlik personeli toz alma işlemi sırasında steril olmayan temiz eldiven giymelidir.
- Eldivenli ellerle kapı kolu, telefon, masa, vb. yüzeylere temas edilmemelidir.
- Tuvalet temizliği için kullanılan eldivenler diğer alanların temizliğinde kesinlikle kullanılmamalıdır.
- Nemli süpürme ve bakım amaçlı moplama esnasında mop önünde kontrol edilemeyecek kadar fazla kir/materyal birikimi var ise çekçek ve faraş ile alınmalıdır.
- Mop, temiz alanda “S” şeklinde, kirli alanda düz hat üzerinde hareket ettirilerek temizlik yapılmalıdır.
- Mop ile temizlik yapılarak ilerlenirken temizlenmemiş alan bırakılmamalıdır.
- Yüzeylerde kan ve vücut sıvıları ile kirlenme varsa temizliğe ek olarak [1/10 oranında 1 litre suya 1 çay bardağı 100ml çamaşır suyu veya 1litre suya 3 klor tablet(5gr) koyularak dezenfeksiyon yapılır.
- Kesinlikle kuru süpürme ve silkeleme yapılmamalı toz kalkmasına neden olacak toz alma yöntemlerinden kaçınılmalı.Temizlik solüsyonları günlük olarak işlemden hemen önce hazırlanmalı ve uzun süre bekletilmemeli.
- Çamaşır suyu ve deterjan asla karıştırılmamalı.
- Mavi mop kuru süpürme, saçaklı mop ıslak silme, beyaz mop kurulama, kırmızı mop tuvalet zemininde kullanılır.
- Temizlik ve dezenfektan solüsyonları sık değiştirilmeli.(2-3 hasta odası temizlendikten sonra)
- Dezenfeksiyon işleminden önce mutlaka su ve deterjanla ön temizlik yapılmalıdır.
- Kirli mop ile temizlik yapılmamalı, kirlenen moplar sıcak su ve deterjanla çamaşır makinesinde yıkanıp kurutularak saklanmalıdır.
- Saçaklı mop kullanımında zemin ıslak bırakılmamalı, kurulama işlemi yapılmalı ve kirlenme, kayma ve düşmeleri önlemek için uyarı levhaları konulmalıdır.
- Paspas ilk kez kullanılıyor ise sıcak su ve deterjanla çamaşır makinesinde yıkanarak havlarından arındırılmalıdır.
- Paspaslama için kullanılacak su ılık olmalıdır.
- Temiz su için mavi kova, kirli su için kırmızı kova kullanılmalıdır. Mavi kovaya uygun konsantrasyonda (Üretici Firma önerisine uygun olarak), kırmızı kovaya ise bunun yarısı kadar sıvı deterjan konulmalıdır.
- Paspas S şeklinde hareket ettirilmeli, zeminden mümkün olduğunca uzaklaştırılmadan temizlik yapılmalıdır.
- Kirli paspasla temizlik yapılmamalı, kirlenen paspas önce kırmızı kovada kirinden arındırılmalı, sonra mavi kovada yıkanmalı, sıkma presi kırmızı kova üzerine çevrilerek sıkma işlemi yapılmalıdır. Bu işlemi takiben paspas sıcak su ve deterjanla çamaşır makinasında yıkanıp kurutulduktan sonra tekrar kullanıma sokulmalıdır.
- Gün içinde kullanılan tüm paspaslar, gün sonunda sıcak su ve deterjanla çamaşır makinasında yıkanıp kurutulduktan sonra tekrar kullanıma sokulmalıdır.
Tablo-1
| Bölüm | Kova Rengi | Bez Rengi |
| Hasta yemek masası, buzdolabının dış yüzeyi, etajyer’in iç ve dış yüzeyi ve hasta elbise dolapları silinmelidir. | Sarı | Sarı |
| Hasta yatak karyolası,yatak baş ve kenarlarında el teması olan yerler (yan koruma kolları, yatak başlıkları) pencere çerçeveleri, cam önleri, oda kapıları ve televizyon silinmelidir | Mavi | Mavi |
| Banyo ve küvetler (ayna, duşakabin ve duvar fayansları) silinmelidir. Lavabolar kendisine ait fırça ile çevreye sıçratmadan ve musluklara sürülmeden fırçalanmalıdır. | Kırmızı | Kırmızı |
| Buzdolabının iç yüzeyi silinmelidir. | Yeşil | Yeşil |
Tablo-2: Hastane temizliğinde eldiven kullanımı
| Alan | Eldiven Türü | Renk |
| Temizlik | Plastik | Kırmızı |
| Evsel Nitelikli Atık Toplama | Plastik | Sarı veya mavi |
| Tıbbi Atık Toplama | Turuncu | Turuncu |
2. Kan ve vücut sıvıları döküldüğünde yapılacak temizlik:
- Bütün kan ve vücut sıvıları enfekte kabul edilmeli dökülme ve sıçramalarda temizlik güvenli bir şekilde hemen yapılmalıdır.
- Temizliği yapacak personel mutlaka eldiven giymelidir.
- Kan ve vücut sıvıları döküldüğünde hemen kağıt havlu ile kaba kiri alınıp havlu tıbbi atık kovasına atılır, 1/10 luk sodyum hipoklorit solüsyonu (1litre suya 100cc çamaşır suyu) veya tableti (5000 ppm 1litre suya 3klor tablet (5grlık)) ile hazırlanan dezenfektan dökülerek 5-10dak beklenir.1/100 lik sodyum hipoklorit solüsyonu (1litre suya 10cc çamaşır suyu) veya tableti (500ppm 3 litre suya 1klor tablet(5gramlık) ile hazırlanan dezenfektan ile silinir veya paspaslanır.Kullanılan temizlik malzemesi 10 litre suya 1klor tablet koyularak hazırlanan dezenfektanda 20 dak bekletilir.
- İşlem sonrası eller mutlaka yıkanmalıdır.
3.ODA/ OFİS TEMİZLİK YÖNTEMLERİ
- Odaların temizliğine çöplerin toplanmasıyla başlanır.Çöpler günde 3 kere, gerektiğinde hemen toplanmalı ve Atık Yönetim Prosedürü ´ne göre uzaklaştırılmalıdır.
- Personel işe başlamadan önce ellerini yıkamalıdır, temizlik işlemlerinde El Hijyeni Talimatı´ na göre steril olmayan eldiven giymelidir.
- Çöp kovaları haftada 1 bulaş durumunda hemen yıkanır, kurulanır ve temiz poşet geçirilir.
- Oda temizliği toz kalmayacak şekilde yapılmalıdır.
- Temizlik her zaman temiz alandan kirli alana doğru yapılmalıdır.
- Oda zemini mavi mop ile temiz alanda ´S, şeklinde kirli alanda düz hat üzerinde hareket ettirilerek süpürülür, kaba kirler faraş ile alınır, kesinlikle fırça veya süpürge kullanılmaz.
- Odadaki tüm kuru yüzeylerin(pencere önü, radyatör, yemek masası, kapı kolları, etejer, mobilya vb.)tozu su ve yüzey temizleyici ile silinir.
- Oda zemini temiz alandan başlayarak yatak altları da dahil olacak şekilde kapıya doğru saçaklı mop ile çift kovalı presli paspas arabası kullanılarak temizlenir.Ilık temiz su için mavi kova, kirli su için kırmızı kova kullanılır.Mavi kovaya uygun(üretici firma önerisine göre)konsantrasyonda, kırmızı kovaya bunun yarısı kadar sıvı deterjan konmalıdır.Paspas S şeklinde hareket ettirilerek mümkün olduğunca zeminden uzaklaştırılmadan temizlik yapılmalıdır.
- Kan ve vücut sıvıları ile kirlenme olmadığı sürece temizlik su ve deterjanla yapılır.
- Banyo ve tuvaletlerin temizliği en sona bırakılır.
- Duş ve küvet temizliğinden önce, fayanslar ardından musluk, duşa kabin ve duş teknesi kırmızı bez kullanarak su ve deterjan veya ovma maddesi ile silinmelidir.
- Lavabo aynası cam silme bezi ve cam sil kullanılarak temizlenir. Lavabo ve kenarları su, sıvı deterjan veya ovma maddesiyle kırmızı bez kullanarak temizlenir.
- Silinen tüm yüzeyler önce durulanıp ardından kurulanmalıdır.
- Tuvalet temizliği için önce sifon çekilir, klozet içi sıvı deterjan veya ovma maddesi dökülerek fırçalanır.
- Klozet çevresi, pisuvar, sifon tankı kırmızı bezle sıvı deterjan veya ovma maddesi ile silinir ve durulanır, ardından da kurulanır.
- Yer süzgeci su tutularak kaba kirinden arındırılmalıdır.
- Tüm zemin kırmızı paspasla kapıya doğru silinir.
- Sıvı sabun kaplarının üstüne ekleme yapılmamalı, boşalan sabunluk yıkanıp kurulandıktan sonra doldurulmalıdır. Tuvalet temizliğinde kullanılan bezler, mop, paspas, gün sonunda sıcak su ve deterjanla çamaşır makinasında yıkanıp kurutulmalıdır.
- Oda ve ofis temizliği tamamlandıktan sonra mavi mop ile koridordaki kirler uzaklaştırılır, desk, duvar bandı, koltuklar, tablolar, asansör mavi bezle su ve deterjan kullanarak silinir.
- Koridor hasta odası ve ofiste kullanılan paspas, mop dışındaki bir paspasla su ve deterjanla temizlenir, kayma ve düşmeleri önlemek için uyarı levhaları koyulmalıdır. Silinen alanlar beyaz mopla mutlaka kurutulmalıdır.
- Taburcu olan hasta odasına günlük temizlik yapılmadan başka bir hasta alınmamalıdır.
4.RİSK SINIFLAMASI VE FARKLI ALANLARIN TEMİZLİĞİ
Orta Riskli Ve Düşük Riskli Alanların Temizliği:
- Zemin temizliğinde görünen kaba kirler mavi mop ile toplanıp faraşla atılır.Zemin günde 2kez gerektiğinde hemen su ve deterjanla temizlenir, kan ve vücut sıvısı ile kirlenme yoksa kesinlikle dezenfektan kullanılmaz.
- Çöpler uygun şekilde günde 2 defa gerektiğinde hemen toplanır, çöp kovaları haftada bir kez bulaş durumunda hemen su, deterjan ve çamaşır suyu (1/10 1 litre su 3klor tablet(5gramlık))kullanılarak temizlenir.
- Tuvalet, banyo, lavabo temizliği günde iki defa gerektiğinde hemen yapılmalıdır(oda ofis temizlik yöntemleri doğrultusunda)
- Mobilya kapı kolları, pencere önü, hemşire deksi, dolap, bilgisayar, radyatör, hasta başı paneli, hasta yatak kenarı, sedye, serum askıları vb.yüzeylerin temizliği günde bir defa su ve deterjanla yapılır.
- Kliniklerde tedavi tepsisi temizliği her kullanım sonrası %70 alkollü pamukla silinmelidir.
- Çamaşır arabası temizliği günde bir defa bulaş durumunda hemen su ve deterjan ve çamaşır suyuyla temizlenir veya yıkanır.
- Kliniklerdeki yemek masaları her kullanım sonrası su ve deterjanla sarı bez kullanılarak silinir.
- Polikliniklerde sekreter deksi, muayene masaları, hasta sandalyeleri, sedye, tekerlekli sandalye vb. günde iki defa bulaş durumunda hemen mavi bezle temizlenmelidir.
- Radyoloji ve laboratuvardaki cihazlar günde iki defa su ve deterjanla temizlenmelidir.
- Sıvı sabun kabı, kapılar, buzdolapları, ilaç dolapları haftada bir defa su ve deterjanla temizlenmelidir.Sıvı sabun kaplarının üstüne ekleme yapılmamalı, yıkanıp kurulandıktan sonra sabun konmalıdır.
- Camlar, duvarlar, perdeler ayda bir bulaş halinde hemen temizlenmelidir.
- Çamaşırhanede rafların düzenlenmesi ve temizliği haftada bir yapılır.Su ve deterjanla silinir.
- Radyolji’ de çekim masalarının temizliği günde iki kez gerektiğinde hemen su ve deterjanla yapılr.
- Laboratuvarda örnek kabul deski temizliği, kan alma ünitesi temizliği günde iki defa, kan ve vücut sıvılarıyla bulaş halinde 1/10 (1 litre suya 3 tablet)lik çözelti ile hemen temizlenir.
- Morgda cenaze yıkama masası günde bir defa su deterjan ve çamaşır suyu ile temizlenir.Morg depoları haftada bir defa cenaze sonrası hemen temizlenir.
- Kliniklerde laringoskop blade, ambu maskesi, o2 flovmetresi 1/10’lik çamaşır suyu ile temizlenmelidir.
- Hasta ara perdeleri ayda iki defa değiştirilmelidir.
Yüksek Riskli Alanların Temizliği:
- Acil servis, doğum salonu, kuvözler, tıbbi atık deposu, tehlikeli atık deposu, sterilizasyon ünitesidir.
- Yüksek riskli alanların temizliği Temizlik Planları” nda belirtildiği şekilde ve sıklıkta yapılmalıdır.
- Düşük riskli ve orta riskli alanların temizliğinde uygulanan aşamalar aynıdır, bu alanlardan tek farkı temizlik işlemine ilave olarak dezenfeksiyon gerçekleştirilir.
- Paspaslama işleminde ilk olarak su ve deterjan ile temizlik sağlanır ardından çift kovalı presli paspas arabasının suyu dökülerek dezenfeksiyon için su hazırlanır. Çift kovalı presli paspas arabasının mavi kovasını 10 litre suya 3 klor tablet(5 gr.)koyularak % 1’lik dezenfektan hazırlanır.Kırmızı kovaya sadece su koyulur.
- Yüzeylerin temizliğinde ilk önce su ve deterjan ile temizlik yapılır.Ardından 3 litre suya 1 klor tablet (5gr)koyulur, hazırlanan %1’lik dezenfektan ile temizlik yapılır.
- Tıbbi atık deposu ‘ nun temizliği ve dezenfeksiyonu kuru olarak yapılır. Depoların temizliğinde kuru sistem olarak talaş kullanılır.1/10 oranında sulandırılmış çamaşır suyu veya 10.000 ppm oranında klor solüsyon talaş üzerine dökülüp, bu talaş ile işlem yapılır, talaş tıbbi atık olarak kırmızı çöp poşetine atılır. Düzenli olarak boşaltmalardan sonra yapılan temizlik dışında ayrıca bir sızıntı olduğunda dezenfeksiyon işlemi yapılır. Temizlik ekipmanı, koruyucu giysiler, atık torbaları ve konteynerler geçici atık depolarına yakın yerlerde depolanırlar.
- Tehlikeli atık deposu; atıklar teslim edildikten sonra deterjanlı suyla (10 litre suya 1 çay bardağı veya 100 cc deterjan) silinir ve durulanır.
- Kimyasal madde döküldüğünde eldiven giyilerek dökülmüş materyal peçete, pamuk veya gazlı bez ile alınır, tıbbi atık kovasına atılır.Cam kırığı varsa fırça ve kürekle toplanır, kesici delici alet kutusuna atılır.Deterjanlı su ile silinir ardından %1lik dezenfektanla silinir veya paspaslanır.Ortama civa dökülürse havalandırmayı sağlamak için pencereler açılır, civa üzerine toz kükürt dökülerek nötralize edilir ve bertarafı sağlanır.Ortama gluteraldehit döküldüğünde havalandırmayı sağlamak için pencereler açılır, 1 litre solüsyona 6 gram sodyum bisülfat olacak şekilde nötralizan madde eklenir, 2dak bekletilir ve bertaraf edilir.
- Çoğul dirençli bakterilerle(MRSA, VRE, ESBL+gram negatif bakteriler vb) enfekte hastaların yattığı odaların temizliği İzolasyon Odası Temizlik Talimatı´ na uygun şekilde yapılır. Kullanılan malzemeler diğer odaların temizliğinde kullanılmamalıdır.(mümkün değilse su ve deterjanla yıkanıp 1/10lik çamaşır suyunda 20dak bekletildikten sonra kullanılabilir.)
SAĞLIK ÇALIŞANLARININ MESLEK ENFEKSİYONLARI:
Tüm hastane çalışanlarının mesleki hastalıkları, riskleri, Personel Sağlık Tarama Talimatına göre değerlendirilip, İş Sağlığı Ve Güvenliği Komitesi tarafından izlenir. Kesici delici alet yaralanması, kan ve vücut sıvısı sıçraması olursa KESİCİ DELİCİ ALET YARALANMALARI, MATERYAL SIÇRAMALARI VE ENFEKSİYON MARUZİYETLERİNDE KORUNMA VE İZLEME TALİMATI’na göre durum Enfeksiyon Kontrol Hekimi tarafından değerlendirilir, takibini Enfeksiyon Kontrol Hemşiresi yapar. Bildirim sonrası DÖF başlatılarak sebebe yönelik düzeltici veya önleyici faaliyet başlatılır.
PERSONEL SAĞLIK TARAMA TALİMATI
1.AMAÇ:
Bu talimat, çalışan tüm personelin birimine özel sağlık taramasının periyodik olarak yapılmasını temin etmek ve sağlık taraması sonucunda taşıyıcı/hasta olduğu saptanan personelin sağlık kontrollerinin yaptırılarak tedaviye alınmasını sağlamak ve raporların saklanması için bir yöntem belirlemek ve iş kazalarındaki izlenecek yolları tanımlamak amacıyla hazırlanmıştır.
2. KAPSAM:
Tüm hastane personelini kapsar.
3. SORUMLULAR: Personel sağlığından sorumlu Başhekim, Çalışan Güvenliği Komitesi ve Enfeksiyon Kontrol Komitesi, Mutfak ve Yemekhane çalışanlarından İdari ve Mali İşler Müdürü.
4. TANIMLAR:
İş Kazası; çalışanın, çalışma ortamında ya da amiri tarafından görevlendirildiği ortamlarda, kendisinin kusuru bulunmadığı herhangi bir dış nedenle uğramış olduğu kazadır.
5. UYGULAMA:
| RİSK GRUBU | RİSKLER | TAKİP İŞLEMLERİ | TARAMA PERİYOT | |
| Tüm Sağlık Çalışanları | İnfeksiyon | AŞILAMALAR HCV-HIV-HBs Ag Anti HBs |
Hepatit B | İlk işe girişte Bağışıklık oluşuncaya |
| Tetanoz | Şüpheli hallerde | |||
| Grip/KKK | İsteğe bağlı | |||
| Travma | Kesici delici alet yaralanmaları Kan ve vücut sıvısı sıçraması |
Olay olduğunda | ||
| Latex Allerjisi | Anamnez | İlk işe girişte | ||
| Radyoloji | x- Ray | Dozimetretakipleri | 2ayda bir | |
| Hemogram | 6 ayda bir | |||
| Manuel periferik yayma | 6 ayda bir | |||
| Dermatolojik muayene | ||||
| Mutfak Çalışanları | --- | Boğaz, Burun kültürü, Gaita mikroskopisi | 6 ayda bir | |
| PA Akciğer grafisi | Yılda bir | |||
| Sterilizasyon | Gürültü | Odio | Yılda bir | |
| Çamaşırhane | Gürültü | Odio | Yılda bir | |
5.1 Panoda belirlenen şekilde risk gruplarına göre tarama periyodu belirlenir.
5.2. İlk işe başlayan sağlık personelinin taraması Enfeksiyon Hastalıkları Polikliniğine ‘Sağlık Taraması’ girişi alınarak Enfeksiyon Kontrol Hemşiresi tarafından HBYS sisteminden Periyodik Muayene Formu doldurulurak Enfeksiyon Kontrol Hekimi tarafından tahlilleri kodlanır. Sonuçlar Enfeksiyon Kontrol Hekimi tarafından değerlendirilir. Sonuçlar Enfeksiyon Kontrol Hekimi tarafından değerlendirilir.
5.3. Temizlik personelin taraması Enfeksiyon Kontrol Komitesi ve Çalışan Güvenliği Komitesi tarafından, Mutfak çalışanlarının taraması yemek şirketi tarafından takip edilir.
5.4. Tüm çalışanların hepatit taraması takibi enfeksiyon kontrol hemşiresi tarafından yapılır. Yapılan taramalar Enfeksiyon Kontrol Hekimi tarafından değerlendirilir.
5.5. Sonuçlara uygun olarak yapılması gereken uygulamalar Enfeksiyon Kontrol Hemşiresi tarafından takip edilir.
5.6. Tüberküloz taraması için riskli alanlarda çalışan personelin tetkikleri Enfeksiyon Kontrol Komitesi tarafından organize edilir. Sonuçlar Enfeksiyon Kontrol Hekimi tarafından değerlendirilir.PPD Yılda 1 kez tekrar edilir.
5.7. Hastalık tespit edilen çalışanlar tedaviye alınır.
5.8. Kesici delici alet yaralanmaları sonucu oluşan bulaş riskleri Enfeksiyon Kontrol Komitesi tarafından kontrol edilir. Kirli kesici delici alet yaralanmaları ve materyal sıçramalarında SAĞLIK
PERSONELİNİN BULAŞICI HASTALIKLARA YÖNELİK SAĞLIK TARAMA TALİMATI ’ na göre işlem yapılır.
5.9.Tabloda belirtilen diğer riskli birimlerin hepatit taraması EKK tarafından takip edilir. Bağışıklık oluşan kişilere tekrarlanmaz.
5.10. Diğer takipleri (dozimetre ve kan sonuçları) birim sorumlusu tarafından takip edilerek kayıtları tutulur. Riskli sonuçlar ilgili dal uzmanlıkları ile görüşülerek takip edilir.
5.11.Hasta olan personelin tarama ve tedavi sonucunda, hastanede çalışması riskli olan alanlar konusunda EKK görüş bildirebilir.
5.12. İş kaza oluşmuş ise kazaya uğrayan kişi İş Kazası girişi yönlendirilir. Eğer enfekte materyal ile bulaş olmuş ise enfeksiyon kontrol hemşiresine haber verilerek form doldurulur ve takibe alınır.
REFERANSLAR:
19/08/2005 tarih ve 16263 sayılı Yataklı Tedavi Kurumları Enfeksiyon Kontrol Yönetmeliği 09/12/2003 tarih ve 25311 sayılı İş Sağlığı ve Güvenliği Yönetmeliği
06/04/2011 tarih ve 27897 sayılı Hasta ve Çalışan Güvenliğinin Sağlanmasına Dair Yönetmelik 01/03/2011 tarih ve 9489 sayılı Sağlıkta Performans ve Kalite Yönergesi
TESİS KAYNAKLI ÇALIŞMALARDA ENFEKSİYONLARIN ÖNLENMESİ:
KESİCİ DELİCİ ALET YARALANMALARI, MATERYAL SIÇRAMALARI VE ENFEKSİYON MARUZİYETLERİNDE KORUNMA VE İZLEME TALİMATI
AMAÇ: Hastanemiz çalışanlarının yaralanmasını, enfeksiyonlara maruziyetini önlemek, yaralanma ve temas sonrasında yapılacakları belirlemek, yaralanmaya bağlı olarak gelişebilecek enfeksiyon ve diğer sağlık sorunlarını azaltmak ve engellemek.
KAPSAM: Hastanemizdeki tüm birimleri ve çalışanları kapsar.
SORUMLULAR: Bu talimatın uygulanmasında Enfeksiyon Kontrol Komitesi, Çalışan Güvenliği Komitesi ve tüm hastane çalışanları sorumludur.
TANIMLAR:
Etkilenen kişi: Kan veya vücut sıvılarına maruz kalan kişi
Kaynak kişi: Etkilenen kişiye kan/ vücut sıvısının inoküle edildiği, bulaştıran kişi. Bazen kaynak kişi tanımlanamayabilir. Kim tarafından kontamine edildiği bilinmeyen iğne/cihaz veya kimin tarafından kullanıldığı bilinmeyen durum gibi.
Temas: Kan veya kanla kontamine vücut sıvılarına maruziyet.
Parenteral olmayan temas: Kan veya vücut sıvıları ile görünür kontamine sağlam deri.
Kuşkulu parenteral temas:
Kan veya vücut sıvıları ile kontamine olmadığı düşünülen iğne ile yüzeyel (intradermal)
Yaralanma
- Kan veya vücut sıvıları ile kontamine olmadığı düşünülen cihazla oluşan aşikar kanama olmayan
- Yüzeyel yara
- Kan veya kan içeren vücut sıvısı dışında vücut sıvısı ile kontamine olan yara veya deri lezyonu
Olası parenteral temas
- Kan veya vücut sıvısı ile kontamine bir iğne ile yüzeyel(intradermal) yaralanma
- Kan veya vücut sıvısı ile kontamine cihazla oluşan aşikar kanama olmayan bir yara
- Kan veya vücut sıvısı ile kontamine olmuş deri lezyonu veya önceki (yeni olmayan) yara
- Kanla temas eden müköz membran veya konjunktiva
Kesin parenteral temas
- Kan veya vücut sıvısı ile kontamine bir iğne ile penetre deri yaralanması
- Masif temas olmadan kan ve vücut sıvısı enjeksiyonu
- Kan veya vücut sıvısı ile görünür kirli bir cihazla oluşan ve kanamaya neden olan laserasyon veya benzeri yara
- Laboratuvar ortamında, HIV (human immunodeficiency virus)’li doku veya muhtemelen HIV,
- HepatitB (HBV) veya Hepatit C (HCV) içeren materyalin doğrudan inokülasyonu
Yoğun temas
- Kan transfüzyonu
- Büyük hacimde kan/vücut sıvısı (>1 ml) enjeksiyonu
- Yüksek titrede virüs içeren laboratuvar örneklerine parenteral maruziyet
UYGULAMA
5.1.Personel yaralanmalarını önlemek için alınacak önlemler:
- İnvaziv girişimler için gerekli tüm ekipman önceden hazır edilir.
- Uygulama öncesinde el hijyeni ve eldiven kullanımına özen gösterilir ve El Hijyenı Talimatı’ na uygun hareket edilir.
- Enjeksiyon iğnesi uçları gibi delici-kesici materyal plastik kılıfına yeniden geçirilmeye çalışılmadan derhal sarı kesici delici alet atık kovasına atılır.
- Personele yaralanmalardan korunmak için hizmet içi eğitim verilir.
- Tüm invaziv girişimlerde gerekli koruyucu önlemlere titizlikle uyulur. Bunu için hazırlanan Kişisel Koruyucu Malzeme Kullanım Talimatı ‘ na uygun hareket edilir.
- Servis içinde koruyucu ekipman ve tıbbi atık materyalleri ulaşılabilir olmalıdır.
- İnvaziv girişimler deneyimli personel denetiminde uygulanır.
- Atıkları toplayan personel Atık Yönetim Prosedürü ‘ nde belirtilen korunma kurallarına uyar.
- Atıklar Atık Yönetim Prosedürü ‘ ne göre ayrıştırılır ve bu konu ile ilgili tüm personele eğitim verilir.
- Tüm personele Personel Sağlık Tarama Talimatı ‘ na göre sağlık taraması yapılır. Aşı ile korunabilecek hastalıklar açısından serolojik durum belirlenir ve aşı hikayesi öğrenilir. Aşılanması gereken personeller aşı takvimine alınır ve Enfeksiyon Kontrol Hemşiresi tarafından aşılanır.
5.2.Personel yaralanması ve enfekte materyal sıçramaları durumunda yapılacaklar:
- Yaralanma sonrasında yaralı bölge ilk olarak su ve sabun ile yıkanır ardından cilt antiseptiği uygulanır (% 70 alkol, povidon iyot).
- Dökülen kan/vücut sıvısı fazla miktarda ise eldiven ve koruyucu önlük giyilir kağıt havlu ile kaba kir alınır atıklar tıbbi atık kovasına atılır, 1/10 çamaşır suyu ile silinip, temiz su ile durulanarak dezenfeksiyon sağlanır.
- Yaradan kan emilmesi, yaranın kanatılmaya çalışılması gibi doku harabiyetini arttırıcı uygulamalar sakıncalıdır önerilmez.
- Yaralanan kişi kaynak ile ilgili bilgileri alır. Çalışmış olduğu birimden istenmeyen olay bidiriminde bulunur. İş kazası girişi alıp,ilk mesai günü Enfeksiyon hemşiresine başvurur. Enfeksiyon Kontrol hemşiresi tarafından yaralanan personel için yapılan tüm uygulamalar kayıt altına alınır. Enfeksiyon kontrol hekimi tarafından sonraki uygulama süreci ve takip planlanır.
- Mesai saatleri dışındaki yaralanmalarda nöbetçi acil hekimine muayene olunur, en kısa sürede enfeksiyon kontrol hekimi ya da hemşiresi ile iletişim kurularak yapılması gerekenler ve takip planlanır. Bildirimler en geç 72 saat içinde yapılmalıdır.
- Enfekte materyalle yaralanma sonrasında kaynak kişide hepatit B, hepatit C ve HIV araştırılmalıdır. Kaynak kişide bu enfeksiyonlar saptanmazsa yaralanmaya maruz kalan alan yıkanarak povidon iyot ile pansumanı yapılmalı ve hepatit B yönünden aşılanmamış personel aşı programına alınmalıdır. Personel hepatit B için bağışık olsa, kaynak taramasında kaynak kişi hepatit B, hepatit C, ya da Hıv yönünden negatif bile olsa yine de kaynak kişinin bu hastalıklar için serolojik yönden pozitiflik görülmeyen pencere döneminde olabileceği olasılığına karşın personel maruziyetten 8 hafta sonra ve 6 ay sonra tekrar taranır. Bu sürenin sonunda herhangi bir bulaş tespit edilmemişse taramaya son verilir.
- Enfekte materyal sıçramalarında göze sıçrama olduysa göz yıkanır, açık yaraya temas olduysa maruz kalan alan yıkanır ve povidon iyot ile pansumanı yapılır. Yaralanan kişi kaynak ile ilgili bilgileri alır. Çalışmış olduğu birimden istenmeyen olay bidiriminde bulunur.İş kazası girişi alarak iş mesai günü başladığında Enfeksiyon kontrol hemşiresi başvurulur.Enfeksiyon Kontrol hemşiresi tarafından yaralanan personel için yapılan tüm uygulamalar kayıt altına alınır. Enfeksiyon kontrol hekimi tarafından sonraki uygulama süreci ve takip planlanır.
5.3. Kaynak kişide HIV virüsü saptanması durumunda
Yaralanan personel antiretroviral profilaksi uygulanması için ilk müdahaleden hemen sonra Enfeksiyon Hastalıkları Kliniği olan ilgili kuruma sevk edilmelidir. Maruziyetten sonra, 6. haftada, 3. ayda ve 6. ayda Anti-HIV testi kontrolleri yapılmalıdır.
5.4. Kaynak kişide hepatit B virüsü saptanması durumunda
- Personelin hepatit B aşısı yoksa ilk müdahale sonrası 24 saat içerisinde (En geç 7 gün) hepatit B hiperimmunglobulin (HBIg) 0.06 ml/kg dozunda deltoid adale içine eşzamanlı olarak hepatit B aşısı diğer kolda deltoid adale içine yapılmalı ve takiben 1. ve 6. aylarda aşı tekrarlanmalıdır.
- Personelin 3 doz hepatit B aşısı varsa anti-HBs titresine bakılmalı yanıt yeterli (anti-HBs ≥ 10 mIU/ml) ise hepatit B’ye yönelik herhangi bir müdahale yapılmamalıdır. Yanıt yetersiz (anti-HBs titresi < 10mIU>
- Personelin HBSa g pozitifliği varsa pansuman dışında herhangi bir müdahaleye gerek yoktur.
5.5.Kaynak kişide hepatit C virüsü saptanması durumunda
Uygulanacak genel kabul gören bir profilaktik tedavi yoktur. Maruziyetten hemen sonra ve 6. ayda, anti-HCV ve ALT bakılmalıdır.
5.6. Kaynak bilinmiyorsa;
- Personel aşısızsa hepatit B aşı serisine başlanmalıdır.
- Personel aşılı ancak aşı yanıtı yetersizse ve kaynak yüksek risk taşıyorsa HBsa g pozitif kaynak gibi işlem uygulanmalıdır.
- Personelin aşı yanıtı bilinmiyorsa anti-HBs titresine bakılmalı yanıt yeterli ise herhangi bir müdahale yapılmamalıdır. Yanıt yetersizse tek doz hepatit B aşısı uygulanmalıdır.
- Hepatit C için uygulanacak genel kabul gören bir profilaktik tedavi yoktur. İlk müdahaleden sonra anti-HCV (maruzdan hemen sonra, 8.hafta ve 6. ayda) bakılmalı anti-HCV pozitifliği saptanan personel takip için Enfeksiyon Hastalıkları Kliniği olan ilgili kuruma sevk edilmelidir.
- HIV için maruziyetten hemen sonra, 8.hafta ve 6. Ayda anti-HIV bakılmalı anti-HIV pozitifliği saptanan personel Enfeksiyon Hastalıkları Kliniği olan ilgili kuruma sevk edilmelidir.
5.7.Kaynak Viral Hemorajik Ateşi(Kırım Kongo Kanamalı Ateşi Dahil) tanısı yada şüphesi ile takip edilen hasta ise;
Sağlık çalışanı ilk müdahalesi yapıldıktan sonra; viral hemorajik ateş yakınmaları, bulguları ile laboratuvar ve klinik izlemi ve hatta yüksek kontaminasyon/bulaş riski durumunda gerekli profilaxi ve de hastalık durumunda tedavi için enfeksiyon hastalıkları kliniğine sevk edilmelidir.
5.8.Sağlık personelinin diğer maruziyetleri:
- Gözyaşı, idrar, tükrük, kusmuk ve gaita, kan ile kontamine değilse kan yoluyla bulaşan hastalıklar açısından riskli değildir.
- Sağlık personelinin bu sıvılarına maruz kaldığı hastanın tanısı, varsa etken ismi ve kültürleri incelenerek eğer takip gerektiren bir risk var ise temas, damlacık yolu ya da solunum yolu maruziyeti açısından takip edilmelidir.
- Solunum Yolu ile Bulaşan Enfeksiyon Hastalıkları: Suçiçeği, aktif akciğer ve larenks tüberkülozu, sars, kızamık, yaygın zoster enfeksiyonu
- Solunum yoluyla bulaşan hastalığı olan hastalara koruyucu ekipman (N95 ya da Ffp3 maske) kullanmadan yakın teması söz konusu olan duyarlı sağlık personeline hastalığın bulaşma riski söz konusudur.
- Çalışan tüm sağlık personelleri standart önlemler kapsamında hastanın teşhisini bilmese bile hastanın ağız ve burun yoluna 1 metreden yakın temas gerektiren işlemlerde cerrahi maske takmak ve kendi sağlığını korumakta birinci derecede sorumludur.
- Eğer hastanın teşhisi biliniyorsa ve hastanın solunum yolu izolasyonuna alınması gerekiyorsa hasta odasının kapısı mutlak surette kapalı kalmak zorundadır. Odaya giren herkes ne sebeple olursa olsun odaya girmeden önce N95 ya da Ffp3 maske takmak zorundadır. Bununla ilgili sorumluluk hastanın doktor ve hemşiresindedir. Hastanın yanına gelen diğer çalışanların(radyoloji, konsültan hekim, ziyaretçiler vb.gibi)bilgilendirilmesinden, koruyucu ekipman temininden ve denetiminden hastanın doktor ve hemşiresi sorumludur.
- Buna rağmen koruyucu ekipman kullanılmadan yapılan tüm riskli temaslarda sağlık çalışanı kendi sağlığını, diğer çalışanların sağlığını ve diğer hastalara çarpraz bulaşı engellemek ve gerekli takip ve tedavinin yapılmasını sağlayabilmek için derhal enfeksiyon kontrol komitesine başvurmak zorundadır.
- Damlacık enfeksiyonu Bulaşan Enfeksiyon Hastalıkları: İnvaziv H.İnfluanza tip B enfeksiyonu , kızamıkçık
- Damlacık yoluyla bulaşan hastalığı olan hastalara koruyucu ekipman (cerrahi maske) kullanmadan 1 metreden yakın teması söz konusu olan duyarlı sağlık personeline hastalığın bulaşma riski söz konusudur.
- Çalışan tüm sağlık personelleri standart önlemler kapsamında hastanın teşhisini bilmese bile hastanın ağız ve burun yoluna 1 metreden yakın temas gerektiren işlemlerde cerrahi maske takmak ve kendi sağlığını korumakta birinci derecede sorumludur.
- Buna rağmen koruyucu ekipman kullanılmadan yapılan tüm riskli temaslarda sağlık çalışanı kendi sağlığını, diğer çalışanların sağlığını ve diğer hastalara çarpraz bulaşı engellemek ve gerekli takip ve tadavinin yapılmasını sağlayabilmek için derhal enfeksiyon kontrol komitesine başvurmak zorundadır.
KİŞİSEL KORUYUCU EKİPMAN KULLANMA TALİMATI
AMAÇ:
Bu talimat ile hastalara sağlık hizmeti ve bakım veren sağlık çalışanlarının, başta kırım kongo kanamalı ateşi, insan immün yetmezlik virüsü (HIV), kuş gribi, domuz gribi ve mevsimsel influenza olmak üzere kan, vücut çıkartıları» temas ve solunum yoluyla bulaşma riski taşıyan hastalıklara karşı sağlığının korunması; sağlık hizmetiyle ilişkili enfeksiyonlar ile çapraz bulaşların önlenmesi ve sağlık çalışanlarının güvenliğine yönelik koruyucu malzemelerin uygun kullanımının sağlanması hedeflenmiştir
KAPSAM: Tüm Hastane çalışanlarını kapsar.
SORUMLULAR: Enfeksiyon Kontrol Komitesi
UYGULAMA:
Koruyucu Ekipman Kullanımı:
1-Önlük kullanımı:
- Koruyucu önlük olarak sıvıya karşı geçirgen olmayan, tek kullanımlık olanlar izolasyon odalarında kullanılmalıdır. Aşırı kan ve vücut sıvılarıyla temas olacaksa sıvı geçirmeyen önlükler izolasyon odalarında da kullanılabilmektedir.
- Tek kullanımlık önlük sıkıntısı olduğunda salgın durumunda önem arzeden mikroorganizmalarla kolonize ve enfekte hasta adasında, her gün değiştirilmek üzere ve bu odadan çıkartılmamak kaydı ile boks önlüğü bulundurulabilir.
Önlük Giyme:

- Önlük malzemesi uygulanacak işleme göre seçilmeli (nonsteril-steril-nem bariyerli)
- Uygun tip ve boyut seçilmeli
- Arkadan bağlanmalı
- Eğer çok küçük ise iki tane önlük giyilmeli (Biri önden, diğeri arkadan giyilmeli).


2- Maske Kullanma:
- Burnu, ağzı ve çeneyi tamamen içine almalıdır
- Yüze uygunluk tam olmalı
- Solunum yolu ile bulaşan enfeksiyonlardan korunmada partiküllerin %95’ini filtre edebilme özelliğine sahip (N95, FFP 3, viral) maske kullanılmalıdır.
- N95 gibi özel tip maskeler için yüze uyum testi yapılmalı.
- N95 maske kişiye özel olmalı, açıkta asılı tutmak kaydı ile sekiz saat boyunca kullanılmalıdır.
- Damlacık izolasyonunda cerrahi maske ancak yüze iyi oturmak şartıyla kullanmalıdır.
- Tükürük veya sekresyonlarla ıslandığı zaman değiştirilmeli
- Tekrar kullanılmamalı
- Ortak kullanılmamalı
 Maske Çıkarılması: Maske bağları (önce alttaki) çözülür. Maskenin ön yüzü kontamine olduğu için elle temas etmemelidir. Bağlardan tutularak atılır.
Maske Çıkarılması: Maske bağları (önce alttaki) çözülür. Maskenin ön yüzü kontamine olduğu için elle temas etmemelidir. Bağlardan tutularak atılır.


3-Göz ve Yüz Koruyucu Gözlük Kullanımı:
- Gözleri ve yüzü tam olarak kapatmalı
- Yüze uygunluk tam olmalı
Yüze oturmalı ancak sıkmamalıdır.
4- Eldiven Giyme
- Eldiven el yıkama yerine kullanılmamalıdır.
- Eldiven giymeden önce ve eldiven çıkardıktan sonra eller mutlaka yıkanmalıdır.
- Eldiven giyilmesinin ellerin kontaminasyonuna karşı tam bir koruma sağlamadığı konusunda personel bilgilendirilmelidir.
- Eldiven giyme endikasyonu ortadan kalkar kalkmaz eldiven çıkarılmalıdır.
- Eldivenli eller yıkanmamalı veya üzerine alkol bazlı el dezenfektanı uygulanmamalıdır.
- Enfeksiyon bulaşma riskinin fazla olduğu durumlarda çift kat eldiven (iki eldiven üst üste) veya bariyerli steril eldiven giyilmelidir.
- Bir hastaya bakım verdikten sonra eldiven çıkarılmalıdır.
- Aynı eldiven birden fazla hastanın bakımı için kullanılmamalıdır.
- Aynı eldivenle asla iki farklı girişimde bulunulmamalıdır.
- Eldivenler yıkanmamalı ve yeniden kullanılmamalıdır.
- Hasta bakımı sırasında kontamine vücut bölgesinden temiz vücut bölgesine geçileceği zaman eldiven değiştirilmelidir.
- Hastaların farklı vücut bölgelerine uygulanan işlemlerde, her işlemden sonra eller yıkanmalı ve eldiven değiştirilmelidir.
- Hastadan hastaya geçerken eldiven değiştirilmelidir.
- İzole hasta odasından çıkmadan önce eldivenler dikkatli bir şekilde çıkartılmalı, eller yıkanmalı ve odada bulunan kontamine araç-gereç ve çevre yüzeylerine dokunulmamalıdır.
Eldiven Giyilmesi Gereken Durumlar:
- Kan, vücut sıvıları, sekresyonlar ya da mukoza veya bütünlüğü bozulmuş deri ile temas olasılığı varsa,
- Solunum sekresyonları veya solunum sekresyonları ile kontamine olmuş aletlerle temas öncesinde,
- Kontamine olmuş eşya ve çevre yüzeylerine temasta,
- İzolasyon uygulanmış olan hastaların odalarına girmeden önce,
- Sağlık personelinin elinde kesik, çizik ve çatlaklar olduğunda,
- Serum setlerini değiştirirken ve kan setini kan torbasına takarken,
- Kan alırken,
- Kan ve vücut sıvısı dökülmüş yerleri temizlerken,
- Aspire edilen hastayı asiste ederken,
- İdrar torbası ve sürgüsü/ördeği boşaltırken,
- Hastaya verilen her bakımda (ağız, perine, vb.),
- Kolostomi torbası bakımı yapılırken ve değiştirilirken,
- İzolasyondaki hastaya bakım verirken eldiven giyilmelidir.
Steril Eldiven Giyilmesi Gereken Durumlar:
Steril eldiven, sadece vücudun steril bölgelerine yapılacak müdahalelerde, açık yaralarda ve kullanılan malzemenin sterilliğini koruması gerekliliğinde kullanılmalıdır.
Eldiven Giyerken:
- Eldivenler en son giyilmeli
- Doğru tip ve boyutta eldiven seçilmeli
- Eldiven giymeden önce eller yıkanmalı veya el dezenfektanı ile ovalanmalı
- Önlüğün kol manşetleri üzerine çekilmeli
- Temizden kirliye doğru çalışılmalı
- Eldiven ile çalışırken kendine ve çevreye kontamine temas sınırlanmalı
- Eldivenler tekrar kullanılmamalı
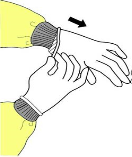
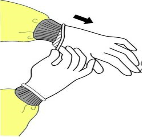
5.Bone Kullanımı: Hastane çalışanlarını Kan ve vücut sıvıları ile bulaşan enfeksiyonlara karşı korur. Diğer alanlarda temizlik kontrolüne yardımcı olur.
Güvenli Enjeksiyon Uygulamaları
- Tüm hastalara ait kan ve kan içeren vücut sıvıları (genital sekresyonlar, BOS, plevra, perikard, periton, sinovyal ve amniyon sıvıları) enfekte kabul edilmelidir.
- Kanamalı ve kan yoluyla bulaşabilen hastalık tanısı alan hastalarda, olanaklar ölçüsünde korumalı enjektör ve intraketler tercih edilmelidir.
- Kullanılan enjektörlerin iğneleri, kapağı kapatılmadan kesici-delici alet kutusuna atılmalıdır.
- Kesici-delici alet kutuları mümkün olduğunca çalışma alanına en yakın yerde bulundurulmalıdır.
KORUYUCU EKİPMAN KULLANMA SIRASI

|
BÖLÜMLER |
KİŞİSEL KORUYUCU EKİPMANLAR
|
|
KLİNİKLER |
Cerrahi maske, koruyucu gözlük, eldiven, koruyucu önlük, (el antiseptik solüsyonları, sıvı sabun, kağıt havlu, eldiven) |
|
DOĞUM HİZMETLERİ |
Cerrahi maske, koruyucu gözlük, eldiven, koruyucu önlük, (el antiseptik solüsyonları, sıvı sabun, kağıt havlu, eldiven) |
|
AMELİYATHANE |
Cerrahi maske, koruyucu gözlük, steril eldiven, koruyucu önlük, (el antiseptik solüsyonları, sıvı sabun, kağıt havlu, eldiven) |
|
STERİLİZASYON HİZMETLERİ |
Cerrahi maske, koruyucu gözlük, eldiven, koruyucu önlük, (el antiseptik solüsyonları, sıvı sabun, kağıt havlu, eldiven) |
|
ACİL SERVİS |
Cerrahi maske, koruyucu gözlük, eldiven, koruyucu önlük, (el antiseptik solüsyonları, sıvı sabun, kağıt havlu, eldiven) |
|
BİYOKİMYA LABORATUVAR HİZMETLERİ |
Cerrahi maske, koruyucu gözlük, eldiven, koruyucu önlük, (el antiseptik solüsyonları, sıvı sabun, kağıt havlu, eldiven) |
|
TRANSFÜZYON HİZMETLERİ |
Cerrahi maske, koruyucu gözlük, eldiven, koruyucu önlük, (el antiseptik solüsyonları, sıvı sabun, kağıt havlu, eldiven) |
|
GÖRÜNTÜLEME HİZMETLERİ |
Kurşun önlük, kurşun gözlük, kurşun eldiven, koruyucu paravan, tiroid koruyucu, dozimetre, cerrahi maske, (sıvı sabun, kâğıt havlu, el antiseptiği) |
|
POLİKLİNİKLER |
Cerrahi maske, koruyucu gözlük, eldiven, koruyucu önlük, (el antiseptik solüsyonları, sıvı sabun, kağıt havlu, eldiven) |
|
ECZANE HİZMETLERİ |
Cerrahi maske, koruyucu gözlük, eldiven, koruyucu önlük, (el antiseptik solüsyonları, sıvı sabun, kağıt havlu, eldiven) |
|
MUTFAK |
Koruyucu önlük/ su geçirmez, eldiven, cerrahi maske, bone, çizme, (sıvı sabun, kâğıt havlu, eldiven) |
|
ÇAMAŞIRHANE |
Koruyucu önlük/ su geçirmez, eldiven, cerrahi maske, bone, çizme, (sıvı sabun, kâğıt havlu, eldiven) |
|
MORG |
Cerrahi maske, koruyucu gözlük, steril eldiven, koruyucu önlük, (el antiseptik solüsyonları, sıvı sabun, kağıt havlu, eldiven) |
OLAĞANÜSTÜ DURUMLARA ( SALGIN, NADİR GÖRÜLEN ENFEKSİYONLAR ) YÖNELİK PLANLAMALAR:
SALGIN İNCELEME TALİMATI
AMAÇ
Salgına konu olan hastalığı ya da enfeksiyon etkenini daha fazla yayılmadan kontrol altına alabilmek, enfekte veya kolonize olmamış kişilere bulaşmasını durdurabilmek, benzer durumların tekrarlanmasını önleyebilmek ve daha önceden bildirilmemiş yeni rezervuarlar ve bulaş yollarını tanımlamak amacıyla işlem basamakları belirlemektir.
KAPSAM
Hastanemizde çalışan enfeksiyon hastalıkları uzmanını ve enfeksiyon kontrol hemşiresini kapsar.
TANIM
Salgın; bir hastalığın bir yerde, belirli bir zaman diliminde beklenenden fazla görülmesi ya da belirli ortak özellikleri nedeniyle kümeleşme göstermesi olarak tanımlanır.
UYGULAMA
- Enfeksiyon kontrol ekibi tarafından vaka tanımı oluşturulur. Vaka tanımında “kim, ne zaman, nerede” sorularının net bir şekilde cevaplanması gereklidir. Örneğin; E. coli’ye bağlı primer bakteriyemi vaka tanımı: 1 Ocak 2005 ile 3 Mayıs 2005 tarihleri arasında yoğun bakım ünitesinde yatan, “Center for Disease Control and Prevention (CDC)” tanımlarına göre klinik sepsis bulguları saptanan ve 1 Ocak 2005 tarihinden sonra kan kültüründe E. coli üremesi olan hastalar gibi.
- Konu ile ilgili literatür incelemesi yapılır.
- Vaka tanımına uyan tüm hastaların dosyaları ayrıntılı bir şekilde taranır.
- Tüm vakaları ve salgın incelemesi açısından önem taşıyan özelliklerini içeren bir liste hazırlanır.
- Laboratuvarla iletişim kurularak önemli olabileceği düşünülen tüm izolatların (hasta izolatları veya şüpheli kaynaklardan alınan kültürler) saklanılması istenir.
- Vakalar belirlendikten sonra salgın dönemini, salgın öncesi dönemle karşılaştırabilmek amacıyla Y ekseni vaka sayısını, X ekseni zamanı gösteren bir salgın eğrisi çizilir.
- İki dönemdeki (salgın öncesi-salgın) atak hızlarının (hastalık sayısı/risk altındaki kişi sayısı) istatistiksel olarak karşılaştırılması sonucunda bunun gerçek bir salgın olup olmadığına karar verilir. Salgın öncesi dönemin sağlıklı bir şekilde temsil edilmesi için en az altı aylık veri incelenmelidir.
- İncelenen konu ile ilgili yazılı standartlar (varsa) incelenir ve bunlara ne ölçüde uyulduğu araştırılır.
- Toplanan tüm verilerin ve literatür bilgilerinin ışığında salgının nasıl geliştiğini açıklamayı hedefleyen bir hipotez geliştirilir.
- Tüm bu çalışmalar yürütülürken bir yandan da yayılımın önlenmesi için gerekli kontrol önlemleri alınır.
- Salgın kaynağı olabileceğinden şüphelenilen aletlerin (varsa) kullanımdan kaldırılması gereklidir.
- Muhtemel bir risk faktörünün, salgının ortaya çıkışında rolü olduğunu kesinleştirmek için risk faktörü, araştırılan durumun (enfeksiyon, kolonizasyon vb.) ortaya çıkışından önce mevcut olmalıdır.
- Risk faktörünün araştırılan durumla ilişkili olduğu istatistiksel yöntemlerle gösterilmelidir. Bunun için vakaların araştırılan durumdan etkilenmeyen hastalarla (kontrol grubu) karşılaştırılması (vaka-kontrol çalışması) ya da belirli bir risk faktörü taşıyan hastalarda araştırılan durumun görülme sıklığı ile bu risk faktörünü taşımayan hastalarda aynı durumun görülme sıklığının karşılaştırılması gereklidir (kohort çalışması).
- Enfeksiyon kontrol ekibince gerekli görülen durumlarda iki mikroorganizma arasındaki klonal ilişkiyi araştırmak için moleküler tiplendirme yöntemlerine başvurulabilir.
- Hastane ortamında bulunan yüzeyler çok sayıda mikroorganizma ile kontamine olduğu için salgın incelemeleri sırasında rutin ortam kültürü alınmasından özellikle kaçınılmalıdır.
- Yürütülen salgın incelemesi sırasında cansız materyalle ya da yüzeylerle araştırılan durum arasında bir ilişki olduğunun gösterilmesi durumunda sadece gerekli görülen yerlerden kültür alınabilir.
- Hastaların takibinde ‘İzolasyon Önlemleri Prosedüründe belirtilen önlemler uygulanır.
- Enfeksiyon kontrol önlemlerinin etkinliğini belgelemek için sürveyans sürdürülür.
- Salgın incelemesi boyunca ilgili bölümler ve hastane idaresi ile sürekli iletişim sağlanmalıdır.
Kene Tutulması Algoritması
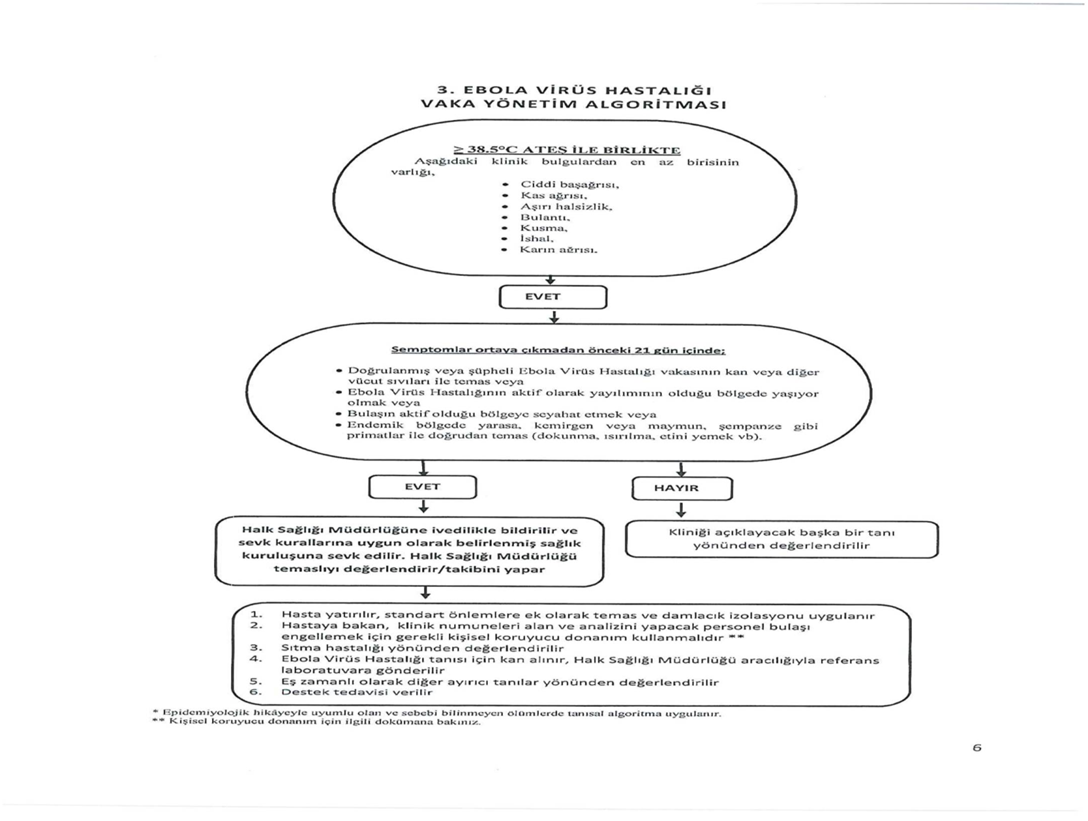
Enfeksiyonların Önlenmesine Yönelik Program
DESTEK HİZMETLERİNDE ENFEKSİYONLARIN ÖNLENMESİ:
ÇAMAŞIRLARIN TOPLANMASI, YIKANMASI VE TRANSFERİ TALİMATI
AMAÇ: Çamaşır hijyeninin ve transferi uygun şekilde sağlanması
KAPSAM: Tüm hastane
SORUMLULAR: Tüm hastane temizlik personelleri, çamaşırhane çalışanları
FAALİYET AKIŞI
Servislerde servis personeli ve Ameliyathanede ameliyathane personeli tarafından kirli çamaşır arabaları doldukça çamaşırhaneye kirli çamaşırların transferi yapılır. Polikliniklerde kirlenen çamaşırlar ihtiyaç duyuldukça ilgili polikliniğin personeli tarafından çamaşırhaneye taşınır.
- Çamaşırların toplanması steril olmayan eldiven giyilerek yapılır
- Kirli çamaşırlar toplanırken silkelenmemeli ve havalandırılarak toplanmamalıdır.
- Oda içinde yerlere atılmadan ve mobilyalara değdirilmeden toplanmalıdır.
- Personel kirli çamaşırları topladığı sırada kullandığı eldivenle kapı kollarına, servis bankosuna, telefona, hasta mobilyalarına vs. dokunmamalıdır.
- HCV, HBS, HIV vb. Hasta çamaşırları kırmızı tıbbi atık poşetlerine koyularak çamaşırhaneye direk olarak ulaştırılır.
- Çamaşır toplama işlemi bittikten sonra eldivenler çıkartılmalı ve eller yıkanmalıdır.
- Çamaşır arabalarının taşınması sırasında asansörde gıda malzemeleri ve hasta olmamalıdır.
- Hasta çamaşır takımları her gün ve ihtiyaç halinde, muayene ve ameliyat çamaşırları her hastadan sonra değiştirilmelidir.
- Her hafta sonunda kirli çamaşır toplama arabası çamaşırhane personeli tarafından eldiven giyilerek önce deterjan sonra %10’luk çamaşır suyu ile dezenfekte etmelidir. Daha sonra eldivenini çıkartmalı ve ellerini yıkamalıdır
- Yatak çarşafları her gün ve kirlenme olan her durumda sorumlu personel tarafından değiştirilmelidir.
- Sedye üzerine serilen çarşaflar her gün ve kirlenme olan her durumda değiştirilmelidir.
- Yatak/sedye/muayene masası üzerindeki çarşaflar değiştirilirken serili oldukları yüzeyin ortasında toplanıp başka bir yerle temas ettirilmeden kirli çamaşır arabasına aktarılır.
- Her tür çamaşır ortamda aoresol oluşturulmadan, toplanmadan önce, üzerinde ve aralarında kesici-delici alet veya diğer yabancı cisim bulup bulunmadığı kontrol edilerek direkt olarak kirli çamaşır toplama arabasına aktarılır.
- Çamaşır toplama işlemi renkli ve beyaz çamaşırlar için ayrı ayrı yapılır.
- Toplanan kirli çamaşırlar yere atılmaz.
- Yüksek Riskli İzolasyon uygulanan hastaların odalarında biriken kumaş önlükler ve bu odalara ait diğer kirli çamaşırlar, diğer çamaşırlardan ayrı toplanır. Üzeri etiketlenir
- Kirli çamaşırlar toplandıktan sonra hemen hasta bakım alanlarından uzaklaştırılır ve çamaşırhaneye gönderilir.
- Çamaşırhaneye transfer öncesinde her tür kirli çamaşır kendi içinde kategorize edilerek bohçalanır. (Çarşaf, yastık kılıfı, pike, vb.) belirlenmiş standart sayılar (dokuz adet çarşaf onuncu çarşafın içine bohçalanır gibi).
- Kirli çamaşır taşıma arabaları her gün ve gerektiğinde temizlenip dezenfekte edilir
- Ameliyathanede çamaşır toplama işlemi aşağıda belirtilen şekilde yapılır
- Her vaka sonunda yere temiz bir yeşil kumaş örtü serildikten sonra, çıkan tüm kirli çamaşırlar (kumaş önlük, havlu, tüm kumaş örtüler, vb.) teker teker silkelenerek kontrol edilir yere serili örtü üzerinde toplanır ve kirli çamaşır arabasına konulur.
- Kirli çamaşır arabaları doldukça görevli personel tarafından Çamaşırhane’ye transfer edilir.
- Yeşil giysiler üzerlerinde gözle görülebilir kirlenme meydana gelmişse en kısa süre içinde, kirlenme yoksa günaşırı değiştirilir.
- Kirlenen yeşil giysiler görevli personel tarafından kirli çamaşır arabası ile Çamaşırhane’ye transfer edilir.
- İşlemler sonunda eldivenler çıkarılır ve el hijyeni sağlanır.
- Mesai bitiminde makineler, sular, elektrik, ana elektrik şalteri, camlar kapatılarak emniyeti sağlanır.
- Birimin ihtiyacı olan her türlü sarf ve demirbaş malzemenin temini birim sorumlusu tarafından istem yapılıp hastane deposundan karşılanmalıdır.
- Birimin günlük temizlik, atıkların toplanması ve taşınması işlemleri temizlik personelleri tarafından yerine getirilmelidir.
- Kirli çamaşır arabaları günde en az bir kez temizlenmeli ve dezenfekte edilmelidir.
ÇAMAŞIRHANE HİZMETLERİ ENFEKSİYON KONTROLÜ
AMAÇ: Çamaşırhane Hizmetlerinde Enfeksiyon Kontrolünü Sağlamak
KAPSAM: Tüm Hastane
SORUMLULAR: Enfeksiyon Kontrol Komitesi,Sağlık Bakım Hizmetleri Müdürlüğü ve Çamaşırhane Hizmetleri
UYGULAMA:
- Çamaşırhane zemin ve duvarları kolay temizlenebilen,düz ve dayanıklı malzemeden yapılmış olmalı,mümkün oldukça kuru ve temiz halde tutulmalıdır.
- Çamaşır yıkama,kurutma,ütüleme ve depolama için ünite içinde birbirinden ayrı alanlar düzenlenmeli ve bu alanlar uyarıcı yazılarla belirtilmelidir.
- Personel için uygun el yıkama lavaboları bulunmalıdır. Lavabolarda sıvı sabun ve kağıt havlu,tuvalet kağıdı ve çöp kovası bulundurulmalıdır.
- Ünite için uygun havalandırma ve aydınlatma sistemi olmalıdır.
- Çamaşırhanede yemek yenilmemeli,sigara içilmemelidir.
- Çamaşırhane çalışanları kirli çamaşırlarla temas sırasında koruyucu giysiler (su geçirmez önlük,eldiven,maske,bone,gözlük,çizme) giymeli ve bu giysilerle temiz alanlara geçmemelidir.
- Çamaşırhane çalışanları enfeksiyon kontrol önlemleri,el yıkama,kişisel koruyucu ekipman kullanımı gibi konularda düzenli aralıklarla eğitimlere katılmalıdır.
- Ünite çalışanlarının sağlık takipleri Sağlık Taraması Planı’na uygun yapılmalıdır.
- Hastanede kullanılan ve çamaşırhaneye gönderilen tüm yıkanabilir malzemeler için Çamaşırların Toplanması, Yıkanması ve Transferi Talimatı” na uyulmalıdır.
- Çamaşırlar hiçbir zaman açık bir şekilde nakledilmemelidir.
- Çamaşırların teslim alınması ve teslim edilmesi sırasında teslim tutanağı tutulmalı,eksik ve kayıplar kaydedilmelidir.
- Tüm kirli çamaşırlar ‘’Çamaşırların çamaşırhanede yıkama programı’’na uygun olarak en az 71 derece 25 dakika süreyle yıkanmalıdır.
- Temiz çamaşırlar ütüleme sırasında kontrol edilmeli,onarılabilecek hasarı olanlar onarılmalıdır.
- Onarılan çamaşırlar temiz olsalar dahi yeniden yıkanmalıdır.
- Çapraz bulaşları engellemek için temiz çamaşırlarla kirliler birbiriyle temas etmemelidir.
- Temiz çamaşırlar tamamen ayrı depolanmalı ve kapalı olarak taşınmalıdır.
- Temiz çamaşırlar servislere dağıtılmadan önce pres ütü ile ütülenmeli ve tam olarak kurutulmuş olmalıdır.
- Ameliyathanede kullanılan çamaşırlar ütülenmeden sterilizasyon ünitesine gönderilmeli ve orada paketlenerek sterilize edilmelidir.
- Servislerde temiz çamaşırlar paket içerisinde ya da kapalı dolaplarda saklanmalıdır.
- Temiz çamaşırlarla ilgilenen personel temiz önlük giymeli ve kirli çamaşırlarla temas etmemelidir.
- Ünite içinde bulunan atık su kanalları ve boruların kontrolü yapılmalı ve olası akıntı durumlarında ilgili birim sorumlusuna haber verilmelidir.Ünitenin hastane politikaları doğrultusunda düzenli olarak haşerat ve farelere yönelik ilaçlanması sağlanmalı ve yapılan ilaçlamalar kayıt altına alınmalıdır.
- Ünite Temizliği ortak riskli alanların temizlik kurallarına uygun olarak
- Çamaşırhanede oluşan atıklar Tıbbi Atık Kontrolü Talimatı ’na uygun olarak ortamdan uzaklaştırılmalıdır
- El hijyeni uygulamaları El Hijyeni Talimatı’ na uygun olarak yapılmalıdır.
- Riskli yaralanma ve maruziyet durumlarında Kesici Delici Alet Yaralanmaları, Materyal Sıçramaları ve Enfeksiyon Maruziyetlerinden Korunma ve İzleme Talimatı ‘ na göre gerekli uygulamalar yapılır.
MORG VE POSTMORTEM ALANLARIN TEMİZLİĞİ/DEZENFEKSİYONU TALİMATI
AMAÇ: Ex olmuş hastaların muhafaza edildiği ve ex sonrası işlemlerin yapıldığı alanların temizliğinin sağlanması bu alanlarda çalışan kişilerin sağlığının korunması.
KAPSAM:Hastanın ex olduğu andan itibaren defin işlemine hazır hale gelene kadar temasta bulunan tüm personel.
SORUMLULAR: Temizlik personeli ve Temizlik Komitesi
FAALİYET AKIŞI
- Ex olmuş hasta ile temas eden tüm personel standart önlemlere uymalıdır(El hijyeni ,eldiven kullanımı ,maske kullanımı,önlük kullanımı)
- Aerosol oluşumu beklenmiyorsa maske takılmasına gerek yoktur
- Eğer tanısı kesinleşmiş özel önlem alınması gereken bir hastalığı varsa ”İzolasyon Önlemleri Prosedürü’ne göre önlemler alınır morg görevlisine durum bildirilir.
- Hastanın ex olduğu ve diğer temas ettiği alanlar hasta enfekte olsun veya olmasın önce su ve deterjanla temizlenir sonra %1’lik sodyum hipoklorit ile dezenfekte edilir.(10 lt su+ 3 klor tablet , 10 litre su + 100 cc(bir çay bardağı çamaşır suyu))
- Hastada kullanılan malzemeler(ambu, defiblatör ,aspiratör vb.) sterilizasyon dezenfeksiyon talimatlarına göre dezenfekte edilir.
- Defin işlemlerine kadar izolasyon önlemlerine devam edilir.
- Cenaze olmadığı zaman temizlik öncesi morg dolabının elektirik fişi çekilmelidir.
- Morg dolapları,hastanın yıkandığı alanlar,otopsi masası önce su ve deterjanla silinmeli sonra %1’lik sodyum hipokloritle dezenfekte edilmelidir.
- Temizlik bitiminde morg dolabının elektrik fişi prize takılmalıdır.
- Ay sonunda yapılan temizlikte tüm yüzeyler duvarlarda dahil olmak üzere deterjanla silinmeli dezenfekte edilmelidir.
- En son zemin temizliği yapılmalıdır.
NOT: KKKA (Kırım Kongo Kanamalı Ateşine) bağlı ölümlerde de birtakım önlemlerin alınması gerekli olduğundan,cenazeyi hazırlayacak olan kişi öncelikle kendisi için koruyucu önlemleri (plastik önlük,kalın eldiven,maske, gözlük vb.) almalıdır.
Cenaze yıkandıktan sonra 1/10’luk çamaşır suyu çözeltisi ile spreylenmeli, varsa cenaze torbasına konarak kapatılmalı ve 1/10’luk çamaşır suyu çözeltisi ile tekrar spreylenmelidir. Cenaze torbası mevcut değilse, cenaze yıkandıktan sonra yine 1/10’luk çamaşır suyu çözeltisi ile spreylenmeli, iki katlı pamuklu bir bez ile sarılmalı ve 1/10’luk çamaşır suyu ile tekrar muamele edilmeli,daha sonra plastik bir malzeme ile sarılan cenaze tekrar aynı çözeltinin sprey şeklinde uygulanmasından sonra tabutlanmalı ve mühürlenmelidir.Cenazenin yıkanmasından sonra cesedin yıkandığı bütün yüzeylerin 1/10’luk çamasır suyu çözeltisi ile dezenfeksiyonu yapılmalıdır.
Avian İnfluenza (Kuş Gribi’ne ) bağlı ölümlerde de cenazeyi hazırlayacak olan kişi öncelikle kendisi için damlacık izolasyonu önlemleri almalıdır. Cenazenin yıkanmasından sonra yıkandığı bütün yüzeylerin 1/10’luk çamaşır suyu çözeltisi ile dezenfeksiyonu yapılmalıdır.
HIV-HBV (Aids-Hepatit-B’li ) olan cenaze ile temas eden tüm sağlık personeli cenazeyi yıkayanlar“Standart Enfeksiyon Kontrol Önlemlerine ” göre işlem yapmalıdır. . Cenazenin yıkanmasından sonra cesedin yıkandığı bütün yüzeylerin 1/100’luk çamaşır suyu çözeltisi ile dezenfeksiyonu yapılmalıdır.
ATIK YÖNETİMİ PROSEDÜRÜ
1.AMAÇ: Hastanemizde üretilen tüm atıkların hasta, hasta yakınları, ziyaretçiler ve hastane çalışanlarının sağlığını tehdit etmeyecek şekilde ve çevreye zarar vermeden kaynağında ayrı olarak ayrıştırılarak toplanması, ünite içinde taşınması, kullanılan ekipmanlar ve depoların temizlik ve dezenfeksiyonun sağlanması,, geçici depolanması, oluşabilecek kazalara karşı alınacak önlemler ve kaza durumunda yapılacak işlemler, ilgili birimlere teslimi süreçlerinde uyulması gereken kuralları belirlemektir.
2.KAPSAM: Hastanemizin tüm birimleri ve çalışanlarını
3.DAYANAK:
Çevre ve Orman Bakanlığı Tıbbi Atıkların Kontrolü Yönetmeliği (25.01.2017),
Atık Yönetimi Yönetmeliği (02.04.2015),
Ambalaj ve Ambalaj Atıklarının Kontrolü Yönetmeliği(26.06.2021),
Tehlikeli Atıkların Kontrolü Yönetmeliği(14.03.2005)
4.KISALTMALAR EKK: Enfeksiyon Kontrol Komitesi HBYS: Hastane Bilgi Yönetim Sistemi
5.SORUMLULAR: Bu prosedürün uygulanmasından; atık üreten bölümlerdeki tüm sağlık çalışanları, temizlik personeli, atık toplama ekibi ile hasta, hasta yakınları ve ziyaretçileri kapsar. Denetlenmesinden ise; Atık Yönetim Ekibi, Hastane Yönetimi sorumludur.
6.TANIMLAR:
6.1.Tıbbi Atık: Vücut sıvı ve salgıları (kan ve kan ürünleri dahil), bu salgılar ile bulaşmış tüm enfeksiyöz atık, doku ve organ parçaları(patoloji atıkları dahil), laboratuvar atıkları, diyaliz atıkları (atık su ve ekipmanlar), batma, delme sıyrık ve yaralanmalara neden olabilecek atıklardır.
6.2.Kesici-Delici Atık: Batma, delme, sıyrık ve yaralanmalara neden olabilecek atıklar: Şırınga, enjektör ve diğer tüm derialtı girişim iğneleri, lanset, bisturi, bıçak, serum seti iğnesi, cerrahi sütur iğneleri, biyopsi iğneleri, intraket, kırık cam, ampul, lam-lamel, kırılmış cam tüp ve petri kapları gibi batma, delme, sıyrık ve yaralanmalara neden olabilecek atıklardır. 6.3.Tehlikeli Atık: Fiziksel veya kimyasal özelliklerinden dolayı ya da yasal nedenler dolayısı ile özel işleme tabi olacak atıklar; tehlikeli kimyasallar, sitotoksik ve sitostatik ilaçlar, amalgam atıkları, genotoksik ve sitotoksik atıklar, farmasötik atıklar, ağır metal içeren atıklar, basınçlı kaplar.
6.4.Evsel nitelikli Atık: Mutfak ve büro atıkları, ambalaj malzemeleri, cam, vb.
6.5.Kontaminasyon: Bir enfeksiyöz etkenin herhangi bir eşyaya, yüzeye veya kişiye bulaşmasıdır.
6.6.Uluslararası Biyotehlike Amblemi: Tıbbi atık torbaları veya kapları ile kesici-delici atık kapları, bunların taşınmasında kullanılan konteyner ve araçlar ile geçici depolama birimlerinin üzerlerinde bulundurulması gereken amblemdir. Tıbbi atık ünite içi taşıma aracı: Turuncu renkli, üzerlerinde “Uluslararası Biyotehlike” amblemi ile “Dikkat! Tıbbi Atık” ibaresi bulunan araçlardır.
6.7.Bitkisel Atık Yağ: Rafine sanayinden çıkan soap-stock'ları, tank dibi tortuları, yağlı toprakları, kullanılmış kızartmalık yağları, çeşitli tesislerin yağ tutucularından çıkan yağları ve kullanım süresi geçmiş olan bitkisel yağları
6.8.Tıbbi Atık Görevlisi: Hastanedeki tüm birimlerden alınan tıbbi atıkları Tıbbi Atık Taşıma Arabası’nda toplayan ve geçici depolara güvenli bir şekilde taşınmasını sağlayan personel.
6.8.Tıbbi Nitelikli Atıklar için Geçici Depolama Alanı: Tıbbi Atıkların Kontrolü Yönetmeliği’ne uygun olarak tıbbi atıklar için oluşturulan geçici depolama alanı.
6.9.Kırmızı Çöp Torbası: Tıbbi atıkların toplanması için kullanılan, Tıbbi Atık Yönetmeliği’nde tanımlanan şartlara uygun, her iki tarafında Uluslararası Tıbbi Atık Amblemi ile Dikkat Tıbbi Atık ibaresi bulunan kırmızı renkli plastik torba
6.10.Mavi çöp torbası: Geri kazanılabilen cam malzemelerin toplanması için kullanılan mavi plastik torba
6.11.Siyah çöp torbası: Evsel nitelikli atıkların toplanması için kullanılan siyah plastik torbadır.
6.12.Sarı çöp torbası: Tehlikeli atıkların toplanması için kullanılan, Atık Yönetmeliği’nde tanımlanan şartlara uygun, her iki tarafında Dikkat Tehlikeli Atık ibaresi bulunan sarı renkli plastik torba
6.13.Kesici-Delici Alet Kutusu: Delinmeye, yırtılmaya, patlamaya dayanıklı, su geçirmez, açılması ve karıştırılması mümkün olmayan, üzerinde Uluslararası Tıbbi Atık Amblemi ile Dikkat Kesici ve Delici Tıbbi Atık ibaresi taşıyan plastikten yapılmış kutudur.
7.TEMEL İLKELER
- Evsel nitelikli atıklar ile tıbbi atıklar, tehlikeli atıklar aynı taşıma arabasında birlikte taşınmamalıdır.
- Tıbbi atık içeren çöp torbalarından birisinin toplama veya taşıma aşamasında patlaması halinde bu torba hemen ikinci bir kırmızı çöp torbası içine konur ve toplama veya taşıma işlemine devam edilir. Patlama sonucu kirlenen yüzey temizlenir ve dezenfekte edilir.
- Tehlikeli atık içeren çöp torbalarından birisinin toplama veya taşıma aşamasında patlaması halinde Tehlikeli Madde Dökülme Kiti ile Müdahale Kitinin Tehlikeli Madde Döküldüğünde Kullanım Klavuzu yönergelerine uyarak duruma müdahale edilir. Atık sorumlusuna İş Sağlığı ve Güvenliği Kaza/Ramak Kala Olay Bildirim Formu ile konu hakkında bilgi verilir. İşlem tamamlandıktan sonra toplama veya taşıma işlemine devam edilir.
- Her tür kesici-delici alet, kesici-delici alet kutularına atılmalıdır.
- Kesici-delici alet kutuları ¾ oranında doldurulmalı, tam olarak dolmaları beklenmemeli, kesinlikle sıkıştırılmamalıdır.
- Kesici-delici alet kutuları ¾ oranında dolduktan sonra ağızları kapatılıp uygun büyüklükte kırmızı çöp torbalarına konulduktan sonra geçici depolama alanına transfer edilmelidir. Ağızları açılarak boşaltma yapılmamalıdır.
- Atıkların taşınması esnasında atık torbaları asla elle taşınmamalıdır.
- Kişisel korunma önlemleri mutlaka alınmalıdır.
- Kırmızı çöp torbaları normal servislerde ve polikliniklerde tedavi odalarında, Yoğun Bakım Ünitelerinde, Ameliyathane’de(ofis alanları dışında) tüm alanlarda bulundurulmalıdır. Bunlar dışında kırmızı çöp torbası konulması gereken alanlar Enfeksiyon Kontrol Komitesi’nin önerileri doğrultusunda belirlenir.
- Hasta bakım hizmeti verilen tüm alanlarda (muayene ve tedavi odaları, ameliyathane, vb.) kesici-delici alet kutusu bulundurulmalıdır.
- Kırmızı çöp torbası bulunmayan bir alanda üretilen tıbbi atık en yakındaki kırmızı torbalı çöp kovasına veya kesici-delici alet kutusuna atılmalıdır.
- Atık toplama işlemi sırasında mavi veya siyah bir çöp poşetinin içinde tıbbi atık bulunduğunun görülmesi durumunda temizlik personeli bu çöp poşetini uygun boyda kırmızı bir çöp poşetinin içine koyarak tıbbi atık şeklinde ortamdan uzaklaştırmalıdır. Kesinlikle ayrıştırma yapma yoluna gidilmemelidir.
- Birimlerden alınan bütün atıklar birim bazlı tartımı yapıldıktan sonra ilgili birim sorumlusu tarafından HBYS sistemi üzerinden atık giriş kaydı oluşturularak etiketleme işleminden sonra atık depolarına taşınır.
8.ÜRETİLEN ATIK KAYNAĞI, MİKTARI VE TÜRLERİ
8.1.Evsel Atıklar Servislerden ve idari birimlerden atılan ancak kontamine olmamış yemek atığı, temizlik sonrası çıkan atıklar, bahçe atığı vb. atıklar,
8.2.Geri Dönüşüm / Ambalaj Atıklar Tüm birimler, mutfak, ambar, atölye v.s.’den kaynaklanan tekrar kullanılabilir, geri kazanılabilir kontamine olmamış ambalaj (enjektörlerin dış ambalajı, eldiven kutuları dahil)kağıt, karton, mukavva, plastik, metal, cam vb. atıklar,
8.3.Tıbbi Atıklar
* Enfekte atıklar: Servislerde hastalık etkeni bulaşmış veya bulaşması muhtemel her türlü insan doku, organ ve vücut sıvıları, idrar-gaita kapları, kan ve vücut sıvısı bulaşmış atıklar, dışkı ve bunlara bulaşmış eşyalar, NG Sonda, Foley sonda, Trakeostomi kanülü, İdrar torbası ve bağlantıları, eldiven, pansuman malzemeleri, izolasyondaki hastaların tüm atıkları, hastada kullanılan setler, kateterler, enjektörler (iğnesiz), kan ürünleri ve setleri, Mikrobiyolojik laboratuvar atıkları(kültür ve stoklar, serolojik atıklar), Diyaliz atıkları, bakteri ve virüs içeren hava filtreleri(ventilatör) vb. atıklar,
* Patolojik atıklar: Patoloji laboratuvarı, ameliyathaneler, morg, otopsi gibi yerlerden kaynaklanan anatomik atık dokular, organ ve vücut parçaları(plesanta, kesik uzuvlar) ile ameliyat, otopsi vb. tıbbi müdahale esnasında ortaya çıkan vücut sıvıları
* Kesici-delici atıklar: Tüm birimlerde batma, delme, sıyrık ve yaralanmalara neden olabilecek, enjektör iğnesi, iğne içeren diğer kesiciler, biopsi iğneleri, cerrahi sutür iğneleri, bistüri, lam-lamel, cam pipetler, kırılmış diğer cam(ampul) vb. atıklar,
8.4.Radyoaktif Atıklar
Otomasyon sistemi olmayan hastanelerde oluşan röntgen banyo suları ” Türkiye Atom Enerjisi Kurumu” mevzuatı hükümlerine göre tehlikeli atık deposunda toplanıp uzaklaştırılır. Kurumumuzda otomasyon sistemli PAC cihazı kullanıldığı için radyoaktif atık üretimi olmamaktadır.
8.5.Tehlikeli Atıklar
| TEHLİKELİ ATIKLAR | ||||||
| TEHLİKELİ KİMYASALLAR |
SİTOTOKSİK VE SİTOSTATİK İLAÇLAR | GENOTOKSİK VE SİTOTOKSİK İLAÇLAR |
FARMASÖTİK ATIK |
AĞIR METAL İÇEREN ATIKLAR |
BASINÇLI KAPLAR |
DİĞER TEHLİKELİ ATIKLAR |
| * Ünitelerde tedavi,tanıveya deneysel araştırmalar gibi tıbbi alanlarda kullanılan, insan ve çevre sağlığı için çeşitli etkilerle zararlı olabilen kimyasal maddelerin gaz, katı, sıvı atıkları * Laboratuar cihazsuları (hormon analizörü, hemogram ve elisa cihazının kullanılmasıyla oluşan atıklar) * Patoloji Laboratuvarında kullanılan ksilol, formol, parafin, aseton, alkol ve boyalar * Fizik tedavi ünitelerinde kullanılan parafin * Nötralize edilmeyen yüksek düzey dezenfektan solüsyonlar ve kapları (opa,gluteraldehit) * Hemodiyaliz unitesinde kullanılan sitrik asit bidonları |
Hücre DNA’sı üzerinde Mutasyon yapıcı ,kanserojen ve insan veya hayvanda düşüğe neden olabilen türden farmasötik ve kimyasal maddeleri − Kanser tedavisinde kullanılan Sitotoksik (antineoplastik) ürünleri − Radyoaktif materyali ihtiva eden Atıklar ile bu tür ajanlarla tedavi gören hastaların idrar ve dışkı gibi vücut çıkartıları |
- Kullanma süresi dolmuş veya yarım kalanilaçlar - Ambalajı bozulmuş, dökülmüş ve kontamine olmuş ilaçlar, aşılar, serumlar(akrep,yılan vb) ve bunların artıklarını ihtiva eden kullanılmış eldivenler, hortumlar, şişeler ve kutuları - Yarım kalan ilaç ihtiva eden flakonlar |
- Ünitelerde tedavi, tanı veya deneysel araştırmalar gibi tıbbi alanlarda kullanılan termometre, tansiyon ölçme aleti - Radyasyondan korunma amaçlı paneller gibi alet ve ekipmanların içinde veya bünyesinde bulunan cıva, kadmiyum, kurşun içeren atıkları, - Toner /Kartuş - Pil - Florasan(lamba) - Akü - Etilen oksitkartuşları |
- Ünitelerde tedavi, tanı veya deneysel araştırmalar gibi tıbbi alanlarda kullanılan gazları içinde bulunduran silindirleri , kartuşlarıve kutuları - Anestezik gazların depolandığı basınçlıtüpler - Oksijentüpleri - Aerosol kutuları(sprey) - Etilen oksittüpü - Hidrojen peroksit kasetleri |
-Amalgam -Hava filtreleri (hepa filtreler) -Elekrikli ve Elektronik ekipmanlar (bilgisayar parçaları) -Yağ ve yakıt filtreleri -Katran ve diğer tehlikeli madde içeren kablolar - Yalıtım malzemeleri -Boyalar ve boya kutuları |
|
| Ameliyathane,endoskopi, laboratuvar | Radyoloji,kemoterapi ünitesi,onkoloji servisi | Tüm hasta bakım hizmeti verilen birimler,eczane | Hastanedeki tüm birimler, sterilizasyon radyoloji |
Tüm hasta bakım hizmeti verilen birimler, sterilizasyon, Ameliyathane, teknik atölye | Diş üniteleri, ameliyathane, yoğun bakımlar, teknik atölye |
|
9.ATIKLARIN KAYNAĞINDA AYRI AYRIŞTIRILMASI TOPLANMASI
*Her atık kendine özgü ayrılmış atık torbası ve kovasına atılmalıdır.
9.1.Evsel Atıklar: SİYAH renkli plastik çöp torbasında ve bu atıklar için ayrılmış çöp kovalarında toplanır.
9.2.Geri Dönüşüm/Ambalaj Atıkları:Kontamine olmamaları şartıyla MAVİ renkli plastik çöp torbasında ve bu atıklar için ayrılmış çöp kovalarında, kağıt atık kumbaralarında toplanır.
9.3.Tıbbi Atıklar: Yırtılmaya, delinmeye, patlamaya ve taşımaya dayanıklı; orijinal orta yoğunluklu polietilen hammaddeden sızdırmaz, çift taban dikişli ve körüksüz olarak üretilen, çift kat kalınlığı 100 mikron olan, en az 10 kilogram kaldırma kapasiteli, üzerinde görülebilecek büyüklükte ve her iki yüzünde “Uluslararası Biyotehlike” amblemi ile “DİKKAT TIBBİ ATIK” ibaresini taşıyan KIRMIZI renkli plastik çöp torbasında ve bu atıklar için ayrılmış kapaklı çöp kovalarında toplanır, torba üzerine atığın üretildiği birim tarih yazılır.
9.3.1.Kesici/ Delici Atıklar: Diğer tıbbi atıklardan ayrı olarak, delinmeye, yırtılmaya, kırılmaya ve patlamaya dayanıklı, su geçirmez, sızdırmaz, açılması ve karıştırılması mümkün olmayan, üzerinde “Uluslararası Biyotehlike” amblemi ile “DİKKAT! KESİCİ ve DELİCİ TIBBİ ATIK” ibaresi taşıyan plastik SARI kutularda toplanır. Bu biriktirme kapları dolunca, ağızları kapatılır ve kırmızı plastik çöp torbasında atılır. Kesici-delici atık kapları dolduktan sonra kesinlikle sıkıştırılmaz, açılmaz, boşaltılmaz ve geri kazanılmaz.
9.4.Tehlikeli Atıklar: Yırtılmaya, delinmeye, patlamaya ve taşımaya dayanıklı; orijinal orta yoğunluklu polietilen hammaddeden sızdırmaz, çift taban dikişli ve körüksüz olarak üretilen, çift kat kalınlığı 100 mikron olan, en az 20 kilogram kaldırma kapasiteli, üzerinde görülebilecek büyüklükte ve her iki yüzünde “Uluslararası Biyotehlike” amblemi ile “DİKKAT TEHLİKELİ ATIK” ibaresini taşıyan renkli plastik çöp torbasında ve bu atıklar için ayrılmış kapaklı çöp kovalarında toplanır, torba üzerine atığın üretildiği birim tarih yazılır. Tehlikeli sıvı kimyasal atıklar mavi veya sarı renkli tehlikeli atık koymaya uygun, ağzı kilitli bidonlarda toplanır.
10.ÜRETİLEN ATIK MİKTARLARI VE AZALTILMASI
- 150202 kodu (Tehlikeli maddelerle kirlenmiş emiciler, filtre malzemeleri (başka şekilde tanımlanmamış ise yağ filtreleri), temizleme bezleri, koruyucu giysiler) ile: YOK
- 180106 kodu (Tehlikeli maddeler içeren ya da tehlikeli maddelerden oluşan kimyasallar) ile: 35 kg
- 150110 kodu (Tehlikeli maddelerin kalıntılarını içeren ya da tehlikeli maddelerle kontamine olmuş ambalajlar) ile:856 kg
- 200121 kodu (Flüoresan lambalar ve diğer cıva içeren atıkla) ile: 35 kg
- 080317 kodu (Tehlikeli maddeler içeren atık baskı tonerleri) ile: 60 kg
- 180110 kodu (Diş tedavisinden kaynaklanan amalgam atıkları)ile:YOK
10.2.Atıkların türlerine göre oluşumunun ve miktarının azaltılması amacı ile yapılan çalışmalar
10.2.1.Evsel atıkların oluşumunun ve miktarının azaltılması amacı ile yapılan çalışmalar
- Hastanemizde atıklar kaynağında ayrıştırılarak toplanmaktadır.
- Bütün birimlere Enfeksiyon Komitesi tarafından evsel atıkların kaynağında azaltılması çalışmaları hakkında hizmet içi eğitim verilmekte ünite içi denetimlerde gerekli kontroller yapılmaktadır. Bu eğitimlerde ünite içi atık yönetim planı ve prosedürü çalışanların her an başvurabilecekleri bir kaynak olarak anlatılmaktadır.
- Atık türlerinin ayırımını kolaylaştırmak amacıyla atık kovaları renklere ayrılmıştır.
10.2.2Ambalaj atıkların oluşumunun ve miktarının azaltılması amacı ile yapılan çalışmalar
- Bütün birimlere Enfeksiyon Komitesi tarafından ambalaj atıklarının kaynağında toplanması ile ilgili çalışanlara hizmet içi eğitim programları düzenlenmektedir.
- Ambalaj atıklar kaynağında diğer atıklarla kontamine edilmeden ayrıştırılması sağlanıyor. Kullanılmış serum şişeleri, uçlarındaki lastik, hortum, iğne gibi hasta ile temas eden kontamine olmuş materyallerden ayrılarak mavi atık poşetine toplanıyor. Kâğıt ve karton gibi malzemeler ayrı olarak geri dönüşüm kutuları ve çöp kovalarında toplanmaktadır. Karton kutular katlanarak hacmi küçültülüyor. Ön yüzü yazılı kâğıtların arka yüzü de kullanılarak kâğıt atık miktarı azaltılıyor.
- Sağlık Bakanlığı ebys sistemi üzerinden gelen yazıların basılarak dökümante edilmesi azaltılıyor.Yazı eklerinde gelen dökümanlar kişilerin maillerine gönderiliyor.Hastalar için kullanılan hasta dosyaları. Hasta/çalışan imzası gerektirenler(Eğitim, hasta onamı vb.) HBYS sisteminden takibi yapılıyor.
- Hastanenin belli bölgelerine sıfır atık kutuları konularak atık ayrıştırımı hasta ve hasta yakınları tarafından kullanımı sağlanıyor.
- Kurum poliklinik katında bulunan ekranlarda sıfır atık uygulaması öğretici videoları döndürülüyor.
10.3.Tıbbi atıkların oluşumunun ve miktarının azaltılması amacı ile yapılan çalışmalar
- Tıbbi atıklar kaynağında ayrıştırılarak ayrı toplanır, geçici tıbbi atık deposuna uygun şartlarda taşınır. Tıbbi atıkların oluşumunun ve miktarının azaltılması amacı ile oluşturulmuş ilkelere çalışan personelin uyumu arttırılır. Bütün ünitelerde çalışan personele Enfeksiyon Komitesi tarafından hizmet içi eğitimler verilmekte ve tıbbi atığın önemi, ayrı toplanması, bulaş yolları anlatan eğitimler düzenlenmektedir, ünite içi denetimlerde gerekli kontroller yapılmaktadır
- Atık türlerinin ayırımını kolaylaştırmak amacıyla atık kovaları renklere ayrılmıştır. Tıbbi atıkların toplanması esnasında her servis atık poşetlerinin üzerine hangi servise ait olduğu, tarihi ve saati yazan etiketi HBYS sistemine kaydı yapıldıktan sonra atık poşetine yapıştırmaktadır.Böylelikle servislerin atık miktarının takibi yapılabilmekte ve yanlış uygulama yapan birimler tespit edilerek gerekli önlemler alınmaktadır.
- Tıbbi girişimlerde gerektiği kadar malzeme kullanılmalıdır. Bu şekilde hem maliyet azalır hem de tıbbi atık azalır.
- Bir ürünü kullanmaya en eski olanından başlanmalı(depoya ilk giren ilk çıkar ilkesiyle hareket edilmeli), yeni gelen her ürünün düzenli olarak son kullanma tarihleri kontrol edilmeli,
- Tıbbi atıkların oluşumunun azaltılması amacıyla gereksiz tek kullanımlık ürünlerin alımından uzak durulmalıdır. * İğne uçları için ayrı kesici-delici kutular bulundurulmaktadır.
- Tıbbi malzemelerin ambalajları, ilaç kutuları vb. kontamine olmamak şartıyla, geri dönüşüm kutuları veya mavi plastik çöp kovalarında biriktirilir.
10.4.Tehlikeli atıkların oluşumunun ve miktarının azaltılması amacı ile yapılan çalışmalar
- Bütün birimlere Enfeksiyon Komitesi tarafından tehlikeli atıkların kaynağında azaltılması çalışmaları hakkında hizmet içi eğitim verilmekte ünite içi denetimlerde gerekli kontroller yapılmaktadır. Bu eğitimlerde ünite içi atık yönetim planı ve prosedürü çalışanların her an başvurabilecekleri bir kaynak olarak anlatılmaktadır.
- Sağlık hizmetlerinde kullanılan sarf malzemelerin, ilaçların ve kimyasal maddelerin miktarı ve son kullanma tarihleri takip edilir, ilk giren ilk çıkar depolama sistemi kullanılarak (farmakolojik) tehlikeli atık oluşumu azaltılmaktadır.
- Radyoloji ünitesinde dijital röntgen uygulamasına geçildiği için röntgen atık sıvı oluşumu engellenmiştir. Gerekli olduğu zaman röntgen sonuçları cd olarak verilmektedir.
- Sterilizasyon işlemi uygulanabilecek tıbbi araç ve gereçlere sterilizasyon işlemi uygulanarak dezenfektan kullanımı azaltılıyor.
- Birimlerde kullanılan toner ve kartuşlar dolum yaptırılarak tekrar kullanılır.
- Biyokimya laboratuvarında kullanılan cihazlarda laboratuvar kitleri kullanıldığı için tehlikeli atıklar uygun çöp poşetleri ile etiketleme işleminden sonra tehlikeli atık deposuna gönderiliyor.
- Yüksek düzey dezenfektanların nötralizasyonu sağlanarak direkt kanalizasyon sistemine atılabilir
- Atık Piller için ayrı toplama kapları kullanılarak bertaraf edilmek üzere TAP a teslimi sağlanmaktadır.
- Miadı dolan ilaçlarla ilgili, eczane depolamada takip sistemi mevcut olmalı ilaçların miadı dolmadan kullanımı sağlanmalı, miadı dolma sürecine yakın olanlar ise yeniden aynı ilaç firmasına iade edilmelidir.
- Tüm birimlerde toplanan atıklar görevli tehlikeli atık personeli tarafından tartılarak, üzerine hangi servise ait olduğu, tarihi ve saati yazan etiketi HBYS sistemine kaydı yapılan barkodu yapıştırıldıktan sonra geçici tehlikeli atık deposuna gönderilir.
11.ATIKLARIN USULÜNE UYGUN OLARAK TOPLANMASI TAŞINMASI, TOPLAMA SIKLIĞI VE KURALLARI
11.1.Evsel nitelikli atıkların kaynağında ayrı toplanması, toplanma sıklığı, kuralları, bu amaçla kullanılacak toplama ekipmanları ve özellikleri
- Evsel atıklar üretim alanında, tıbbi, tehlikeli ve ambalaj atıklarından ayrı olarak siyah renkli plastik torbalarda toplanırlar. Ayrı toplanan evsel nitelikli atıklar, ünite içinde sadece bu iş için ayrılmış taşıma araçları ile taşınarak geçici evsel atık deposunda depolanırlar. Evsel nitelikli atıklar toplanmaları sırasında tıbbi atıklar ile karıştırılmazlar. Karıştırılmaları durumunda tıbbi atık olarak kabul edilirler.
- Evsel nitelikli atıklar; birim içinde günde en az 1 kez toplanır, toplama zamanları dışında torbaların dolması halinde de tekrar toplanarak evsel atık deposuna götürülür.
- Torbalar en fazla ¾ oranında doldurulur, ağızları sıkıca bağlanır, üzerine ünitenin adı, tarih ve saat bilgilerini yazan etiket yapıştırılır. Gerekli görüldüğü hallerde her bir torba yine aynı özelliklere sahip diğer bir torbaya konularak kesin sızdırmazlık sağlanır. Bu torbalar hiçbir şekilde geri kazanılmaz ve tekrar kullanılmaz.
11.2.Ambalaj atıklarının kaynağında ayrı toplanması, toplanma sıklığı, kuralları, bu amaçla kullanılacak toplama ekipmanları ve özellikleri
- Ambalaj atıklar kaynağında mavi renkli plastik torbalarda toplanır. Kâğıt, karton gibi ambalaj atıklar karton kutularda toplanır.
- Torbalar en fazla ¾ oranında doldurulur, ağızları sıkıca bağlanır, üzerine ünitenin adı, tarih ve saat bilgilerini yazan etiket yapıştırılır. Bu torbalar hiçbir şekilde geri kazanılmaz ve tekrar kullanılmaz.
- Ambalaj atıkları; geçici atık konteynırına günde en az 1 kez, ilgili birimin temizlik personeli tarafından taşın
11.3.Tıbbi atıkların (kesici-delici atıklar dahil) kaynağında ayrı toplanması, bu amaçla kullanılacak toplama ekipmanları ve özellikleri toplanma sıklığı, kuralları,
- Tıbbi atıkların toplanmasında; yırtılmaya, delinmeye, patlamaya ve taşımaya dayanıklı; orijinal orta yoğunluklu polietilen hammaddeden sızdırmaz, çift taban dikişli ve körüksüz olarak üretilen, çift kat kalınlığı 100 mikron olan, en az 10 kilogram kaldırma kapasiteli, üzerinde görülebilecek büyüklükte ve her iki yüzünde “Uluslararası Biyotehlike” amblemi ile “DİKKAT! TIBBİ ATIK” ibaresini taşıyan kırmızı renkli plastik torbalar kullanılır.
- Torbalar en fazla ¾ oranında doldurulur, ağızları sıkıca bağlanır, üzerine ünitenin adı, tarih ve saat bilgilerini yazan etiket yapıştırılır. uygun bir yerde (birimin fiziki koşullarına göre sorumlunun belirlediği yer) bekletilir, atık deposuna günde en az 1 kez saat 15:00’da görevli tıbbi atık personeli tarafından toplanarak geçici tıbbi atık deposuna taşınır.
- Gerekli görüldüğü hallerde her bir torba yine aynı özelliklere sahip diğer bir torbaya konularak kesin sızdırmazlık sağlanır. Bu torbalar hiçbir şekilde geri kazanılmaz ve tekrar kullanılmaz.
- Kesici ve delici özelliği olan atıklar diğer atıklardan ayrı olarak delinmeye, yırtılmaya, kırılmaya ve patlamaya dayanıklı, su geçirmez, açılması ve karıştırılması mümkün olmayan, üzerinde “Uluslararası Biyotehlike” amblemi ile “DİKKAT! KESİCİ ve DELİCİ TIBBİ ATIK” ibaresi taşıyan sert plastik kova içinde toplanır.
- Kesici – Delici alet biriktirme kapları, en fazla ¾ oranında doldurulur, ağızları kapatılır ve kırmızı plastik torbalara konulur.
- Kesici-delici atık biriktirme kapları dolduktan sonra kesinlikle sıkıştırılmaz, açılmaz, boşaltılmaz ve geri kazanılmaz.
11.4.Tehlikeli atıkların kaynağında ayrı toplanması, toplanma sıklığı, kuralları, bu amaçla kullanılacak toplama ekipmanları ve özellikleri
- Tehlikeli atıkların toplanmasında; yırtılmaya, delinmeye, patlamaya ve taşımaya dayanıklı; orijinal orta yoğunluklu polietilen hammaddeden sızdırmaz, çift taban dikişli ve körüksüz olarak üretilen, çift kat kalınlığı 100 mikron olan, en az 10 kilogram kaldırma kapasiteli, üzerinde görülebilecek büyüklükte ve her iki yüzünde “Uluslararası Biyotehlike” amblemi ile “DİKKAT! TEHLİKELİ ATIK” ibaresini taşıyan sarı renkli plastik torbalar kullanılır.
- Torbalar en fazla ¾ oranında doldurulur, ağızları sıkıca bağlanır, üzerine ünitenin adı, tarih ve saat bilgilerini yazan etiket yapıştırılır. uygun bir yerde (birimin fiziki koşullarına göre sorumlunun belirlediği yer) bekletilir, atık deposuna günde en az 1 kez görevli atık taşıma personeli tarafından toplanarak geçici tehlikeli atık deposuna taşınır.
- Gerekli görüldüğü hallerde her bir torba yine aynı özelliklere sahip diğer bir torbaya konularak kesin sızdırmazlık sağlanır. Bu torbalar hiçbir şekilde geri kazanılmaz ve tekrar kullanılmaz.
- Kullanılan floresan lambalar kendi ambalaj kutularında çıkarılan birimlerden alınarak etiketlendikten sonra geçici tehlikeli atık deposuna gönderilir.
- Kullanılmış hepafiltreler teknik atölye tarafından toplandıktan sonra sarı renkteki tehlikeli atık poşetine konarak, üzerine hangi servise ait olduğu, tarihi ve saati yazan etiketi HBYS sistemine kaydı yapılan barkodu yapıştırıldıktan sonra geçici tehlikeli atık deposuna gönderilir.
- Kullanılmış piller birimlerde bulunan atık pil kutularında, atık pil kutusu olmayan birimler de en yakın pil kutularında biriktirir.Dolan Atık Pil kutularıda ilçe kaymakamlığına, belediye görevlilerine teslim edilir.
- Teknik serviste kullanılan boya, tiner vb. kimyasal atıklar mavi veya sarı renkli tehlikeli atık koymaya uygun, ağzı kilitli bidonlarda toplanır.Atık bidonu, üzerine hangi servise ait olduğu, tarihi ve saati yazan etiketi HBYS sistemine kaydı yapılan barkodu yapıştırıldıktan sonra geçici tehlikeli atık deposuna gönderilir.
- Tüm birimlerden çıkan kartuş ve tonerler doluma yollanır. Dolumu gerçekleşmeyenler sarı tehlikeli atık poşetine konur ağızları sıkıca bağlanır, üzerine hangi servise ait olduğu, tarihi ve saati yazan etiketi HBYS sistemine kaydı yapılan barkodu yapıştırıldıktan sonra geçici tehlikeli atık deposuna gönderilir.
- Atık yağlar diğer atık madde ve çöplerden ayrı olarak biriktirilir. Faaliyetler sonucu oluşan atık yağlar biriktirilmesi için sızdırmaz, iç ve dış yüzeyleri korozyona dayanıklı, 50 kg’lık, ağzı kilitli kapaklı bidonlara ılık olarak konur, (yeni ve temiz bidonların hastaneye temininden firma sorumludur.)bertarafından ilgili firma sorumludur.
- Birimlerde oluşan farmasötik atıklar(son kullanma tarihi geçmiş ilaçlar, serumlar(at, yılan), yarım kalan ilaç flakonları), sarı renkli tehlikeli atık poşetinde biriktirilir, ağızları sıkıca bağlanır, uygun bir yerde (birimin fiziki koşullarına göre sorumlunun belirlediği yer) bekletilir, üzerine hangi servise ait olduğu, tarihi ve saati yazan etiketi HBYS sistemine kaydı yapılan barkodu yapıştırıldıktan sonra geçici tehlikeli atık deposuna gönderilir.
- Yarım kalan veya kullanılmış amalgam parçaları Diş Ünitesinde saklama kaplarında muhafaza edilir, birikmiş kaplar tehlikeli atık deposunda bulunan mavi veya sarı renkli tehlikeli atık koymaya uygun, ağzı kilitli bidonlarda toplanır. Atık bidonu üzerine atığın üzerine hangi servise ait olduğu, tarihi ve saati yazan etiketi HBYS sistemine kaydı yapılan barkodu yapıştırıldıktan sonra geçici tehlikeli atık deposuna gönderilir.
- Amalgam kapsülleri sarı tehlikeli atık poşetine konur ağızları sıkıca bağlanır üzerine hangi servise ait olduğu, tarihi ve saati yazan etiketi HBYS sistemine kaydı yapılan barkodu yapıştırıldıktan sonra geçici tehlikeli atık deposuna gönderilir.
- Tüm birimlerden çıkabilecek diğer tehlikeli kimyasal sıvı atıklar mavi veya sarı renkli tehlikeli atık koymaya uygun, ağzı kilitli bidonlarda toplanır, katı atıklar, elektrik elektronik ekipmanlar, vb sarı renk tehlikeli atık üzerine hangi servise ait olduğu, tarihi ve saati yazan etiketi HBYS sistemine kaydı yapılan barkodu yapıştırıldıktan sonra geçici tehlikeli atık deposuna gönderilir.
- Boş basınçlı kaplar kullanıldıkları birimlerde uygun alanlarda biriktirildikten sonra üzerine hangi servise ait olduğu, tarihi ve saati yazan etiketi HBYS sistemine kaydı yapılan barkodu yapıştırıldıktan sonra geçici tehlikeli atık deposuna gönderilir.
12.ATIKLARI TAŞIMADA KULLANILACAK EKİPMAN VE ARAÇLAR
Geri dönüşüm/ Ambalaj atıkları, temizlik personeli tarafından tıbbi, evsel ve tehlikeli atıklarla karıştırılmadan, tekerlekli uygun konteynerlerde taşınır.
12.1.Evsel Atıkların Ünite İçinde Taşınmasında Kullanılan Araçların Özellikleri ve Evsel Atık Konteynırları *Yeşil renkli, tekerlekli ve kapaklı *Paslanmaz metal, plastik veya benzeri malzemeden yapılmış, keskin kenarları olmamalı *Yüklenmesi, boşaltılması, temizlenmesi ve dezenfeksiyonu kolay olmalı *Üzerinde ‘‘Evsel Atık’’ yazısı olmalı
Evsel Atıklar temizlik personeli tarafından tıbbi, evsel ve tehlikeli atıklarla karıştırılmadan, tekerlekli uygun konteynerlerde taşınır.

12.2.Tıbbi Atıkların Ünite İçinde Taşınmasında Kullanılan Araçların Özellikleri ve Tıbbi Atık Konteynırları
- Turuncu renkli, Tekerlekli, Kapaklı
- Paslanmaz metal, plastik veya benzeri malzemeden yapılmış, keskin kenarları olmamalı
- Yüklenmesi, boşaltılması, temizlenmesi ve dezenfeksiyonu kolay olmalı
- Üzerinde ‘‘Dikkat! Tıbbi Atık’’ yazısı ile ‘‘Uluslararası Biyotehlike’’ amblemi olmalı

12.1.1.Tıbbi Atık Kıyafeti ve Yardımcı Malzemeler
Tıbbi atıkların ünite içinde taşınması ile görevlendirilen personelin taşıma sırasında özel nitelikli turuncu renkli elbise giymesi ve bunun ilgili ünite tarafından karşılanması zorunludur. Tıbbi atık taşınması sırasında görevli personel, özel kıyafet giymeli (turuncu renkli), eldiven, koruyucu gözlük, maske, çizme kullanmalıdır. Kullanılan tıbbi atık kıyafetleri haftada iki ayrı olarak yıkanmalı, kirlenme durumunda aynı gün yıkama işlemi yapılmalıdır.


12.3.Tehlikeli Atıkların Ünite İçinde Taşınmasında Kullanılan Araçların Özellikleri ve Tehlikeli Atık Konteynırları
- Sarı renkli, tekerlekli ve kapaklı
- Paslanmaz metal, plastik veya benzeri malzemeden yapılmış, keskin kenarları olmamalı
- Yüklenmesi, boşaltılması, temizlenmesi ve dezenfeksiyonu kolay olmalı
- Üzerinde ‘‘Tehlikeli Atık’’ uyarı işareti olmalı

13.TOPLAMA EKİPMANININ TEMİZLİĞİ VE DEZENFEKSİYONU
- Atık torbalarının konduğu kovalar haftada 1 defa, taşınan torbalarda yırtılma, patlama, sızıntı olduğu durumlarda olayın olduğu an deterjanlı suyla yıkanıp, 10.000 ppm. Klor solüsyonu veya1/10 oranında (1 lt suya 5 gr’lık 3 adet klor tablet) hazırlanmış çamaşır suyu ile dezenfekte edilir.
- Evsel atık ve Ambalaj atık taşıma konteynerları haftada bir ve kirlendikçe su ve deterjanla temizlenir. Kan vs. ile kirlenme olduğunda 10.000 ppm. ile dezenfekte edilmelidir.
- Tıbbi atık taşıma aracının temizliği ve dezenfeksiyonu her günün sonunda 10.000 ppm Klor solüsyonu veya1/10 oranında (1 lt suya 5 gr’lık 3 adet klor tablet)hazırlanmış çamaşır suyu ile dezenfekte edilir. Silme işleminde kullanılan bez tıbbı atık olarak atılır. Kalan su talaş ile emdirilir ve tıbbı atık poşetine atılmalıdır.
- Tehlikeli Atık konteyneri deterjanlı suyla silinip, durulanır.
- Atık toplama görevlilerinin yıkanabilen kıyafetleri haftada iki kez ve kirlendikçe çamaşırhanede yıkanmalıdır.
14.GEÇİCİ DEPOLAMA ALANLARININ KULLANIMI VE ATIKLARIN DEPOLANMASI İLE İLGİLİ KURALLAR
Taşınan atıklar, niteliğine göre (evsel, ambalaj, tıbbi ve tehlikeli) atık deposunun uygun bölmelerine yerleştirilir.
14.1.Evsel Atık Deposu
- Evsel nitelikli atıkların konulduğu bölmede kanalizasyona bağlı ızgaralı bir drenaj sistemi ve bölmenin kolaylıkla temizlenebilmesi için bir su musluğu bulunur.
- Kapıları dışarı doğru açılır ve üzerinde EVSEL ATIK ibaresi mevcuttur.
- Temizlik ekipmanı, koruyucu giysiler, atık torbaları ve konteynerler geçici atık depolarına yakın yerlerde depolanırlar.
14.2.Ambalaj Atık Deposu
- Ambalaj atık deposu cam, kağıt ve plastik atık olarak ayrıştırılmıştır.
- Birimlerden getirilen ambalaj atıkları ambalaj atık deposuna konur, yılda 4 kez firmaya teslim edilir ve depo boşaltıldıktan sonra temizliği ve dezenfeksiyonu sağlanır.
14.3.Tıbbi Atık Deposu
- Tıbbi atık odasında zemine sızan sıvılar, talaş ile yoğunlaştırılarak kırmızı torbalara atılır.
- Deponun tabanı ve duvarları sağlam, geçirimsiz, mikroorganizma ve kir tutmayan, temizlenmesi ve dezenfeksiyonu kolay bir malzeme ile kapladır. Klimasının 24 saat açık kalması sağlanmalıdır. Tıbbi atıklar haftalık olarak hastanenin sözleşme imzaladığı tıbbi atık firmasına teslim edilir.
- Atıklar, bertaraf sahasına taşınmadan önce bekleme süresi, geçici atık deposu içindeki sıcaklığın 4 °C nin altında olması koşuluyla bir haftaya kadar uzatılabilir.
- Depo kapıları dışarıya doğru açılır. Kapılar daima temiz ve boyanmış durumda olur.
- Tıbbi atıkların konulduğu bölmenin kapısı turuncu renge boyanır, üzerinde görülebilecek şekilde ve siyah renkli “Uluslararası Biyotehlike” amblemi ile siyah harfler ile yazılmış “Dikkat! Tıbbi Atık” ibaresi bulunur.
- Atık deposunun kapıları kullanımı dışında daima kapalı ve kilitli tutulmalı, görevli personel dışındaki kişilerin girmesi önlenmelidir.
- Temizlik ekipmanı, koruyucu giysiler, atık torbaları ve konteynerler geçici atık depolarına yakın yerlerde depolanırlar.
14.4.Tehlikeli Atık Deposu
- Tehlikeli Atık Deposunda aydınlatma, zemini de sızdırmazlığı önleyecek şekilde dizayn edilmeli, Çatı izolasyonu, kör kuyu bağlantısı olmalıdır.
- Birimlerden getirilen tehlikeli atık poşetleri depo içinde çapraz reaksiyona sebep olmayacak şekilde EWC kodlara göre farklı alanlarda ve raflarda depolanarak (kat, sıvı tehlikeliler).düzenli bir şekilde yerleştirilmeli.
- Depolama süreleri 180 günü aşmamalıdır.
- Deponun kapısı sürekli kilitli tutulmaktadır ve kapısında “Dikkat! Tehlikeli Atık” İbaresi mevcut olmalıdır.
- Tehlikeli atık deposu içinde yangın söndürme tüpü bulundurulmalıdır.
15.GEÇİCİ DEPOLAMA ALANLARININ TEMİZLİĞİ VE DEZENFEKSİYON KURALLARI
15.1.Evsel Atık Depo Temizliği
- Deponun temizlenmesinden sorumlu personel elbise, gözlük, maske, eldiven ve çizme giyer; bu kıyafetler çalışma alanı dışında kullanılmaz.
- Evsel atık deposunun temizliği haftada en az iki kez su ve deterjan kullanılarak temizlenir. Yoğun kirlenme varlığında % 1’lik çamaşır suyu ile dezenfekte edilir.
- Tehlikeli Atık ve Evsel Atık Depolarının Temizlik Kontrol Formu doldurulur.
15.2.Ambalaj Atık Deposu Temizliği
- Deponun temizlenmesinden, deponun düzeninden sorumlu personel temizlik personelidir. * Atıkların teslim edilmesinden sonra kuru süpürme yapılarak temizliği yapılır.
15.3.Tıbbi Atık Depo Temizliği
- Deponun temizlenmesinden sorumlu personel elbise, gözlük, maske, eldiven ve çizme giyer; bu kıyafetler çalışma alanı dışında kullanılmaz.
- Tıbbi atıkların toplanmasından sorumlu personel geçici tıbbi atık deposunun temizliğinden de sorumludur.
- Depo atıkların boşaltılmasından sonra temizlenir, dezenfekte edilir ve gerekirse ilaçlanır.
- Tıbbi atık deposunun temizliği ve dezenfeksiyonu kuru olarak yapılır. Depoların temizliğinde kuru sistem olarak talaş kullanılır.1/10 oranında sulandırılmış çamaşır suyu veya 10.000 ppm oranında klor solüsyon talaş üzerine dökülüp, bu talaş ile işlem yapılır, talaş tıbbi atık olarak kırmızı çöp poşetine atılır
- Düzenli olarak boşaltmalardan sonra yapılan temizlik dışında ayrıca bir sızıntı olduğunda dezenfeksiyon işlemi yapılır.
- Temizlik ekipmanı, koruyucu giysiler, atık torbaları ve konteynerler geçici atık depolarına yakın yerlerde deplanırlar.
- Tıbbi Atık Deposu ve Tıbbi Atık Ekipmanlarının Temizlik Kontrol Formu doldurulur.
15.4.Tehlikeli Atık Depo Temizliği
- Deponun temizlenmesinden sorumlu personel elbise, gözlük, maske, eldiven ve çizme giyer; bu kıyafetler çalışma alanı dışında kullanılmaz.
- Tehlikeli atıkların toplanmasından sorumlu personel geçici tehlikeli atık deposunun temizliğinden de sorumludur.
- Tehlikeli atık deposu; atıklar teslim edildikten sonra deterjanlı suyla (10 litre suya 1 çay bardağı veya 100 cc deterjan) silinir ve durulanır.
- Tehlikeli Atık ve Evsel Atık Depolarının Temizlik Kontrol Formu doldurulur.
16.ATIKLARIN BERTARAFI İÇİN TESLİMİ
16.1.Evsel Atıkların Teslimi: Evsel atıklar birimlerde üzerine hangi servise ait olduğu, tarihi ve saati yazan etiketi HBYS sistemine kaydı yapılan barkodu yapıştırıldıktan sonra belediyeye ait olan atık konteynerlerına atılır.
16.2.Ambalaj Atıkların Teslimi: Bağlı olunan belediye tarafından sözleşme yapılmış Geri Dönüşüm Firması’na, eğer yoksa Geri Dönüşüm Firmasına talep yapılarak makbuz karşılığında atıklar teslim edilir.
16.3.Tıbbi Atıkların Teslimi:
- Tıbbi atıklar haftada bir Çevre ve Orman Bakanlığı’nın Motat sisteminden Atık kodlarına göre TKN Takip numarası alınarak hastane kalite yönetim sisteminde bulunan Atık Teslim Formu doldurularak Atık birimince dosyalanarak depolanır.
- Tıbbi atık üreticileri, ürettikleri atıkların toplanması, taşınması ve bertarafı için gereken harcamaları, bertaraf eden kurum ve kuruluşa ödemekle yükümlüdür.
16.4.Tehlikeli Atıkların Teslimi:
- Tehlikeli Atıklarda depolama süresi özel saklama bidonlarında 6 ay(180 gün) aşmamalıdır. Çevre ve Orman Bakanlığı’nın Motat sisteminden Atık kodlarına göre TKN Takip numarası alınarak hastane kalite yönetim sisteminde bulunan Atık Teslim Formu doldurularak Atık birimince dosyalanarak depolanır.
- Her yıl ocak-mart ayları arasında tehlikeli atık beyan sistemine(TABS) bir önceki yılın atık beyanı(tıbbi, tehlikeli, bitkisel yağ atıkları) yapılmalı ve beyan 5 yıl saklanmalıdır.
- Tehlikeli atık üreticileri, ürettikleri atıkların toplanması, taşınması ve bertarafı için gereken harcamaları, bertaraf eden kurum ve kuruluşa ödemekle yükümlüdür.
17.ATIKLARIN TOPLANMASI ve TAŞINMASI SIRASINDA OLUŞABİLECEK KAZALARA KARŞI ALINACAK ÖNLEMLER ve KAZA DURUMUNDA YAPILACAK İŞLEMLER
17.1.Atıkların toplanması, ünite içi taşınması ve geçici depolanması sırasında oluşabilecek yaralanmalarda alınacak önlemler ve yapılacak işlemler Taşımada personelin gerekli koruyucu önlemleri alması zorunludur.
17.1.1.Atık toplamada çalışan personel için yaralanmalara karşı alınacak önlemler ;
- Göreve yeni başvuran personel HBs Ag ve AntiHBs durumunun belirlenmesi ve aşı programına alınmak üzere EKK'ne başvurmalıdır.
- Daha önceden Hepatit B ile karşılaşmamış, çalışanlar Hepatit B'ye karşı aşılanmalıdır.
- Daha önceden Hepatit A ile karşılaşmamış, çalışanlar Hepatit A'ya karşı aşılanmalıdır.
- Yılda bir defa sağlık taramasının yapılması sağlanmalıdır.
- Kullanımdan sonra enjektör iğnelerinin kapağı kesinlikle kapatılmamalıdır. Enjektör iğneleri ve diğer kesiciler delici-kesici alet kutusuna atılmalıdır.
- Tüm personele Hastane Enfeksiyonlarının Önlenmesi, Atık Yönetimi, Kesici/Delici Alet Yaralanması, Kişisel Koruyucu Ekipman Kullanımı, İSG Eğitimleri hakkında eğitim verilmelidir.
17.1.2.Atık toplamada çalışan personel için kaza ve yaralanma durumunda yapılacak işlemler ;
- İğne batan ya da kesilen yer derhal su ve sabunla ile yıkanmalıdır
- Vücut sıvılarının temas ettiği burun ağız ya da cilt bölgeleri bol su ve sabunla yıkanmalıdır.
- Gözlere bulaşma durumunda, gözler su veya serum fizyolojikle yıkanmalıdır.
- Kesici-delici alet yaralanmasından sonra yara sıkılmamalı ve kanatılmamalıdır.
- Yaralanmalarda çamaşır suyu gibi kostik ajanlar kesinlikle yaralanma bölgelerine sürülmemelidir.
- Kesici/Delici Alet Yaralanmaları ve Kan ve Vücut Sıvılarına Temas Bildirim ve Takip Formu” enfeksiyon hemşiresi tarafından doldurulmalıdır.
- Hepatit B, Hepatit C ve HIV açısından gerekli müdahalenin yapılabilmesi için yaralanma sonrası en geç 72 saat içinde Enfeksiyon Kontrol Komitesi ile görüşülmeli, mesai saatleri dışında gerçekleştiyse gerekli tedavinizin yapılabilmesi için hastadan ve çalışandan kan numuneleri alınarak hepatit markerleri bakılmak üzere laboratuvara gönderilir.
- Yaralanmanızın kayıt altına alınması ve takibinin sağlanması için EKK'e başvurulmalıdır.
17.2.Tıbbi atıkların toplanması, ünite içi taşınması ve geçici depolanması sırasında oluşabilecek dökülme ve yayılmalarda alınacak önlemler ve yapılacak işlemler
- İşlemler sırasında sorumlu personel gerekli olan kişisel koruyucu ekipmanları (elbise, gözlük, maske, eldiven ve çizme vb) kullanmalıdır.
- Tıbbi atık içeren bir torbanın yırtılması veya boşaltılması sonucu dökülen atıklar uygun ekipman ile toplandıktan sonra, sıvı atıklar ise uygun emici (talaş)malzeme ile yoğunlaştırıldıktan sonra, tekrar kırmızı renkli plastik torbalara konulur ve kullanılan ekipman ve bölme dezenfekte edilir.
- Tıbbi atık torbalarından kan veya hasta atığı dökülmesi durumunda olay yerinin temizliğinde ve depoların temizliğinde kuru sistem (talaş) kullanılacaktır.(%10 oranında sulandırılmış çamaşır suyu talaş üzerine dökülüp bu talaş ile muamele edilir ve talaş tıbbi atık olarak atılır.)
17.3.Tehlikeli atıkların toplanması, ünite içi taşınması ve geçici depolanması sırasında oluşabilecek dökülme ve yayılmalarda alınacak önlemler ve yapılacak işlemler
- Müdahale kitinin kullanımı tehlikeli atık içeren bir torbanın yırtılması veya boşaltılması sonucu dökülen atıklar, dökülen saçılan kimyasal maddeler, kırılan ilaç şişeleri ya da patlayan ilaç mediflexlerini kapsar.
- Tehlikeli madde dökülen alan geçişi önleyecek şekilde geçici olarak kapatılır.
- Arındırma işlemine başlamadan önce ilgili birimin sorumlu temizlik personeli gerekli olan kişisel koruyucu ekipmanlarını giyim sırasına göre (tulum, maske, gözlük, eldiven ve çizme vb) giyerek müdahaleye hazırlanır.
- Birim personeli tarafından dökülme olan ortamın havalandırılması sağlanır.
- Dökülen ve saçılan kimyasal madde partiküllü ise (sulandırılmamış anibiyotik flkonları vb.) toz partikülleri havaya karışmadan önce nemli bir temizleme bezi ile, dökülen ve saçılan kimyasal madde sıvı atık ise uygun emici (acil tehlikeli kimyasal döküntü müdahale kiti, talaş, temizleme bezi, kum torbaları vb emici herhangi bir malzeme) malzeme ile temizlendikten sonra, kullanılan temizleme ekipmanları kit içinde bulunan sarı renkli tehlikeli atık plastik poşetine konulur .
- İlgili arındırma işlemi yapıldıktan sonra bölgenin temizliği sadece su ile yapılmalı, dezenfektan kullanılmamalıdır.
- Temizlik tamamlandığında kullanılan paspas, koruyucu ekipmanda çıkarma sırasına göre (eldiven, gözlük/yüz, koruyucu, önlük, maske) çıkarıldıktan sonra sarı renkli tehlikeli atık poşetine atılarak tehlikeli atık deposuna gönderilir.
- Tehlikeli atıkların dökülmesi ve saçılması durumlarında ilgili birimden sorumlu görevli personel tarafından atık yönetim ekibine haber verilmelidir.İşlemler sırasında sorumlu personel gerekli olan kişisel koruyucu ekipmanları (elbise, gözlük, maske, eldiven ve çizme vb) kullanmalıdır.
18.PERSONELİN EĞİTİLMESİ
Personel, tüm atıkların; - Toplanması - Taşınması - Geçici depolanması - Yarattığı sağlık riskleri - Neden olabilecekleri yaralanma ve hastalıklar - Bir kaza ve yaralanma anında alınacak tedbirler konusunda yılda iki kez eğitime tabi tutulur.
19.ATIK YÖNETİMİ SÜRECİNDE YER ALAN SORUMLULAR
- İdari ve Mali İşler Müdürü veya müdür yardımcısı
- Enfeksiyon Kontrol Hekimi ve enfeksiyon kontrol hemşiresi
- Yataklı Servislerde ünite sorumlu hemşireleri
- Evsel nitelikli atıklar ile ambalaj atıklarının toplanması ve taşınmasından temizlik personeli sorumludur.
- Tıbbi atıkların toplanması ve taşınmasından 2 asıl 2 yedek atık taşıma personeli sorumludur.
20.ATIK TAŞIMA ARAÇLARININ İZLEYECEĞİ GÜZERGAH
20.1.Evsel nitelikli atık biriktirme kaplarının bulunduğu yerler, toplanma saati ve atık taşıma araçlarının izleyeceği güzergah
- Atıklar her vardiyada en az bir defa olmak üzere hastane hareketliliğinin az olduğu saatlerde toplanıp, geçici depolara taşınmalı hasta ve personelin trafiğinin sıkışık olmadığı güzergâh tercih edilmelidir.
- Biriktirme kapları bu tür atıkların oluştuğu yerlere yakın yerlerde bulundurulurlar.
20.2.Ambalaj atığı biriktirme kaplarının bulunduğu yerler, toplanma saati ve atık taşıma araçlarının izleyeceği güzergah
- Atıklar her vardiyada en az bir defa olmak üzere hastane hareketliliğinin az olduğu saatlerde toplanıp, geçici depolara taşınmalı hasta ve personelin trafiğinin sıkışık olmadığı güzergâh tercih edilmelidir.
- Biriktirme kapları bu tür atıkların oluştuğu yerlere yakın yerlerde bulundurulurlar.
20.3.Tıbbi atık biriktirme kaplarının bulunduğu yerler, toplanma saati ve atık taşıma araçlarının izleyeceği güzergah
- Tıbbi atıkların oluştuğu yerlerde kolayca ulaşılabilecek şekilde yerleştirilmiş olup, saat 15:00 olmak üzere günde bir defa taşınır.
- Cumartesi-Pazar günleri ve geceleri oluşan tıbbi atıklar her katta bulunan tıbbi atık konteynırlarında toplanır; her pazartesi ve her gün 15:00’te görevli tıbbi atık toplama personeli tarafından konteynırlar alınır, geçici tıbbi atık depolama alanına götürülür boşaltılır.
- Tıbbi atıkların toplanmasına hastane binalarında: --İlk önce 2.kattaki servislerin (Ameliyathane ve Kadın Doğum) tıbbi atıkları alınarak, tıbbi atık taşıma arabasına koyulur, asansörle 1.kata inilir. -- Daha sonra 1.kattaki servislerin (Yoğun Bakım, Dahiliye, Cerrahi) tıbbi atıkları alınarak tıbbi atık taşıma arabasına koyulur, asansörle poliklinik katına inilir. -- En son Diş Polikliniği, Endoskopi, Poliklinikler, Laboratuvar ve Acil Birimlerinin tıbbi atıkları alınıp tıbbi atık taşıma arabasına koyularak asansörle yeni binadan zemin kattaki tıbbi atık deposuna gidilerek atıklar boşaltılır.
20.4.Tehlikeli atık biriktirme kaplarının bulunduğu yerler, toplanma saati ve atık taşıma araçlarının izleyeceği güzergah
- Atıklar hastane hareketliliğinin az olduğu saatlerde toplanıp, geçici depolara taşınmalı hasta ve personelin trafiğinin sıkışık olmadığı güzergâh tercih edilmelidir.
- Biriktirme kapları bu tür atıkların oluştuğu yerlerde bulundurulurlar.
- Atık piller hastane içinde bulunan Atık Pil kutularında
- Tehlikeli maddelerle kirlenmiş emiciler, filtre malzemeleri (başka şekilde tanımlanmamış ise yağ filtreleri), temizleme bezleri, koruyucu giysiler) --Tehlikeli maddeler içeren ya da tehlikeli maddelerden oluşan kimyasallar --Tehlikeli maddelerin kalıntılarını içeren ya da tehlikeli maddelerle kontamine olmuş ambalajlar --Flüoresan lambalar ve diğer cıva içeren atıkla --Tehlikeli maddeler içeren atık baskı tonerleri --Diş tedavisinden kaynaklanan amalgam atıkları --Boş basınçlı kaplar --Tehlikeli kimyasallar İlgili birimlerde oluşturulmuş atık kutularına atılır.
HASTANELERDE HAVALANDIRMA VE KONTROLÜ
Havalandırma sistemlerinin fonksiyonu kuruldukları ortamdaki havanın optimum sıcaklık ve neme sahip olmasını sağlamalarıdır. Ancak hastane binalarındaki bazı özellikli alanlar söz konusu olduğunda bu fonksiyona, personelin ve hastaların sağlığını koruyacak özellikte bir hava akımı sağlanması (Ortam basıncı, hava akımının yönü, filtre etkinliği, vb. parametrelerin kontrolü) da eklenir. Hastane içinde özel havalandırma sistemlerinin kurulması gereken bölümler pozitif basınç odaları (koruyucu ortam), negatif basınçlı izolasyon odaları, yoğun bakım üniteleri (YBÜ) ve ameliyathanedir. Bu bölümlerde hastaların ve sağlık personelinin hava yoluyla bulaşan patojenlere maruz kalma riskinin minimuma indirilmesi için ihtiyaç duyulan havalandırma sistemlerinde bulunması gereken özellikler Tablo 1’de sunulmuştur. Bu özelliklerin tamamının duvar tipi klimalarla veya taşınabilir tipteki havalandırma cihazları ile karşılanması mümkün değildir.
Tablo 1. Hastane içinde özel havalandırma gereken bölümler
| Değişken | Negatif Basınçlı İzolasyon Odası* | Pozitif Basınçlı Oda (Koruyucu Ortam) |
YBÜ | Ameliyathane |
| Oda içi basınç | Negatif | Pozitif | Pozitif, negatif veya nötr | Pozitif |
| Hava değişimi (/saat) | ≥12 | ≥12 | ≥b | ≥15 |
| Hava akımının yönü | Temiz→kirli (hasta kirli tarafta) |
Temiz→kirli (hasta temiz tarafta) |
Odanın kullanım amacına göre değişir | Temiz→kirli (Hasta temiz tarafta) |
| Filtrasyon | %90.00 | %99.97 | ≥%90.00 | %90.00 |
| Resirkülasyon | - | + | + | + |
Ameliyathane
Ameliyathane havasındaki mikroorganizma sayısı, ameliyathaneye girip çıkan insan sayısı ile doğru orantılıdır. Bu nedenle ameliyatlar sırasında personel trafiğini minimumda tutacak her türlü önlem alınmalıdır.
Ameliyat odalarında koridorlara ve diğer komşu alanlara göre pozitif basınç sağlanmalıdır. Pozitif basınç, daha az temiz alanlardan temiz alanlara hava akımı olmasını önler. Ameliyathaneler dahil hastanelerdeki tüm havalandırma sistemlerinde iki ayrı filtre sisteminin bulunması, bunlardan birincisinin etkinliğinin %30 veya üzerinde, ikincisinin etkinliğinin ise %90 veya üzerinde olması gerekmektedir. Konvansiyonel ameliyathane havalandırma sistemleri saatte en az 15 filtre edilmiş hava değişimi yapmalı ve bunlardan en az üçü (%20) temiz hava ile olmalıdır. Hava tavandan verilmeli ve ameliyathaneyi yere yakın bir noktadan terk etmelidir. Ameliyathanelere kurulan havalandırma sistemleri Tablo 2’de sunulan parametreleri sağlayabilmelidir.
Tablo 2. Ameliyathane havalandırması ile ilgili parametreler
Sıcaklık 20-23*C
Rölatif nem %30- %60
Hava akımı Temiz alandan daha az temiz alana
Hava değişimi Saatte en az 15 hava değişimi, Saatte en az 3 kez temiz hava ile değişim
Laminer hava akımı, parçacıklardan arındırılmış havanın (ultratemiz hava) aseptik ameliyat ortamı üzerinden sabit bir hızda (0,3-0,5μm/saniye) akımını sağlayacak şekilde tasarlanmıştır. Bu hava akımı yatay, dikey veya eksponansiyel olarak yönlendirilebilir ve yeniden odaya verilen hava genellikle yüksek etkinliğe sahip bir filtreden (HEPA filtresi) geçirilir. Laminer hava akımı sistemlerinin hem kurulumu, hem de idamesi çok pahalıdır ve tüm ameliyat odalarına kurulmasına gerek yoktur. Laminer hava akımı sistemlerinin sadece yılda 100 ortopedik implant yerleştirilen merkezlerde maliyet etkin olabileceği bildirilmiştir.
Havalandırma Sistemlerinin Kontrolü
Yukarıda belirtilen prensipler doğrultusunda kurulan hastane havalandırma sistemlerinin periyodik bakım ve onarımı büyük önem taşır. Ne kadar ideal olursa olsun düzgün monitörizasyonu ve bakımı yapılmayan her havalandırma sisteminde aksaklıkların meydana gelmesi kaçınılmaz bir kuraldır. Hemen fark edilip müdahale edilmediği takdirde bu aksaklıkların hastalara ve/veya sağlık çalışanlarına zarar vermesi kaçınılmazdır. Yukarıda tanımlanan özellikli alanlardaki (YBÜ, koruyucu ortam, negatif basınçlı oda ve ameliyathane) havalandırma sistemleri mutlaka kesintisiz güç kaynağına bağlı olmalı, elektrik kesintilerinde bu sistemlerin devre dışı kalması önlenmelidir.
Hastanelerde havadan rutin mikrobiyolojik örnekleme yapılması önerilmez. Gerekli görülen durumlarda, epidemiyolojik verilerin değerlendirilmesi sonucunda havadan mikrobiyolojik örnekleme yapılabilir. Bu amaçla petride sedimantasyon yöntemi veya bir metreküp havada Aspergillus ve bakteri koloni sayımına imkan veren aerometreler kullanılabilir. Havada partikül sayımı duyarlı bir yöntem olmasına rağmen özgül değildir. Partikül sayımlarında 0,5 mikron çaplı partiküllerin sayısı baz alınmaktadır. Dış ortamda partikül sayımı yapıldıktan sonra hastanenin ilgili alanında ölçüm yapılarak hedeflenen filtrasyon etkinliğinin (örneğin %90 oranında azalma) sağlanıp sağlanmadığı araştırılmalıdır. DOP partiküllerinin %99,97’sini tutabilen filtrelere “high-efficiency particulate air” (HEPA) filtresi adı verilir. HEPA filtrelerinin etkinliği “dioctyl phthalate” (DOP) testi ile değerlendirilir. DOP testinde filtrenin 0,3 büyüklüğündeki partikülleri tutması test edilir.
Minimum Standartlar
- Negatif basınçlı oda, koruyucu ortam, YBÜ’ler’deki havalandırma sistemleri Tablo 1’de belirtilen özellikleri sağlamalıdır.
- Ameliyathane havalandırma sistemleri tablo 1 ve 2’de belirtilen özelliklerisağlamalıdır.
- Ameliyat odalarında laminer hava akımı bulunması şart değildir.
- Ameliyathanede ultraviyole sistemlerinin kullanılması gerekli değildir.
- Allojeneik nakil odalarında laminer hava akımı bulunması şart değildir.
- Ameliyathane havasının en az ISO 7 standartlarına uyması gerekir. ISO 7 standartlarına uygunluk yılda en az iki kez partikül sayımı yapılarakbelgelendirilmelidir.
- Duvar tipi klimalar ve taşınabilir havalandırma sistemleri 1. ve 2. maddede belirtilen özellikleri ve tavandan tabana doğru hava akımını sağlayamadığından karşılama konusunda yetersiz kalır. Hastanelerin özellikli alanlarında (ameliyathane, negatif basınçlı oda, koruyucu ortam, YBÜ’ler, vb.) duvar tipi klima veya taşınabilir havalandırma sistemleri kullanılmamalıdır.
Çizelge 1 - Temiz odalar ve temiz bölgelerin seçilmiş, hava ile taşınan partikülden temizliğinin sınıfları
YİYECEKLERİN GÜVENLİ TEDARİKİ,DEPOLANMASI VE YEMEKLERİN HAZIRLANMASI PROSEDÜRÜ
AMAÇ: Mutfak hizmetlerinin ve yemek ihtiyacının karşılandığı mutfakların, hijyenik kurallar içinde daha sağlıklı ve verimli faaliyetler yürütmesini kontrol altında tutulmasını sağlamak.
KAPSAM: Mutfak hizmetlerinin sağlıklı ve verimli faaliyet yürütülmesi için alınan tedbirleri, mutfak hizmetlerini yürüten personellerini, enfeksiyon komitesi üyelerini, denetiminden sorumlu amirleri kapsar.
SORUMLULAR: Bu prosedürün uygulanmasından İdari Mali İşler Müdürü, Mutfak Sorumlusu, Diyetisyenler, Mutfak Çalışanları sorumludur. Uygulanması ile ilgili denetimlerden Başhekim ve Enfeksiyon Kontrol Komitesi sorumludur.
UYGULAMA:
1.Mutfak Hizmetlerine Yönelik Uygun Fiziki Koşullar
- Mutfakta yemek hazırlama ve bulaşık yıkama yerleri ayrıdır.
- Mutfak taban ve duvarları, yıkamaya ve dezenfeksiyona uygundur.
2. Yiyeceklerin Güvenli Tedariki ve Depolanmasının Sağlanması
2.1. Gıdaların Türlerine Göre Aranması Gereken Nitelikler
- Dondurulmuş gelen gıdaların, çözülmüş olanları alınmamalı ve tekrar dondurulmamalıdır.
- Et ve et ürünleri ile süt ve süt ürünleri tesise frigofrik soğuk araçlarla gelmelidir.
- Kırmızı etin rengi her yerinde kırmızı olmalıdır. Doğal kokusunda ve görüntüsünde olup, parmakla basılıp çekildiğinde eski haline geri dönmelidir.
- Dondurulmuş ürünlerin üzerinde karlanma olmamalıdır. Karlanma, çözülüp tekrar dondurulduğuna işarettir.
- Hazır yoğurtlar kapalı kutularda, kutuların şekilleri düzgün, son kullanma ve üretim tarihleri tüketime uygun olmalıdır. Yoğurdun suyu ayrılmamış olmalıdır.
- Peynir kapalı, dışarıya sızıntı yapmayan, pası olmayan, temiz teneke kutularında olmalıdır. Peynir suyunda herhangi bir azalma olmamalıdır. Peynirde kuru bölgeler olmamalıdır. Hiçbir yerinde küf, toz vb. bulunmamalıdır.
- Sebze ve meyvelerde boyut, şekil, koku ve renkte anormal bir durum olmamalıdır. Yapısal yumuşama, küflenme, kuru görüntü, çürüme, filizlenme, gevreklikte azalma, parçalanma, lezzet değişiklikleri olmamalıdır.
- Tahıllarda gevrek yapıda kayıp, fazla kuruluk, küflenme, anormal koku ve renk olmamalıdır.
2.2 Kalite Kontrol Kriterleri
- Konserve yiyeceklerde teneke kutusunda şekil değişiklikleri, köpüklenme, gaz oluşumu, ambalaj dışına sızındı, ambalajında kir, pas, leke ve küf olmamalıdır.
- Et ve süt ürünlerinde gıda bilgileri eksik, T.C. Gıda Tarım ve Hayvancılık Bakanlığından üretim izni olmayan ürünler kullanılmamalıdır.
- Naylon ve plastik ambalajlı ürünlerin ve vakumlanmış ürünlerin paketlerinde yırtık ve delik olmamalıdır.
2.3.Tedarikçinin Kabulü
Kalite kontrol kriterlerine uyan tedarikçilerin ürünleri kabul edilir.
2.4.Gıdaların Taşınması ve Teslimine Yönelik Asgari Belgeler ve Gereklilikler
- Tüm gıda ürünlerinin Türk Gıda Kodeksine ve HACCP kurallarına uygun olarak üretilmiş olduğu belgelenmelidir.
- Satın alınan ürünlerin etiket bilgisi olmalıdır. Son kullanım tarihi geçmiş ürünler veya etiket bilgisi olmayan ürünler satın alınmamalıdır.
- Malzemeler yerde sürüklenerek değil, tekerlekli arabalarla taşınır.
3. Gıda Türlerine Göre Depolama Koşulları
- Satın alma depoları krom çelik alaşımlı raflardan oluşmalı ve yiyecekler, içecekler ve temizlik ürünleri ayrı depolarda depolanmalıdır.
- Bozulabilir yiyecekler soğuk hava depolarında veya buzdolaplarında saklanmalıdır.
- Yiyecek depolarında hemzemin yerleştirme yapılmaz.
- Depodaki ürünler, yerle ve duvarla teması engellenecek şekilde gıda grupları ayrı olarak yerleştirilir.
- İlk gelen malzeme ile son gelen malzeme ayrılmalı, gıdalar tarihlerine göre ve öncelik sıralarına göre kullanıma sunulmalıdır.
- Kuru bakliyat ve benzeri yiyecekler depo içinde plastik palet üzerine konulmalıdır.
- Soğuk hava depolarına konan malzemeler çiğ ve pişmiş olarak ayrılmalı ve üstleri streç rulo ile kapatılmalıdır.
- Soğuk hava dolap motorları altına ürün konulmamalıdır.
- Teneke ambalajlı gıdalar ve teneke konserveler (salça vb.) açıldıktan sonra kalan miktar, paslanmaz ya da uygun bir kaba boşaltılarak ağzın streç film çekilmelidir.. teneke ambalajlar açıldıktan sonra hemen paslanmaya başladığı için sağlığa zararlıdır.
4. Yemeklerin Hazırlanma Süreçlerine Yönelik Düzenlemeler
- Yemekler, hastaların bakım gereksinimleri doğrultusunda hazırlanır.
- Besin sıcaklığı 40-50 C’ye yükseldiğinde bakteri çoğalması azalır ve 50 C’nin üzerinde CLOSTRİDİUM PERFRİNGES sporları hariç diğer mikroorganizmalar ölür. Pişmiş yiyecekler iki saatten daha uzun süre buzdolabı dışında tutulursa Cl. Perfringens çoğalmaya devam eder. İki saatten uzun süre dışarıda kalan yiyecekler tekrar ısıtılırsa bakteri çoğalması daha da hızlanır.
- Yiyeceklerin pişirildikten bir veya iki saat sonra tüketilmemesi halinde yiyecek sıcaklığının 40 C altına düşmesi nedeniyle yaşamakta olan bakteriler çoğalmaya başlayabilir. Bunu önlemek için yiyecekler 60 C’nin üstünde sıcaklıkta tutulmalı veya bekletilmeden buzdolabına konularak 8 C’ye kadar soğutulmalıdır. Yiyecekler 0-3 C arasında beş günden fazla saklanmamalı, sıcaklığın 5-10 C arasında olması halinde 12 saat içinde tüketilmelidir.
- Pişmiş ve pişmemiş yiyecekler ayrı buzdolaplarında muhafaza edilmelidir. Çünkü pişmiş yiyecekler, pişmemiş yiyeceklerle tekrar kontamine olabilir.
- Çiğ olarak tüketilecek yiyeceklerin temiz olarak hazırlanması, uygun bir şekilde taşınması ve soğutulması halinde gastrointestinal patojenler toksik düzeylere ulaşamamaktadır. Bu nedenle salata ve meyve gibi gıdalar dikkatlice yıkanmalı ve tüketilmeden önce soğukta tutulmalıdır.
- Yumurtalar, SALMONELLA bakterileri ile kontamine olabilir ve iyi pişirilmez veya çiğe olarak tüketilirse besin zehirlenmesine neden olabilir.
Gıda Hijyeni İle İlgili Gerekli Tedbirler
- Personelin kılık kıyafeti temiz ve düzenli olmalı, formalar kirlendikçe, önlükler her gün yıkanmalıdır. Ayrıca mutfak hizmetlerinden sorumlu müdür tarafından personellerin kontrolleri yapılmalıdır
- Mutfakta yemek hazırlama ve bulaşık yıkama yerleri ayrıdır.
- Yiyecekler saklama sırasında kontaminasyondan korunur.
- Kuru gıda olarak saklanması gereken yiyecekler güneş ışığı almayan nem takibinin yapıldığı ambar depolarında muhafaza edilir.
- Çapraz kontaminasyon riskleri açısından gıdanın türüne uygun şekilde önceden belirlenerek gerekli tedbirler alınır. Etler, sebzeler, pasta ve hamurlu yiyecekler ayrı ayrı tezgahlarda hazırlanır.
- Gıdalar +4 - +5 derece ve altındaki günlük ısı takibinin yapılıp buzdolabı ısı-takip formuna kaydedildiği soğuk hava depolarında saklanır.
- Soğutucu ortamlarda saklama sırasında pişmiş ve çiğ yiyecekler birbirinden ayrı tutulur. Et saklama dolapları ayrıdır.
- Tırnakların yeterince kısa ve temiz olmasına dikkat edilmelidir.
- Erkek personelin saç ve sakalları temiz ve kısa kesilmiş olmalı, tüm personelin saçları bone ile muhafaza edilmiş olmalıdır.
- Personel işe başlamadan önce ve gerektiğinde, el yıkama tekniğine uygun olarak ellerini yıkamalıdır.
- Açık yarası olan ve bulaşıcı hastalığı olan personeller doğrudan yemek üretim alanında ya da bu alana kontaminasyon riski olan diğer alanlarda görev yapamazlar. Bu durumda olan firma çalışanlarının durumu hekim tarafından tekrar değerlendirilir.
- Mutfak önlükleri havlu yerine kullanılmamalıdır.
- Yemek pişirme ve dağıtım esnasında bone (kep vb.) ve maske takılmalıdır.
- Mutfak tavanları, yer zeminleri, kullanılan tüm ekipmanlar uygun temizlik malzemeleriyle temizlenmeli ve dezenfekte edilmelidir. (Klorak, Yağçöz, Kirçöz vb.)
- Mutfakta bulunan çöp kutuları kapalı tutulmalıdır.
- Pişmiş yiyecekler 2 saatten fazla bekletilmemeli, eğer bekletilecekse, fırında; 60 derece üzerinde, soğuk depoda; 7 derecenin altında bekletilmelidir.
- Et bıçağı sadece etlerde, sebze bıçağı ise sadece sebzelerde kullanılmalıdır.
- Personel harici kişilerin mutfak bölümüne giriş ve çıkışı engellenmelidir.
- Yemek hizmetlerinde yer alan tüm çalışanlara, gıda güvenliğini etkileyecek hastalıklar, belirtileri gibi konuları içeren hijyen eğitimi verilir.
- Olası gıda zehirlenmesi durumlarında gerekli analizlerin yapılabilmesi için hazırlanan yiyeceklerden şahit numuneler alınır ve en az 72 saat saklanır.
5. Hazırlanan Yemeklerin Sunumu:
- Mutfakta hazırlanan tüm yemekler servis sunumu öncesi paslanmaz çelik tepsiler ile üzeri kapalı bir şekilde yemekhane bölümüne taşınır.
- Dağıtım esnasında yemeklerin sunum sıcaklığı 65 derecenin altına düşmemelidir.
- Serviste kullanılacak tepsi, tabak, kaşık, çatal, bardak ve bıçak gibi malzemeler bulaşık makinesinde uygun dezenfektan solüsyon ile yıkanarak, aseptik ortamda taşınmalı ve servis sunumu esnasında uygun şartlarda muhafaza edilmelidir.
- Servis yapan personellerin servis esnasında maske, bone ve eldiven kullanmaları zorunludur.
- Servis esnasında kullanılan kıyafetler temiz olmalı ve her mesai bitiminden sonra yıkatılmalıdır.
6. Gıda Artıklarının Değerlendirilmesi:
- Gıda artıklarımız henüz düşük bir seviyede olduğundan bu atıkların değerlendirilmesi yemekhane personeli ve hastane personelinin hayvanlarına verilmek üzere ayrılmakta ve bu şekilde değerlendirilmektedir.
- Orta ve yüksek seviyede atık birikmesi ve kalması durumunda idari yönetimimiz tarafından Belediye ile işbirliği protokolü yapılarak kalan atıkların barınaklara yönlendirilmesi yapılacaktır.
